Hướng dẫn mới nhất cách điều trị Covid-19 cho trẻ em theo Bộ Y Tế
Bộ Y tế mới ban hành hướng dẫn điều trị Covid-19 cho trẻ em
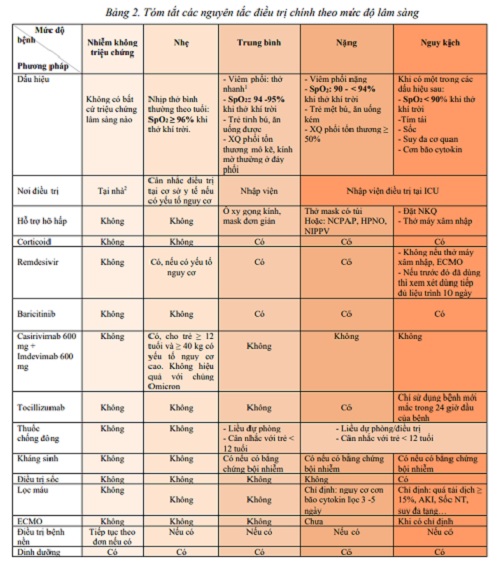
Nguyên tắc điều trị
– Tuân thủ các biện pháp phòng ngừa lây nhiễm chuẩn trước và trong thời gian điều trị, chăm sóc.
– Phân loại trẻ bệnh theo mức độ và điều trị theo các mức độ nặng của bệnh.
– Tuân thủ nguyên tắc cấp cứu A-B-C: kiểm soát đường thở, hỗ trợ hô hấp, tuần hoàn.
– Cá thể hóa các biện pháp điều trị, đặc biệt là các ca bệnh nặng nguy kịch.
– Điều trị nguyên nhân: thuốc kháng vi rút.
– Điều trị cơn bão cytokin: corticoid, lọc máu, ức chế sản xuất hoặc đối kháng IL receptor.
– Điều trị chống đông ở trẻ em cần cân nhắc cẩn thận, nhất là ở trẻ < 12 tuổi.
– Kháng sinh/kháng nấm: khi có bằng chứng lâm sàng và xét nghiệm.
– Điều trị hỗ trợ khác: đảm bảo trẻ được bú mẹ và dinh dưỡng hợp lý theo mức độ nặng của bệnh, bù nước điện giải, vật lý trị liệu, sức khỏe tâm thần.
– Điều trị triệu chứng: hạ sốt giảm ho, giảm đau…
– Điều trị bệnh nền nếu có.
Ghi chú:
– Đối với thuốc chưa được Tổ chức y tế thế giới khuyến cáo sử dụng, chưa được cấp phép lưu hành, chưa được cấp phép sử dụng khẩn cấp tại bất kỳ nước nào trên thế giới: việc sử dụng phải tuân thủ các quy định về thử nghiệm lâm sàng của Bộ Y tế.
– Thuốc đã được Tổ chức y tế thế giới khuyến cáo sử dụng hoặc được cấp phép lưu hành, hoặc được cấp phép sử dụng khẩn cấp tại ít nhất 01 nước trên thế giới thì có thể được chỉ định điều trị theo diễn biến bệnh lý của người bệnh.
6.1. Nguyên tắc điều trị
– Tuân thủ các biện pháp phòng ngừa lây nhiễm chuẩn trước và trong thời gian điều trị, chăm sóc.
– Phân loại trẻ bệnh theo mức độ và điều trị theo các mức độ nặng của bệnh.
– Tuân thủ nguyên tắc cấp cứu A-B-C: kiểm soát đường thở, hỗ trợ hô hấp, tuần hoàn.
– Cá thể hóa các biện pháp điều trị, đặc biệt là các ca bệnh nặng nguy kịch.
– Điều trị nguyên nhân: thuốc kháng vi rút.
– Điều trị cơn bão cytokin: corticoid, lọc máu, ức chế sản xuất hoặc đối kháng IL receptor.
– Điều trị chống đông ở trẻ em cần cân nhắc cẩn thận, nhất là ở trẻ < 12 tuổi. – Kháng sinh/kháng nấm: khi có bằng chứng lâm sàng và xét nghiệm.
– Điều trị hỗ trợ khác: đảm bảo trẻ được bú mẹ và dinh dưỡng hợp lý theo mức độ nặng của bệnh, bù nước điện giải, vật lý trị liệu, sức khỏe tâm thần.
– Điều trị triệu chứng: hạ sốt giảm ho, giảm đau…
– Điều trị bệnh nền nếu có.
– Đối với thuốc chưa được Tổ chức y tế thế giới khuyến cáo sử dụng, chưa được cấp phép lưu hành, chưa được cấp phép sử dụng khẩn cấp tại bất kỳ nước nào trên thế giới: việc sử dụng phải tuân thủ các quy định về thử nghiệm lâm sàng của Bộ Y tế.
– Thuốc đã được Tổ chức y tế thế giới khuyến cáo sử dụng hoặc được cấp phép lưu hành, hoặc được cấp phép sử dụng khẩn cấp tại ít nhất 1 nước trên thế giới thì có thể được chỉ định điều trị theo diễn biến bệnh lý của người bệnh.
6.2. Điều trị nhiễm không triệu chứng
– Trẻ được cách ly tại nhà: theo dõi và chăm sóc theo hướng dẫn của Bộ Y tế (đối với tất cả các lứa tuổi).
6.3. Điều trị bệnh mức độ nhẹ
– Cân nhắc điều trị tại cơ sở cơ sở y tế nếu trẻ có yếu tố nguy cơ (xem Mục 3.3. Yếu tố nguy cơ diễn biến nặng).
6.3.1. Điều trị không dùng thuốc
– Nằm phòng cách ly, hoặc theo hướng dẫn cách ly tại nhà của Bộ Y tế.
– Áp dụng phòng ngừa chuẩn, đeo khẩu trang với trẻ ≥ 2 tuổi.
– Uống nhiều nước hoặc dung dịch điện giải oresol.
– Đảm bảo dinh dưỡng: bú mẹ, ăn đầy đủ.
– Vệ sinh thân thể, răng miệng, mũi họng.
– Tập thể dục tại chỗ và tập thở ít nhất 15 phút/ngày (trẻ lớn).
– Theo dõi:
+ Đo thân nhiệt tối thiểu 2 lần/ngày hoặc khi cảm thấy trẻ sốt
+ Đo SpO2 (nếu có) tối thiểu 2 lần/ngày hoặc khi cảm thấy trẻ mệt, thở nhanh/khó thở. Khai báo y tế hàng ngày (qua điện thoại hoặc phần mềm qui định), báo nhân viên y tế khi có triệu chứng bất thường:
* Triệu chứng bất thường cần báo nhân viên y tế 1 Sốt đau rát họng, ỉa chảy, mệt không chịu chơi, ăn/bú kém, tức ngực cảm giác khó thở, SpO2 < 96% báo nhân viên y tế 2 Thở nhanh, khó thở, cánh mũi phập phồng rút lõm lồng ngực, li bì, lờ đờ bỏ bú/ăn/uống, tím tái, SpO2 < 95% gọi đội phản ứng nhanh/cấp cứu 115 để cấp cứu tại chỗ, chuyển viện. – Sốt > 380 C – Tức ngực – Đau rát họng, ho – Cảm giác khó thở – Tiêu chảy – SpO2 < 96% 25
* Dấu hiệu chuyển nặng cần báo cấp cứu 115 hoặc đội phản ứng nhanh tại xã phường để được cấp cứu tại nhà hoặc đưa trẻ đến bệnh viện ngay:
6.3.2. Điều trị bằng thuốc a) Kháng vi rút (Remdesivir)
– Chỉ định: điều trị cho người bệnh nội trú thể nhẹ có ít nhất 1 yếu tố nguy cơ, hoặc người bệnh suy hô hấp phải thở ô xy/thở CPAP/thở ô xy dòng cao HFNC/thở máy không xâm nhập. Nên phối hợp với thuốc chống viêm dexamethason.
– Chống chỉ định:
+ Phản ứng quá mẫn với bất kỳ thành phần của thuốc + Suy chức năng thận eGFR < 30 mL/phút. + Tăng enzym gan: ALT > 5 lần giá trị giới hạn bình thường trên. Hoặc tăng enzym gan và có dấu hiệu viêm gan trên lâm sàng.
+ Suy chức năng đa cơ quan nặng.
– Liều dùng:
+ Trẻ em < 12 tuổi, cân nặng 3,5 – 40 kg: ngày đầu tiên: liều 5mg/kg/liều, những ngày sau liều: 2,5 mg/kg/liều (2-5 ngày) truyền tĩnh mạch
+ Trẻ em ≥ 12 tuổi và cân nặng ≥ 40 kg: ngày đầu tiên dùng liều 200mg, từ ngày thứ hai trở đi dùng liều 100 mg truyền tĩnh mạch
– Thời gian dùng: 5 ngày, nếu sau 5 ngày điều trị tình trạng lâm sàng không cải thiện hoặc bệnh tiến triển nặng hơn thì xem xét điều trị tiếp cho đến 10 ngày.
– Cách pha: lấy 19 ml nước cất pha vào lọ thuốc remdesivir 100 mg để được 20 ml thuốc → lấy đủ lượng thuốc của người bệnh được tính theo cân nặng pha với NaCl 0,9% để được nồng độ remdesivir 1,25 mg/mL, truyền tĩnh mạch trong 30-120 phút. Cần truyền riêng, không truyền chung với các thuốc khác. Trong trường hợp không có máy tiêm/truyền có thể sử dụng bộ dây truyền định giọt và tốc độ truyền.
b) Kháng thể kháng vi rút
– Chỉ định:
+ Chỉ dùng cho trẻ ≥ 12 tuổi, và cân nặng ≥ 40 kg và có yếu tố nguy cơ cao diễn biến nặng (bệnh nền và không có chống chỉ định dùng thuốc), bệnh ở mức độ nhẹ/trung bình chưa phải hỗ trợ oxy VÀ:
+ Thời gian bị bệnh < 10 ngày và được sự đồng ý của người giám hộ.
– Thuốc: casirivimab liều 600 mg
+ imdevimab liều 600 mg dùng liều duy nhất, (lọ thuốc đóng gồm 2 thuốc có 10ml) pha với 50ml NaCL 0,9% hoặc glucose 5% tiêm TMC trong 20 – 60 phút.
– Trẻ mệt, không chịu chơi
– Ăn/bú kém
– Thở nhanh
– Li bì, lờ đờ, bỏ bú/ăn uống
– Khó thở, cánh mũi phập phồng
– Tím tái môi đầu chi
– Rút lõm lồng ngực
– SpO2 < 95%
Có thể tiêm dưới da nếu không có điều kiện tiêm TM, chia thành 04 bơm tiêm (2,5 ml/bơm tiêm) Lưu ý: thuốc không có hiệu quả với chủng Omicron.
c) Điều trị hỗ trợ
– Hạ sốt khi nhiệt độ ≥ 38,50 C, paracetamol liều 10-15 mg/kg/lần mỗi 6 giờ.
– Thuốc điều trị ho: ưu tiên dùng thuốc ho thảo dược.
– Có thể dùng vitamin tổng hợp và khoáng chất.
– Điều trị bệnh nền theo phác đồ nếu có.
6.4. Điều trị bệnh mức độ trung bình
– Nhập viện điều trị.
– Nằm phòng cách ly, áp dụng phòng ngừa chuẩn như mức độ nhẹ.
6.4.1. Hỗ trợ hô hấp
a) Thở ô xy
* Thở ô xy qua gọng mũi (FiO2: 24 – 40%)
– Chỉ định:
+ Thở nhanh: Trẻ < 2 tháng ≥ 60 lần/phút; Trẻ 2 -11 tháng ≥ 50 lần/phút Trẻ 1- 5 tuổi ≥ 40 lần/phút; Trẻ > 5 tuổi ≥ 30 lần/phút; + Hoặc SpO2 < 94%. – Kỹ thuật: ▪ Bắt đầu 1-3 lít/phút (trẻ ≤ 1 tuổi:1 lít/phút);
▪ Ô xy không làm ẩm khi trẻ thở oxy với lưu lượng: Sơ sinh ≤ 1 lít/phút; trẻ ≤ 2 tuổi ≤ 2 lít/phút; trẻ > 2 tuổi ≤ 4 lít/phút;
▪ Đánh giá lại sau 15-30 phút nếu còn thở nhanh hoặc SpO2 < 94%; tăng dần ô xy mỗi 15-30 phút, tối đa ô xy 5 lít/phút;
▪ Mục tiêu điều trị: điều chỉnh lưu lượng ô xy thấp nhất nhưng vẫn giữ; được SpO2 > 94 – 98%
* Thở ô xy mặt nạ thông thường (FiO2: 40-60%)
– Chỉ định:
+ Thất bại sau 15-30 phút thở ô xy qua gọng mũi còn thở nhanh hoặc rút lõm ngực;
+ Hoặc SpO2 < 94%.
– Kỹ thuật:
▪ Bắt đầu 6 lít/phút;
▪ Đánh giá lại sau 15-30 phút nếu còn thở nhanh hoặc SpO2 < 94%; tăng dần ô xy mỗi 15-30 phút tối đa ô xy 10 lít/phút;
▪ Mục tiêu điều trị: điều chỉnh lưu lượng oxy thấp nhất nhưng vẫn giữ được SpO2 > 94 – 98%, tối thiểu 6 lít/phút.
* Thở ô xy mặt nạ có túi dự trữ không thở lại (FiO2: 60 -100%)
– Chỉ định:
+ Thất bại sau 15-30 phút thở ô xy qua gọng mũi còn thở nhanh hoặc rút lõm ngực;
+ Hoặc SpO2 < 94%.
– Kỹ thuật:
▪ Bắt đầu 10 lít/phút;
▪ Đánh giá lại sau 15-30 phút nếu còn thở nhanh hoặc SpO2 < 94%; tăng dần ô xy mỗi 15-30 phút tối đa ô xy 15 lít/phút;
▪ Mục tiêu điều trị: điều chỉnh lưu lượng ô xy thấp nhất nhưng vẫn giữ được SpO2 > 94 – 98%, tối thiểu 10 lít/phút và túi dự trữ luôn phồng; cả hai thì và thì thở ra còn phồng ≥ 1/3 thể tích túi.
b) Nằm sấp Bệnh nhân có thể nằm sấp 30-120 phút, sau đó 30-120 phút nằm nghiêng trái, nghiêng phải và tư thể ngồi thẳng.
6.4.2. Điều trị bằng thuốc
a) Corticoid
– Chỉ định:
+ Thở ô xy hoặc tiến triển nhanh suy hô hấp;
+ Cân nhắc và với các trường hợp mức độ trung bình chưa thở ô xy, nếu có các yếu tố nguy cơ cao nhưng không có chống chỉ định dùng corticoid.
– Liều dùng:
+ Dexamethason: 0,15 mg/kg/lần (tối đa 6 mg), ngày dùng 01 lần (tiêm TM hoặc uống), hoặc thuốc thay thế dưới đây:
+ Hoặc methylprednisolon: 1 – 2 mg/kg/ngày chia 2 lần (tiêm TM hoặc uống) tối đa 32 mg/ngày. + Hoặc prednisolon 1mg/kg/ngày (uống 1 lần) tối đa 40 mg
+ Hoặc hydrocortison liều theo tuổi:
▪ < 1 tháng liều 0,5 mg/kg/lần x 2 lần/ngày x 7 ngày sau đó 0,5mg/kg/ngày x 3 ngày (tiêm TM hoặc uống) ưu tiên dùng cho trẻ sơ sinh non yếu với tuổi thai hiệu chỉnh < 40 tuần tuổi.
▪ ≥ 1 tháng 1,3 mg/kg/lần x 3 lần/ngày.
– Lưu ý: Từ mức độ trung bình, nặng và nguy kịch trở lên trong một số trường hợp trên lâm sàng nếu người bệnh có cơn bão cytokin (xem Mục 3.5.2) có thể cân nhắc cho corticoid tăng liều gấp đôi.
– Thời gian dùng: 10 ngày hoặc khi người bệnh xuất viện, tùy cái nào đến trước. b) Kháng vi rút (Remdesivir) (giống như mức độ nhẹ) c) Thuốc chống đông (liều dự phòng)
– Chỉ định: Có yếu tố nguy cơ đông máu
– Xem Mục
6.8.2. Sử dụng thuốc chống đông liều dự phòng.
d) Kháng sinh
– Chỉ sử dụng kháng sinh/kháng nấm nếu trên lâm sàng hoặc xét nghiệm có bằng chứng bội nhiễm vi khuẩn (ví dụ trên lâm sàng quan sát thấy đờm đục, hoặc xét nghiệm nhuộm soi đờm có nhiều bạch cầu/vi khuẩn…), lựa chọn kháng sinh theo kinh nghiệm, theo phác đồ hướng dẫn sử dụng kháng sinh của cơ sở y tế hoặc theo KSĐ nếu có.
– Sau 48 – 72 giờ sử dụng kháng sinh, cần đánh giá người bệnh có đáp ứng với kháng sinh hay không, qua đánh giá dấu hiệu lâm sàng tốt hơn, và các chỉ số viêm giảm rõ rệt (bạch cầu, CRP hoặc procalcitonin).
– Xem Phụ lục 9. 6.4.3. Các biện pháp điều trị và chăm sóc khác
a) Đảm bảo dinh dưỡng Bú mẹ, ăn đầy đủ, đảm bảo cung cấp dịch đủ, vệ sinh thân thể, răng miệng, mũi họng (xem phần dinh dưỡng tại Mục IX). Trẻ lớn tập thể dục ít nhất 15 phút/ngày, tập thở theo hướng dẫn.
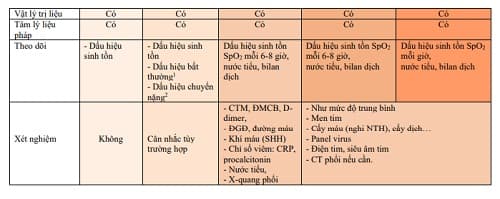
b) Điều trị bệnh nền theo phác đồ c) Theo dõi Dấu hiệu sinh tồn (nhịp thở, tim, huyết áp, tinh thần, nước tiểu), SpO2 mỗi 6-8 giờ, cân bằng dịch (dịch xuất nhập).
6.5. Điều trị mức độ nặng
– Điều trị tại ICU: tất cả trẻ ARDS trung bình đến nặng (P/F < 200, OI > 8, OSI > 7,5 khi thở CPAP tối thiểu 5 cmH2O), sốc, suy đa tạng, SpO2 < 94% và gắng sức với thở không xâm lấn.
– Nằm phòng cách ly, áp dụng phòng ngừa chuẩn như mức độ trung bình 6.5.1. Hỗ trợ hô hấp (Thở không xâm nhập)
– Chỉ định: Thất bại thở ô xy qua mặt nạ có túi dự trữ không thở lại hoặc thở ô xy qua gọng mũi nhưng người bệnh còn thở nhanh hoặc rút lõm lồng ngực hoặc SpO2 < 94%
– Chống chỉ định:
+ Cơn ngừng thở;
+ Sốc, huyết động học không ổn định;
+ Hôn mê sâu GSC < 8;
+ Tổn thương đa cơ quan.
– Phương pháp thở:
Chọn 1 trong 3 phương pháp thở không xâm nhập tùy trang bị hiện có và kinh nghiệm sử dụng.
a) Thở áp lực dương liên tục qua mũi (NCPAP)
– Thở áp lực dương liên tục qua mũi (NCPAP) có ưu điểm hơn do hầu hết khoa Nhi đã được trang bị, và tốn ít ô xy so với thở HFNC.
– Thông số ban đầu:
+ Áp lực: 4 – 6 cmH2O (trẻ ≤ 2 tuổi: 4 cmH2O; trẻ > 2 tuổi: 6 cmH2O).
+ FiO2: 40 – 60% (tím tái FiO2 100%).
– Đánh giá đáp ứng sau 30 – 60 phút.
+ Tốt hồng hào, nhịp thở bình thường theo tuổi, không rút lõm ngực và SpO2: 94 -98%, tiếp tục thở theo thông số đang dùng.
+ Không đáp ứng, điều chỉnh thông số NCPAP từ từ:
▪ Tăng áp lực mỗi 2 cmH2O/15-30 phút để đạt áp lực 8 cmH2O
▪ Tăng FiO2: mỗi 10-20%/15-30 phút cho tới FiO2 80%
▪ Tăng Áp lực tối đa 10 cmH2O
▪ Tăng FiO2 tối đa lên 100% – Đặt nội khí quản – thở máy khi thất bại NCPAP sau ≥ 60 phút với áp lực 10 cmH2O kèm FiO2 100% (thở máy xâm nhập như mức độ nguy kịch). b) Thở oxy dòng cao qua gọng mũi (Highflow nasal cannula – HFNC)
– Thông số ban đầu:
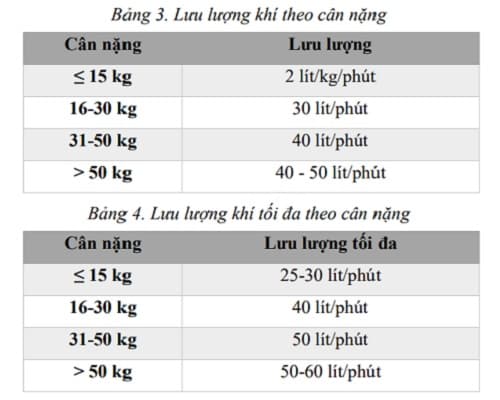
+ FiO2: 40 – 60%; Bảng 3. Lưu lượng khí theo cân nặng Cân nặng Lưu lượng ≤ 15 kg 2 lít/kg/phút 16-30 kg 30 lít/phút 31-50 kg 40 lít/phút > 50 kg 40 – 50 lít/phút Bảng 4. Lưu lượng khí tối đa theo cân nặng Cân nặng Lưu lượng tối đa ≤ 15 kg 25-30 lít/phút 16-30 kg 40 lít/phút 31-50 kg 50 lít/phút > 50 kg 50-60 lít/phút – Đánh giá đáp ứng sau 30-60 phút:
+ Đáp ứng tốt: hồng hào, nhịp thở về bình thường theo tuổi, không rút lõm lồng ngực và SpO2 ≥ 94 – 98%, tiếp tục thông số đang sử dụng
+ Không đáp ứng cần điều chỉnh thông số HFNC tuần tự:
▪ Tăng lưu lượng mỗi lần 5-10 lít/phút theo cân nặng.
▪ Tăng FiO2 mỗi lần 10% tối đa 100%.
– Tiếp tục đánh giá đáp ứng sau 30-60 phút: 30
+ Đáp ứng tốt (hồng hào, nhịp thở bình thường theo tuổi, không rút lõm ngực và SpO2: 94 -98%), điều chỉnh HFNC theo thứ tự:
▪ Giảm dần FiO2: 40%;
▪ Giảm dần giảm lưu lượng mỗi lần 5-10 lít/phút mỗi 2-4 giờ.
– Sau đó nếu đáp ứng tốt sau 6-12 giờ với FiO2 < 35% và lưu lượng < 20 lít/phút thì ngừng HFNC chuyển thở Oxy gọng mũi.
– Đặt nội khí quản thở máy khi thất bại HFNC sau ≥ 60 phút với lưu lượng tối đa theo tuổi kèm FiO2: 100% (thở máy xâm nhập như mức độ nguy kịch).
– Tiên lượng HFNC thành công khi (1) Đáp ứng tốt với FiO2 < 60% (2) SpO2/FiO2 > 200. c) Thở máy không xâm nhập (NIPPV)
– Thông số ban đầu:
+ IP: 12-16 cmH2O
+ PEEP: 6-8 cmH2O
+ FiO2: 60%
+ Tần số thở: trẻ < 2 tuổi 25-30 lần/phút; trẻ 2-8 tuổi 20-25 lần/phút; trẻ 9-15 tuổi 15-20 lần/phút.
– Đánh giá đáp ứng sau 30-60 phút
+ Đáp ứng tốt: trẻ hồng hào, nhịp thở bình thường theo tuổi, không rút lõm ngực và SpO2 ≥ 94-98%, tiếp tục thông số trên
+ Không đáp ứng, điều chỉnh thông số NIPPV từng bước: Tăng IP và PEEP mỗi 2 cmH2O, tối đa IP 20 cmH2O và PEEP 10 cmH2O Tăng FiO2 từ 60 lên 80 %, tối đa 100%
+ Đặt nội khí quản thở máy khi thất bại NIPPV sau ≥ 60 phút (thở máy xâm nhập mức độ nguy kịch).
6.5.2. Nằm sấp
Cân nhắc nằm sấp nếu P/F < 150, khi người bệnh thở máy với FiO2 > 0,6 và PEEP > 5 cmH2O. Giữ nằm sấp trong 12 -18 giờ nếu có thể.
6.5.3. Điều trị bằng thuốc
a) Corticoid Tương tự Mục 6.4. Điều trị mức độ trung bình.
b) Kháng vi rút (Remdesivir) Tương tự Mục 6.3.2. Điều trị mức độ nhẹ.
c) Baricitinib
Chỉ định: dùng kết hợp với thuốc kháng vi rút khi bệnh nhân có chống chỉ định với corticoid và cho bệnh nhân thể nặng hỗ trợ hô hấp không xâm nhập/xâm nhập hoặc ECMO), chỉ dùng cho trẻ ≥ 2 tuổi. Liều dùng: trẻ từ 2-8 tuổi: 2 mg/ngày, trẻ > 8 tuổi: 4 mg/ngày uống 1 lần Điều chỉnh liều nếu có tổn thương thận: eGFR ≥60 mL/ph: liều dùng 31 4mg/ngày, eGFR= 30-59 mL/ph liều dùng 2mg/ngày, eGFR = 15- 29 mL/ph liều dùng 1mg/ngày. Chống chỉ định – Không dùng cho trẻ < 2 tuổi;
– Suy thận nặng (eGFR < 15 mL/ph); – Suy gan nặng; – Số lượng tuyệt đối BC lympho < 200 TB/μL; – Số lượng tuyệt đối BC trung tính < 500 TB/μL;
– Bệnh nhân có tiền sử huyết khối. Thời gian điều trị:14 ngày hoặc khi bệnh nhân ra viện, tuỳ cái nào đến trước. d) Thuốc ức chế thụ thể IL-6 (Tocilizumab)
– Chỉ định:
+ Dùng kết hợp với corticoid, được khuyến cáo sử dụng khi:
+ Người bệnh mới mắc bệnh và điều trị nội trú tại ICU trong vòng 24h và phải thở máy xâm nhập, NCPAP, NIV hoặc HFNC (lưu lượng khí > 30 lít/phút, FiO2 > 40%). HOẶC
+ Người bệnh mới mắc bệnh trong vòng 3 ngày VÀ điều trị nội trú VÀ cần hỗ trợ ô xy với nồng độ cao tăng nhanh: thở oxy qua mask, HFNC, NCPAP hoặc NIV và CRP > 75 mg/L.
– Liều dùng + Cân nặng < 30kg: 12mg/kg pha với 50 -100ml natriclorua 0,9% tiêm tĩnh mạch trong 60 phút. + Cân nặng > 30 kg: 8mg/kg tiêm tĩnh mạch trong 60 phút (tối đa 800mg).
– Cân nhắc liều thứ hai sau 8-12 giờ nếu tình trạng lâm sàng không cải thiện đ) Thuốc chống đông Xem Mục 6.8. Điều trị chống đông. e) Kháng sinh
– Chỉ sử dụng kháng sinh/kháng nấm nếu trên lâm sàng hoặc xét nghiệm có bằng chứng bội nhiễm vi khuẩn (đờm đục, hoặc xét nghiệm nhuộm soi đờm có nhiều bạch cầu/vi khuẩn…), lựa chọn kháng sinh theo kinh nghiệm, theo phác đồ hướng dẫn sử dụng kháng sinh của cơ sở y tế hoặc theo KSĐ nếu có.
– Sau 48 – 72 giờ sử dụng kháng sinh, cần đánh giá người bệnh có đáp ứng với kháng sinh hay không qua đánh giá dấu hiệu lâm sàng tốt hơn và các chỉ số viêm giảm rõ rệt (bạch cầu, CRP hoặc procalcitonin).
– Xem Phụ lục 9. 6.5.4. Dinh dưỡng Xem Mục IX. 32 6.5.5. Theo dõi Theo dõi dấu hiệu sinh tồn: Mạch, huyết áp, SpO2 mỗi 6 – 8 giờ, cân bằng dịch (dịch xuất nhập). 6.5.6. Xét nghiệm
– Hàng ngày: công thức máu, đông máu (PT, APTT, fibrinogen, D-dimer), sinh hóa máu (chức năng gan thận, điện giải đồ, protein, albumin, khí máu…).
– Ferritin, LDH, đông máu cơ bản, D-dimer, CRP, procalcitonin 48-72 giờ/lần hoặc nếu có bất thường.
– X-quang tim phổi, siêu âm phổi, điện tim, CT phổi tùy tình trạng người bệnh.
6.6. Điều trị mức độ nguy kịch Điều trị tại ICU.
6.6.1. Hỗ trợ hô hấp xâm nhập
6.6.1.1. Thở máy xâm nhập qui ước
a) Chỉ định đặt nội khí quản và thở máy xâm nhập khi:
– Thất bại với hỗ trợ hô hấp không xâm nhập hoặc:
– Cơn ngừng thở;
– Sốc, huyết động học không ổn định;
– Hôn mê sâu GSC < 8;
– Tổn thương đa cơ quan.
* Lưu ý thở máy xâm nhập: Sử dụng bộ trao đổi nhiệt và độ ẩm (HME) không nên sử dụng ở trẻ nhỏ < 25 kg, kích cỡ theo lứa tuổi cho máy thở, trong quá trình sử dụng nếu không đạt được thông khí theo đích có thể xem xét bỏ HME.
b) Đặt nội khí quản
– Do người có kinh nghiệm thực hiện với số nhân viên y tế tối thiểu.
– Sử dụng bộ đặt nội khí quản video nếu có.
– Nhân viên thực hiện thủ thuật mặc đồ bảo hộ cá nhân (PPE).
– Bóng thông khí cần có bộ lọc vi rút/vi khuẩn.
– Khi thực hiện bóng bóp cần sử dụng “kỹ thuật hai người” để đảm bảo mask chụp kín quanh miệng
– Sử dụng kỹ thuật đặt nội khí quản theo trình tự nhanh.
– Sử dụng ống nội khí quản có bóng chèn, bơm bóng chèn sau đặt.
– Kiểm tra vị trí ống bằng nghe thông khí phổi hoặc đo EtCO2 khí thở ra, X quang phổi hay siêu âm. c) Cài đặt máy thở ban đầu
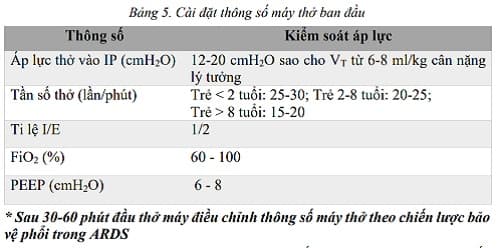
Bảng 5. Cài đặt thông số máy thở ban đầu Thông số Kiểm soát áp lực Áp lực thở vào IP (cmH2O) 12-20 cmH2O sao cho VT từ 6-8 ml/kg cân nặng lý tưởng Tần số thở (lần/phút) Trẻ < 2 tuổi: 25-30; Trẻ 2-8 tuổi: 20-25; Trẻ > 8 tuổi: 15-20 Ti lệ I/E 1/2 FiO2 (%) 60 – 100 PEEP (cmH2O) 6 – 8
* Sau 30-60 phút đầu thở máy điều chỉnh thông số máy thở theo chiến lược bảo vệ phổi trong ARDS – SpO2: 92-96% hoặc PaO2: 64-90 mmHg→ tốt, đạt mục tiêu → giữ thông số. – SpO2 > 98% hoặc PaO2 >100 mmHg→ cao hơn mục tiêu → giảm thông số theo thứ tự:
1. Giảm FiO2 dần 5 -10% mỗi 15 phút đến FiO2 40%.
2. Giảm PEEP dần 2 cmH2O mỗi 15 phút đến PEEP 4 – 5 cm H2O. – SpO2 < 90% hoặc PaO2 < 60mmHg, nếu tình trạng lâm sàng xấu chưa đạt mục tiêu, tăng thông số: áp dụng chiến lược thở máy bảo vệ phổi ARDS nặng (Vt thấp kèm PEEP cao) kèm an thần và dãn cơ. – Nếu P plateau < 25 cmH2O:
▪ Tăng IP mỗi 2cm (hoặc tăng VT mỗi 1 ml/kg) để P plateau đạt từ 25- 30 cmH2O.
▪ Tối đa: VT = 8 ml/kg (Compliance 40 ml/cmH2O (type H))
– Nếu P plateau > 30 cmH2O:
▪ Giảm IP mỗi 2cm (hoặc giảm VT mỗi 1 ml/kg) để P plateau ≤ 30 cmH2O, tối thiểu VT = 4 ml/kg.
– Sau đó đánh giá đáp ứng đạt mục tiêu ARDS sau 30-60 phút
– Mục tiêu cần đạt: ARDS: SpO2 88-95%/PaO2 = 55 – 80 mmHg và pH 7,30 – 7,45 PaCO2: 50 – 60 mmHg kèm P plateau < 30 cmH2O tiếp tục giữ thông số thở máy.
– Không đạt mục tiêu ARDS tiếp tục điều chỉnh PEEP và FiO2 kết hợp nằm sấp 12-18 giờ/ngày và xem xét huy động phế nang.
– Xem xét ECMO: xem chỉ định ECMO tại Mục 6.7. 34 Bảng 6. Điều chỉnh PEEP và FiO2 theo bảng PEEP thấp/FiO2 cao khi ARDS nặng PaO2/FiO2 < 150 mmHg hoặc OI ≥ 16 FiO2 (%) 30 40 50-60 70 80 90 100 PEEP (cmH2O) 5 5-8 8-10 10-12 12-14 Lưu ý: PEEP >15 cmH2O nhiều nghiên cứu cho thấy làm tăng biến chứng tràn khí màng phổi ARDS do viêm phổi COVID-19.
6.6.1.2. Xem xét thở máy cao tần (HFO) Xem xét thở máy cao tần cho trẻ sơ sinh và trẻ bú mẹ (cân nặng < 20 kg).
* Chỉ định
– ARDS thất bại với thở máy thường qui và thủ thuật huy động phế nang
– Thường chỉ định cho trẻ sơ sinh và trẻ bú mẹ (cân nặng < 20 kg).
* Cài đặt ban đầu:
– Áp lực trung bình đường thở (mPaw hay MAP): mPaw ban đầu cao hơn mPaw của thở máy thông thường 3-5 cmH2O.
– Biện độ (Amplitude): cài đặt biên độ dựa vào độ rung của lồng ngực, bụng sao cho thấy được mức rung nhẹ ở vùng bụng dưới của trẻ, đạt được stroke volume 1-3 ml/kg.
– FiO2: 100% rồi nhanh chóng giảm FiO2 tối thiểu để giữ được SpO2 90- 94%, PaO2 ≥ 60 mmHg
– Tần số: trẻ < 2 tháng: 8-15 Hz, trẻ nhỏ (6-10 kg): 6-8 Hz, trẻ em (10-20 kg): 5-6 Hz.
– IT: 33% # I/E: 1/2. 6.6.1.3. Nằm sấp Cân nhắc nằm sấp nếu OI ≥ 16 hoặc OSI ≥ 12,3 hoặc OI > P/F < 150, khi người bệnh thở máy với FiO2 > 0,6 và PEEP > 5 cmH2O. Giữ nằm sấp trong 12 – 18 giờ nếu có thể.
6.6.2. Điều trị bằng thuốc
a) Corticoid Tương tự Mục 6.4. Điều trị mức độ trung bình. b) Kháng vi rút (Remdesivir)
– Chỉ định:
+ Không chỉ định cho người bệnh COVID-19 đến muộn, thở máy xâm nhập, hoặc chạy ECMO.
+ Với các trường hợp đã được điều trị bằng remdesivir trước khi thở máy xâm nhập hoặc ECMO nếu chưa đủ liệu trình, thì có thể tiếp tục dùng remdesivir cho đủ liệu trình 10 ngày.
– Liều dùng, cách dùng: Tương tự Mục 6.3.2. Điều trị mức độ nhẹ. 35 c) Baricitinib
– Chỉ định: dùng kết hợp với thuốc kháng vi rút khi bệnh nhân có chống chỉ định với corticoid và cho bệnh nhân phải hỗ trợ hô hấp không xâm nhập/xâm nhập hoặc ECMO), chỉ dùng cho trẻ ≥ 2 tuổi
– Liều dùng, cách dùng tương tự Mục 6.5. Điều trị mức độ nặng d) Thuốc ức chế thụ thể IL-6 (Tocilizumab)
– Chỉ định: chỉ dùng cho những người bệnh mới VÀ điều trị tại hồi sức cấp cứu VÀ thở máy trong vòng 24 giờ, dùng kết hợp với corticoid, liều dùng, cách dùng tương tự như mức độ nặng.
– Liều dùng, cách dùng tương tự Mục 6.5.3. Điều trị mức độ nặng.
đ) Thuốc chống đông – Chỉ định: Có yếu tố nguy cơ đông máu – Xem Mục 6.8. Điều trị chống đông.
e) Kháng sinh
– Chỉ sử dụng kháng sinh/kháng nấm nếu trên lâm sàng hoặc xét nghiệm có bằng chứng bội nhiễm vi khuẩn (lâm sàng quan sát thấy đờm đục, hoặc xét nghiệm nhuộm soi đờm có nhiều bạch cầu/vi khuẩn…), lựa chọn kháng sinh theo kinh nghiệm, theo phác đồ hướng dẫn sử dụng kháng sinh của cơ sở y tế hoặc theo KSĐ nếu có.
– Sau 48 – 72 giờ sử dụng kháng sinh, cần đánh giá người bệnh có đáp ứng với kháng sinh hay không qua đánh giá dấu hiệu lâm sàng tốt hơn và các chỉ số viêm giảm rõ rệt (bạch cầu, CRP hoặc procalcitonin).
– Xem Phụ lục 9. 6.6.3. Điều trị sốc nhiễm trùng Xử trí cơ bản giống COVID-19 nặng và áp dụng theo phác đồ sốc nhiễm trùng ở trẻ em. Hồi sức dịch cụ thể như sau:
– Thở ô xy lưu lượng cao. Đặt nội khí quản thở máy khi suy hô hấp kèm sốc
– Bù dịch nhanh:
+ NaCl 0,9% hoặc ringerlactat liều 10 – 20ml/kg/15-60 phút (Lưu ý đến cân nặng điều chỉnh ở trẻ thừa cân béo phì, Xem Phụ lục 8, đánh giá sau bù dịch nếu còn sốc nhắc lại dịch như trên cho đến khi thoát sốc hoặc dùng dung dịch albumin nếu albumin máu < 30 g/L. + Không sử dụng dung dịch cao phân tử.
– Theo dõi dấu hiệu quá tải dịch gây phù phổi (khó thở, suy hô hấp nặng hơn, gan to, tĩnh mạch cổ nổi, phổi có ran ẩm do trong lúc bù dịch nhanh do bệnh COVID-19 có kèm viêm phổi ARDS làm tăng nguy cơ phù phổi), nếu có điều kiện đánh giá bù dịch qua siêu âm, giảm hoặc ngừng dịch khi có dấu hiệu quá tải. – Đánh giá bù dịch: qua siêu âm đánh giá đường kính TM chủ dưới phồng, đo áp lực TMTT (CVP) sẽ tăng, cung lượng tim giảm nếu thất bại bù dịch.
– Thuốc vận mạch
– tăng sức bóp cơ tim cho sớm khi bù dịch lần 2 nhưng chưa đạt đích.
+ Adrenalin được lựa chọn ưu tiên trong sốc lạnh (vì trẻ em sốc nhiễm trùng hầu hết là sốc lạnh) truyền tĩnh mạch với liều 0,05-0,3 mcg/kg/phút.
+ Phối hợp với noradrenalin truyền TM khi dùng adrenalin 0,3 mcg/kg/phút. Liều noradrenalin 0,05-1 mcg/kg/phút, sau đó nếu còn sốc tăng liều adrenalin tối đa 1 mcg/kg/phút.
+ Phối hợp thêm dobutamin 5-20 mcg/kg/phút nếu thất bại với adrenalin và noradrenalin kèm sức bóp cơ tim giảm.
– Theo dõi nếu ScvO2 vẫn < 70% dùng thêm milrinon, levosimendan, enoximone.
– Trường hợp sốc nóng điều chỉnh noradrenalin, dịch, ScvO2 > 70%, nếu huyết áp vẫn giảm dùng vasopressin.
– Truyền máu giữ Hb ≥ 10g/L.
– Hydroctisone liều thấp khi thất bại với bù dịch và vận mạch liều ban đầu 2mg/kg/lần sau đó 0,5-1mg/kg/lần mỗi 6-8 giờ tiêm TM.
– Cấy máu tìm tác nhân gây bệnh trước khi dùng kháng sinh.
– Dấu hiệu thoát sốc: tỉnh táo, chi ấm, CRT ≤ 2 giây, mạch, HA, nhịp thở về bình thường, HA trung bình ≥ 65mmHg (≥ 55 + (tuổi x 1,5), SpO2 94-98%, nước tiểu ≥ 1ml/kg/giờ. Lactate máu < 2 mmol/L – Kháng sinh: dùng kháng sinh phổ rộng sớm trong giờ đầu, lựa chọn kháng sinh theo kinh nghiệm (Xem Phụ lục 9).
– Đánh giá đáp ứng sau 2-3 ngày điều trị và điều chỉnh kháng sinh thích hợp khi có kết quả vi khuẩn và kháng sinh đồ, qua đánh giá dấu hiệu lâm sàng tốt hơn, và các chỉ số viêm giảm rõ rệt (bạch cầu, CRP hoặc procalcitonin).
– Thất bại với kháng sinh trên kèm nghi nhiễm nấm → điều trị nhiễm nấm theo kinh nghiệm (Xem Phụ lục 9 và Phụ lục 10).
– Lọc máu liên tục khi có tổn thương thận cấp hoặc quá tải dịch > 15% hoặc suy chức năng đa cơ quan nên làm sớm khi huyết động ổn định.
– Cân nhắc ECMO khi thất bại với điều trị nội khoa tại những cơ sở y tế có khả năng (xem chỉ định ECMO tại Mục 6.7).
– Theo dõi:
+ Lâm sàng: M, HA, CRT, SpO2, nước tiểu, dấu hiệu quá tải dịch, CVP, dịch xuất nhập hàng giờ trong 6 giờ đầu, khi ổn định 3-4 giờ/lần.
+ Xét nghiệm: CTM, Protide, Albumine máu, Lactate máu, khí máu, đường huyết, ĐGĐ, chức năng gan thận, chức năng đông máu, chỉ số viêm (CRP, ferritin…) hàng ngày. 6.6.4. Các biện pháp điều trị và chăm sóc khác
a) Nước điện giải Lưu ý hạn chế dịch khi có ARDS bằng 2/3 nhu cầu dịch cơ bản hằng ngày 37 mức dịch để tránh quá tải dịch quá tải làm nặng thêm ARDS.
b) Dinh dưỡng Xem Mục IX.
c) Theo dõi người bệnh
– Trường hợp sử dụng thuốc corticoid: nếu CRP bình thường, giảm dần liều corticoid trong 15 ngày, mỗi giai đoạn trong 5 ngày (2 mg/kg/ngày trong 5 ngày đầu, 1 mg/kg/ngày trong 5 ngày tiếp theo, 0,5 mg/kg/ngày trong 5 ngày cuối rồi ngừng thuốc).
– Tim mạch: điện tim và siêu âm tim trong khoảng 7-14 ngày và 4-6 tuần sau khi có triệu chứng hoặc sớm hơn nếu cần thiết.
– Tiếp tục dùng aspirin trong vòng 4-6 tuần tính từ lúc tất cả các chỉ số sau bình thường: mạch vành, chức năng tâm thu thất trái trên siêu âm tim, CRP, số lượng tiểu cầu.
6.6.5. Lọc máu cho người bệnh COVID-19 Tại các cơ sở y tế có khả năng. a) Chỉ định lọc máu liên tục Khi có một trong những dấu hiệu sau:
– Người bệnh nặng thở máy có tình trạng quá tải dịch từ ≥ 15% không đáp ứng với lợi tiểu để duy trì cân bằng dịch.
– Sốc nhiễm trùng sử dụng 02 thuốc vận mạch liều cao, nhưng tình trạng huyết động không ổn định.
– Người bệnh thở máy có tổn thương thận cấp mức độ I (theo phân loại pRIFLE, xem
Bảng 1).
– BUN > 80 – 100 mg/dL. – Tăng kali máu > 6,5 mmol/L không đáp ứng với điều trị nội khoa.
– Tăng hoặc giảm natri máu nặng không đáp ứng với điều trị nội khoa.
– Suy đa tạng.
b) Chỉ định lọc máu hấp phụ Lọc máu hấp phụ khi nghi ngờ có cơn bão cytokin hoặc ARDS nặng kèm phản ứng viêm nặng (CRP, PCT, LDH, ferritin tăng cao), mỗi ngày 1 quả, thời gian lọc từ 3-5 ngày. 6.7. ECMO cho người bệnh COVID-19 Chỉ thực hiện tại các trung tâm hồi sức có khả năng làm ECMO. 6.7.1. Chỉ định V-V ECMO Viêm phổi nặng/ARDS do hoặc nghi ngờ do vi rút SARS-CoV-2 đang thở máy và có khả năng hồi phục cần được xem xét chỉ định V-V ECMO khi có 1 trong các tiêu chuẩn sau:
– Không đáp ứng với chiến lược thở máy bảo vệ phổi ± huy động phế nang, HFO, nằm sấp (khí máu động mạch: PaO2 < 55 mmHg/PaCO2 > 60 mmHg và pH < 7,2 trong 3-6 giờ). – PaO2/FiO2 < 80 hoặc OI > 40 trên 6 giờ (OI = FiO2 x MAP x 100 /PaO2).
– Áp lực đường thở cao: MAP > 20-25 cmH2O (PEEP 12-14 cmH2O/ IP 22 cmH2O) với thở máy thông thường hoặc MAP > 30 cmH2O với HFO và FiO2 50- 60% mà PaO2/FiO2 < 100, SpO2 < 91% trong vòng 3-6 giờ.
6.7.2. Chỉ định V-A ECMO – Viêm phổi nặng/ARDS do hoặc nghi ngờ do vi rút SARS-CoV-2 đang thở máy và có khả năng hồi phục cần được xem xét chỉ định V-A ECMO khi có 1 trong các tiêu chuẩn sau:
+ Sốc tim do viêm cơ tim thất bại với thuốc vận mạch và tăng co bóp cơ tim.
+ Trẻ có suy tuần hoàn, không đáp ứng với ít nhất 2 loại thuốc vận mạch, chỉ số thuốc vận mạch VIS ≥ 40. – Cách tính: VIS = dopamin (mcg/kg/phút) + dobutamin (mcg/kg/phút) + adrenalin (mcg/kg/phút) x 100 + noradrenalin (mcg/kg/phút) x 100 + milrinone (mcg/kg/phút) x10
+ vasopressin (UI/kg/phút) x 10.000.
6.7.3. Chống chỉ định ECMO
a) Chống chỉ định tuyệt đối
+ Tổn thương thần kinh nặng (như xuất huyết nội sọ có dấu hiệu chèn ép);
+ Xuất huyết không kiểm soát;
+ Bệnh ác tính không có khả năng điều trị.
b) Chống chỉ định tương đối
+ Thời gian thở máy trên 7 ngày;
+ Phẫu thuật thần kinh hoặc xuất huyết nội sọ (trong vòng 1-7 ngày tuỳ thuộc loại can thiệp, cần hội chẩn chuyên khoa thần kinh trước khi tiến hành ECMO);
+ Bệnh mạn tính tiên lượng xa nặng nề không hồi phục.
6.8. Điều trị chống đông Dùng thuốc chống đông cần cân nhắc cẩn thận, nhất là ở trẻ < 12 tuổi.
6.8.1. Chống chỉ định sử dụng thuốc chống đông
– Đang chảy máu hoặc có nguy cơ chảy máu.
– Tiểu cầu < 50.000/mm3
– Fibrinogen < 100mg/dL.
– Đang sử dụng aspirin liều > 5mg/kg/ngày.
6.8.2. Sử dụng thuốc chống đông liều dự phòng
a) Chỉ định Trẻ có hội chứng MIS-C chưa có biến chứng tim mạch huyết khối, hoặc trẻ mắc COVID-19 mức độ trung bình trở lên VÀ kèm theo ít nhất 1 trong các yếu tố nguy cơ dưới đây:
– Điều trị tại ICU phải thở máy bất động kéo dài.
– Có đường truyền trung tâm (catheter) hoặc longline.
– D-dimer ≥ 5 lần giới hạn trên bình thường.
– Béo phì (BMI > 95th percentile).
– Tiền sử gia đình có huyết khối tĩnh mạch độ I không rõ nguyên nhân.
– Tiền sử bản thân huyết khối hoặc suy giảm miễn dịch.
– Bệnh ác tính hoạt động, hội chứng thận hư, viêm tiềm tàng hoặc hoạt động, biến cố tắc mạch trên người bệnh huyết sắc tố S.
– Bệnh tim bẩm sinh hoặc mắc phải có ứ máu tĩnh mạch (hội chẩn chuyên khoa).
– Rối loạn nhịp tim (hội chẩn chuyên khoa).
b) Thuốc và liều dùng – Heparin trọng lượng phân tử thấp (Low Molecular Weight heparinLMWH) (lâm sàng ổn định):
+ Trẻ < 2 tháng: Enoxaparin: 0,75 mg/kg x 2 lần/ngày (tiêm dưới da).
+ Trẻ > 2 tháng: Enoxaparin: 0,5 mg/kg x 2 lần/ngày (tiêm dưới da). Mục tiêu điều trị: sau 4h antiXa từ 0,2 – 0,4 UI/mL – Heparin không phân đoạn (Unfractionated Heparin-UFH) khi không có LMWH hoặc cho trẻ có tổn thương thận.
+ Liều 10 – 15 UI/kg/giờ truyền TM, không cần bolus. Hoặc có thể tiêm dưới da với liều 100 – 150 UI/kg/lần x 2 lần/ngày (tối đa không quá 5000 UI/lần).
+ Mục tiêu điều trị: APTT gấp 1,5 – 2 lần hoặc antiXa từ 0,1 – 0,3 UI/mL. 40 c) Thời gian điều trị – Từ 5-7 ngày hoặc đến khi xuất viện. Có thể ngừng thuốc sớm hơn nếu lâm sàng cải thiện hoặc giải quyết được các yếu tố nguy cơ.
– Khi người bệnh xuất viện, nếu trẻ các chỉ số viêm còn cao (CRP, D-dimer tăng) và có nhiều yếu tố nguy cơ đi kèm, tiếp tục duy trì thuốc đến khi giải quyết được các yếu tố nguy cơ nhưng không quá 30 ngày sau xuất viện.
* Chú ý: Không dùng thuốc chống đông đường uống (rivaroxaban, apixaban…) điều trị dự phòng cho trẻ do nguy cơ tương tác với một số thuốc điều trị COVID-19. 6.8.3. Sử dụng thuốc chống đông liều điều trị huyết khối
a) Chỉ định
– Hội chứng viêm đa hệ thống (MIS-C) kèm ít nhất 1 trong các dấu hiệu sau:
+ Có bằng chứng huyết khối.
+ Rối loạn chức năng thất trái nặng (EF < 35%).
+ Phình động mạch vành, Z-core > 10.
– Trẻ mắc COVID- 19 điều trị nội trú kèm theo ít nhất 1 trong các dấu hiệu sau:
+ Có bằng chứng huyết khối qua chẩn đoán hình ảnh
+ Lâm sàng, xét nghiệm hoặc chẩn đoán hình ảnh nghi ngờ cao huyết khối tĩnh mạch sâu hay thuyên tắc phổi.
+ Trẻ mắc COVID-19 mức độ nặng có D-dimer > 10 lần và không có nguy cơ chảy máu. + Đang được sử dụng thuốc chống đông trước khi nhập viện.
+ Cân nhắc nếu: bệnh ác tính hoạt động, hội chứng thận hư, viêm tiềm tàng hoặc hoạt động, hoặc có nhiều yếu tố nguy cơ (khuyến cáo yếu do chưa đủ bằng chứng), hội chẩn chuyên khoa trước khi chỉ định. b) Thuốc và liều dùng
– Heparin trọng lượng phân tử thấp (LMWH):
+ Liều 1 mg/kg x 2 lần/ngày (TDD).
+ Mục tiêu điều trị: sau 4 giờ anti Xa đạt 0,5 – 1 UI/mL.
– Heparin không phân đoạn (UFH):
+ Chỉ định cho trẻ > 1 tuổi: liều khởi đầu 75 UI/kg TM trong 10 phút sau đó duy trì trong khoảng liều 15 – 25 UI/kg/giờ.
+ Mục tiêu điều trị: APTT gấp 1,5 – 2 lần hoặc antiXa: 0,3 – 0,75 UI/mL. c) Thời gian điều trị Từ 7-14 ngày, hoặc đến khi lâm sàng, cận lâm sàng cải thiện. Hội chẩn các chuyên khoa tim mạch, miễn dịch, huyết học để lên kế hoạch điều trị sau khi xuất viện (Lưu ý: với hội chứng MIS-C có thể phối hợp thêm aspirin xem phần điều trị MIS-C tại Phần VIII)
6.8.4. Theo dõi điều chỉnh liều thuốc chống đông
– Dấu hiệu chảy máu trên lâm sàng
– Xét nghiệm đông máu: PT, APTT, Fbrinogen, INR, D-dimer, antiXa.
– Số lượng tiểu cầu, giúp cho chẩn đoán hội chứng giảm tiểu cầu do heparin (heparin-induced thrombocytopenia – HIT).
– Chức năng thận hàng ngày để điều chỉnh và lựa chọn thuốc chống đông phù hợp. – Điều chỉnh thuốc chống đông dựa D-dimer (mục tiêu)
6.9. Kiểm soát đường huyết Đối trẻ em bị COVID-19 cần nhập viện cần được theo dõi đường huyết thường quy vì trẻ có nguy cơ hạ đường huyết cũng như tăng đường huyết.
6.9.1. Hạ đường huyết
– Hạ đường huyết dễ xảy ra ở trẻ em mắc COVID-19 do ăn uống kém.
– Hạ đường huyết khi đường huyết < 50 mg/dL (< 2,7 mmol/L).
* Trẻ còn tỉnh:
– Cho bú mẹ, uống sữa, hoặc – Uống nước đường: 4 muỗng cà phê đường # 20g pha trong 200ml nước đun sôi để nguội, hoặc – Uống Glucose 15g pha 50ml nước đun sôi để nguội.
* Trẻ hôn mê:
– Sơ sinh: Dextrose 10% 2ml/kg TMC, sau đó truyền duy trì Dextrose 10% 3-5 ml/kg/giờ (6-8 mg glucose/kg/phút).
– Trẻ em: Dextrose 30% 2 ml/kg TMC, sau đó truyền duy trì Dextrose 10% 3-5 ml/kg/giờ (6-8 mg glucose/kg/phút).
– Theo dõi: dấu hiệu sinh tồn, tri giác, đường máu mỗi 6-8 giờ.
– Mục tiêu: đường huyết 75-140 mg/dL (4 -7,7 mmol/L).
6.9.2. Tăng đường huyết
– Tăng đường huyết xảy ra ở trẻ em mắc COVID-19 có thể do dùng corticoid liều cao, nhiễm trùng nặng hoặc do bệnh nền tiểu đường. Tăng đường huyết khi thử đường huyết bất kỳ > 180 mg/dL (10 mmol/L) hoặc đường huyết lúc đói > 140 mg/dL (7,7 mmol/L).
– Khi trẻ em mắc COVID-19 có tăng đường huyết, cần hỏi kỹ tiền căn bệnh tiểu đường, triệu chứng ăn nhiều, uống nhiều, tiểu nhiều … nếu nghi ngờ cần thử HbA1C để xác định chẩn đoán và điều trị bệnh tiểu dường theo phác đồ.
– Khi đường huyết liên tục tăng trên 180mg/dL (10 mmol/L), cần điều chỉnh liều corticoid thích hợp và kiểm soát tình trạng nhiễm trùng. Nếu không đáp ứng thì mới có chỉ định dùng Insulin để kiểm soát đường huyết. Mục tiêu kiểm soát đường huyết: 140-180 mg/dL (7,7-10 mmol/L), tránh nguy cơ bị hạ đường huyết.
BÀI CÙNG CHỦ ĐỀ:
Hướng dẫn mới nhất chẩn đoán, điều trị trẻ sơ sinh mắc Covid-19 theo Bộ Y Tế
Hội chứng viêm đa hệ ở trẻ em (MIS-C) và COVID-19: Triệu chứng, nguyên nhân, yếu tố rủi ro
Di chứng nguy hiểm hậu Covid-19 MIS-C ở trẻ em
COVID-19: tất cả các loại vắc xin, thuốc uống phòng, điều trị Covid-19 hiện nay
MIS-C và COVID-19: Hội chứng viêm không phổ biến nhưng nghiêm trọng ở trẻ em, thanh thiếu niên
Yhocvn.net/Theo Bộ Y tế
Chưa có bình luận.