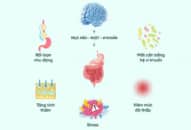
Những giải thích một số điều cần biết về hội chứng ruột kích thích (IBS) của chuyên gia Tiêu hóa.
Hội chứng ruột kích thích là gì?
Bệnh nhân có thường xuyên bị đau bụng, đầy hơi, khó tiêu, tiêu chảy hoặc táo bón không? Bệnh nhân đã đi khám, xét nghiệm và uống thuốc nhưng chưa nhận được câu trả lời thỏa đáng mà vẫn phải chung sống với các triệu chứng?
Ước tính có gần một triệu người ở Singapore có những triệu chứng này. Bệnh nhân và bác sĩ thường lo lắng rằng những triệu chứng này có thể là do các bệnh thực thể như nhiễm trùng, sỏi mật, loét hoặc ung thư. Tuy nhiên, hàng năm, số người mắc chứng rối loạn chức năng như IBS lại nhiều hơn số người mắc bệnh ung thư đường ruột tới 500 lần.
Do đó, nhiều khả năng một người đang mắc phải hội chứng ruột kích thích (IBS), một vấn đề phổ biến nhưng phức tạp, cần có thời gian, chuyên gia tiêu hóa và sự tận tâm để chẩn đoán và điều trị.
Nguyên nhân phổ biến của hội chứng ruột kích thích (IBS)
Sự hiểu biết về IBS đã vượt xa quan niệm cũ rằng phần lớn đây là một vấn đề tâm lý do căng thẳng và lo lắng. Hiện nay người ta nhận thấy rằng ở nhiều bệnh nhân IBS, những vấn đề sau đây cũng có thể đóng một vai trò nhất định:
+ Nhiễm vi khuẩn đường ruột và ký sinh trùng.
+ Viêm đa vi mạch mức độ nhẹ.
+ Phản ứng miễn dịch với các loại thực phẩm, thức ăn cụ thể.
+ Tập hợp vi khuẩn được tìm thấy tự nhiên trong ruột (hệ vi sinh vật đường ruột) có thể quá mức (vi khuẩn đường ruột phát triển quá mức, SIBO) hoặc không cân bằng (rối loạn sinh học).
+ Độ nhạy của dây thần kinh tạng và cơ trơn của ruột (độ nhạy nội tạng).
+ Nhu động hoặc co bóp của ruột không hiệu quả (vận động ruột).
+ Tăng sản sinh khí trong ruột.

Các triệu chứng của hội chứng ruột kích thích (IBS)
IBS cùng với các rối loạn chức năng khác của hệ tiêu hóa, có các triệu chứng như:
+ Đau bụng
+ Đầy hơi
+ Chứng khó tiêu
+ Ợ hơi
+ Xì hơi
+ Táo bón
+ Bệnh tiêu chảy
+ Đi tiêu khó khăn hoặc cảm thấy đi không hết phân
+ Thay đổi độ đặc của phân
Nếu đang gặp phải những triệu chứng như trên, hãy đến khám bác sĩ tiêu hóa để được chẩn đoán và điều trị.
Hội chứng ruột kích thích (IBS) được chẩn đoán như thế nào?
Không có xét nghiệm cụ thể để chẩn đoán IBS. Thay vào đó, trước tiên bác sĩ sẽ cần lưu ý đến tiền sử bệnh và các triệu chứng của bệnh nhân.
Mặc dù tiêu chí Rome thường được nhắc đến nhưng điều này chỉ nhằm mục đích nghiên cứu.
Tiêu chuẩn Rome IV hiện là tiêu chuẩn mới nhất trong chẩn đoán IBS
Đau bụng tái phát trung bình ít nhất 1 ngày/tuần trong 3 tháng qua, liên quan đến hai hoặc nhiều tiêu chuẩn sau:
Liên quan đến đại tiện
Liên quan đến sự thay đổi tần số của phân
Liên quan đến sự thay đổi về hình thức (hình dáng) của phân Tiêu chí được đáp ứng trong 3 tháng qua với triệu chứng khởi phát ít nhất 6 tháng trước khi chẩn đoán
Tiêu chuẩn chẩn đoán Hội chứng ruột kích thích
Phải bao gồm tất cả những điều sau đây:
Đau bụng ít nhất 4 ngày mỗi tháng trong ít nhất 2 tháng liên quan đến một hoặc nhiều điều sau đây:
Liên quan đến đại tiện
Thay đổi tần số của phân
Sự thay đổi về hình thức (hình dáng) của phân
Ở trẻ bị đau bụng và táo bón, cơn đau không thuyên giảm khi hết táo bón (trẻ hết đau là táo bón chức năng, không phải IBS)
Sau khi đánh giá thích hợp, các triệu chứng không thể được giải thích đầy đủ bởi một tình trạng bệnh lý khác
*Các tiêu chí được đáp ứng ít nhất 2 tháng trước khi chẩn đoán
Trong thực tế, IBS không phải là một tình trạng được chẩn đoán đơn giản bằng cách làm xét nghiệm máu hoặc phân, chụp X-quang, siêu âm hoặc thậm chí nội soi. Thay vào đó, IBS có thể được chẩn đoán khi bác sĩ tiêu hóa lắng nghe cẩn thận bệnh sử của bệnh nhân.
Các xét nghiệm có thể giúp loại trừ các nguyên nhân gây kích ứng ruột, có thể từ ruột kích thích đến nhiễm trùng và thậm chí là ung thư.
Tuy nhiên, nhiều bệnh nhân không muốn đi xét nghiệm và đôi khi các xét nghiệm không những không cần thiết mà còn có thể làm cho tình trạng của bệnh nhân trở nên tồi tệ hơn. Do đó, bác sĩ phải xem xét các yếu tố khác nhau liên quan đến hồ sơ cá nhân, triệu chứng và tiền sử của bệnh nhân để quyết định xem có cần xét nghiệm thêm hay không. Điều quan trọng cần nhớ là một người có thể mắc IBS cùng với một số bệnh khác như loét tiêu hóa hoặc ung thư.
Một số xét nghiệm có thể cần phải được thực hiện bao gồm:
+ Nội soi để kiểm tra đại trực tràng
+ Nội soi dạ dày để loại trừ loét dạ dày, tình trạng niêm mạc kém hấp thu và bệnh Celiac
+ Chụp X-quang, chụp MRI hoặc chụp CT để kiểm tra tuyến tụy
+ Xét nghiệm phân để phát hiện nhiễm trùng và viêm
+ Xét nghiệm máu để xác định độ nhạy cảm với gluten
+ Xét nghiệm test hơi thở Hydro, methane chẩn đoán sự phát triển quá mức vi khuẩn ở ruột non (SIBO)
Tìm cách điều trị hội chứng ruột kích thích (IBS)
Điều trị IBS luôn cần một cách tiếp cận đa dạng và cá thể hóa. Không có một phác đồ điều trị chung cho tất cả bệnh nhân. Chỉ để biết bệnh nhân mắc IBS là chưa đủ, điều quan trọng nữa là xác định và tìm ra càng nhiều yếu tố góp phần gây ra các chức năng bị rối loạn càng tốt. Sự kết hợp của các vấn đề hiện diện ở bất kỳ bệnh nhân IBS nào cũng khác nhau tùy theo từng cá nhân. Do đó, việc điều trị IBS cần một phác đồ rất chuyên biệt và được cá nhân hóa cho mỗi cá nhân.
Để đạt được điều này, bác sĩ sẽ phải đặt những câu hỏi chi tiết khi thác bệnh sử, đôi khi bao gồm một bộ câu hỏi được lựa chọn cẩn thận và lắng nghe chi tiết từ bệnh nhân để hiểu vấn đề của bệnh nhân. Bác sĩ cũng cần giúp bệnh nhân hiểu rõ về tình trạng bệnh, đặc biệt chú ý đến các yếu tố lối sống và tâm lý. Một số bệnh nhân cũng sẽ được điều trị bằng thuốc, nhưng những loại thuốc này phải được lựa chọn cẩn thận. Nên tránh những can thiệp không cần thiết.
Có lời khuyên nào về chế độ ăn uống không? Chế độ ăn thải độc có hữu ích không?
Câu trả lời ngắn gọn là không, không có chế độ ăn kiêng duy nhất cho bệnh nhân IBS. Chế độ ăn kiêng giúp ích cho một người này những có thể khiến người khác cảm thấy tệ hơn.
Ví dụ: một ý tưởng phổ biến là ăn chế độ ăn nhiều chất xơ. Tuy nhiên, điều này không có ích cho nhiều người vì chế độ ăn nhiều chất xơ có thể làm tình trạng rối loạn hệ tiêu hóa tăng hơn nữa. Chế độ ăn nhiều chất xơ đặc biệt có hại cho những bệnh nhân bị đầy hơi và chướng bụng.
Các xu hướng điều trị khác thúc đẩy ý tưởng loại bỏ độc tố khỏi cơ thể. Tuy nhiên, các quan điểm gần đây không ủng hộ khái niệm thải độc ngoại trừ một số rất ít trường hợp như ở bệnh xơ gan hoặc suy gan. Nhiều loại trà thải độc thảo dược có chứa thành phần nhuận tràng được gọi là senna, thành phần này tạo thành cơ sở cho loại thuốc nhuận tràng không kê đơn có tên là Senokot. Mặc dù senna nói chung là an toàn, nhưng việc sử dụng không có sự giám sát bệnh nhân có thể làm tăng tình trạng rối loạn dung nạp và do đó cần dùng liều ngày càng cao hơn. Senna cũng sẽ làm cho lớp niêm mạc đại tràng có màu nâu bất thường.
Chế độ ăn kiêng FODMAP thấp có thể giúp ích cho nhiều bệnh nhân, đặc biệt là những người bị đầy hơi, chướng bụng và tiêu chảy. FODMAP là từ viết tắt của đường lên men được tìm thấy trong thực phẩm thực vật và các sản phẩm từ sữa. Điều này không có nghĩa là bệnh nhân bị cấm ăn thực phẩm có chứa FODMAP. Chỉ cần lưu ý rằng họ sẽ nhạy cảm hơn với những thực phẩm này và nên ăn chúng với số lượng nhỏ khi cảm thấy không ổn. Xét nghiện test thở hydro, methane giúp chẩn đoán những trường hợp không dung nạp carbohydrate, kém hấp thu,…
Bác sĩ cũng có thể đề nghị dùng thuốc để giúp bệnh nhân giải quyết các triệu chứng khi bệnh tăng lên hơn. Các phương pháp bao gồm:
+ Thuốc chống co thắt để giảm co thắt ruột và giảm đau bụng.
+ Một số chế phẩm sinh học cũng có thể giúp giảm đầy hơi và tiêu chảy. Một số chế phẩm sinh học có thể có đặc tính chống viêm.
Tuy nhiên, phần lớn các chế phẩm sinh học bán sẵn chưa được thử nghiệm để điều trị IBS. Một số trong số này thậm chí có thể làm nặng thêm tình trạng tiêu chảy và đầy hơi.
+ Một số loại kháng sinh cũng có thể được sử dụng để khắc phục SIBO và rối loạn sinh lý.
+ Một nhóm thuốc được gọi là thuốc tăng nhu động có thể giúp ích cho những bệnh nhân bị đầy hơi do táo bón. Prokinetic được chỉ định cho những bệnh nhân gặp phải tình trạng đi ngoài không hoàn toàn. Chúng cũng có thể được sử dụng như một phần của phương pháp bổ xung huấn luyện bệnh nhân táo bón hình thành thói quen đi ngoài đều đặn.
+ Một nhóm thuốc mới được gọi là thuốc kích thích bài tiết có thể có hiệu quả đối với những bệnh nhân bị đau bụng do táo bón.
+ Một nhóm thuốc được mô tả là chất điều hòa thần kinh rất hữu ích để giảm độ nhạy cảm của nội tạng góp phần gây đau và cũng làm giảm tình trạng tăng nhu động ruột vốn góp phần gây ra nhu cầu cấp thiết phải đi vệ sinh.
Giống như tất cả các dạng thuốc, bệnh nhân có thể gặp một số tác dụng phụ và tốt nhất là nên xin tư vấn của bác sĩ về những ưu và nhược điểm của bất kỳ liệu pháp nào được khuyến nghị.
Hội chứng ruột kích thích (IBS) có chữa được không?
Có bằng chứng rõ ràng rằng các vấn đề do IBS gây ra có thể được giải quyết phần lớn bằng chẩn đoán và điều trị thích hợp. Các nghiên cứu báo cáo rằng, với chẩn đoán IBS được xác định, lời giải thích rõ ràng và thời gian làm việc với bệnh nhân về phác đồ điều trị cá nhân trong khoảng thời gian lên đến 6 tháng, có tới 85% bệnh nhân đã không còn triệu chứng.
Điều trị IBS luôn cần một cách tiếp cận theo nhiều mặt và cá thể hóa. Không có phác đồ điều trị chung cho tất cả bệnh nhân, do đó, điều quan trọng là phải xác định được càng nhiều tác nhân gây kích thích càng tốt. Để có kết quả tốt nhất, mỗi người mắc chứng IBS cần có một phác đồ được cá nhân hóa.
Nếu muốn tìm hiểu thêm về IBS hoặc các rối loạn tiêu hóa khác, hãy xin ý kiến với bác sĩ chuyên khoa tiêu hóa.
BÀI CÙNG CHỦ ĐỀ:
Hội chứng ruột kích thích IBS và bệnh viêm ruột IBD
Vượt qua hội chứng ruột kích thích (IBS) bằng liệu pháp hành vi nhận thức
Xét nghiệm hơi thở và hội chứng ruột kích thích (IBS)
6 món ăn cực tốt giúp cải thiện sức khỏe đường ruột
Điều trị hội chứng ruột kích thích (IBS) ở mèo như thế nào
Yhocvn.net (Lược dịch theo gleneagles)
Chưa có bình luận.