Bệnh túi thừa xảy ra ở khoảng 5% và tăng mạnh ở dân số phương Tây trưởng thành trẻ hơn 40 tuổi, xảy ra ở ít nhất 50% những người trên 60 tuổi. Đó là căn bệnh phổ biến nhất ở người già; 65% những người trên 85 tuổi mắc bệnh túi thừa. Phần đa thì không đáng lo, tuy nhiên Tuy nhiên, trong một số trường hợp, túi thừa bị viêm hoặc nhiễm trùng có thể gây đau bụng dữ dội, sốt, buồn nôn kèm theo thay đổi thói quen đại tiện. Đây đôi khi là tình trạng cấp cứu ngoại khoa, cần điều trị kịp thời để tránh biến chứng nguy hiểm.
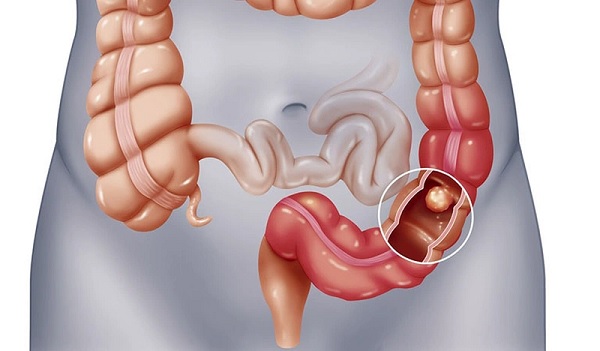
Túi thừa là những túi nhỏ, phồng lên và nhô ra trong thành ruột, có thể xảy ra ở mọi cấp độ, từ thực quản đến đại tràng. Cấu tạo bao gồm ba lớp: niêm mạc lót, cơ và thanh mạc bên ngoài, xảy ra thường xuyên nhất ở phần dưới của đại tràng (sigmoid), nằm ở phía bên trái của xương chậu.
Bệnh túi thừa là tình trạng túi thừa bị viêm, chảy máu hoặc thủng, gây đau bụng dữ dội, kèm sốt, buồn nôn hoặc thay đổi rõ rệt tính chất phân. Nhiều trường hợp bệnh xuất hiện không có triệu chứng rõ ràng, chỉ phát hiện khi chẩn đoán bằng nội soi định kỳ. Đây là một trong những bệnh lý tiêu hóa phổ biến nhất.
Số lượng túi thừa trong ruột có thể thay đổi từ một túi thừa đến hàng trăm túi thừa. Nói chung, túi thừa tăng số lượng và kích thước theo thời gian. Chúng có đường kính đặc trưng là 0,5-1 cm (0,2-0,4″) nhưng có thể vượt quá 2 cm (0,8″). Mặc dù hiếm gặp nhưng các bác sĩ đã báo cáo một số trường hợp nghiêm trọng về túi thừa lớn, dài tới 25 cm (10”).
Nguyên nhân bệnh túi thừa
Nguyên nhân chính xác của căn bệnh này vẫn chưa được biết nhưng một số yếu tố được xác định có liên quan là tuổi tác, chế độ ăn uống, lối sống và di truyền là nguyên nhân gây bệnh. Một giả thuyết cho rằng túi thừa xảy ra khi áp lực của phân đi qua ruột, tích tụ bên trong đại tràng và làm cho thành ruột phình ra ở những điểm thành ruột yếu. Những điểm yếu này là vị trí giữa các bó cơ, chạy theo chiều dọc và vòng tròn khắp đại tràng. Ngoài ra, ruột có xu hướng trở nên khó chịu và co cứng khi không có đủ khối lượng phân đi qua và nó phải co bóp mạnh hơn để đẩy các chất bên trong ra ngoài.
Ở khoảng 10-25% bệnh nhân mắc bệnh túi thừa, túi thừa bị viêm.
– Tuổi tác
– Chế độ ăn uống và lối sống
Chế độ ăn không đủ chất xơ có liên quan mật thiết đến bệnh túi thừa. Đây là dưỡng chất quan trọng, có vai trò làm mềm phân để giảm áp lực lên thành ruột. Do đó, nếu thực đơn không bổ sung đủ chất xơ, túi thừa rất dễ hình thành. Một số nguyên nhân khác liên quan đến chế độ ăn uống và lối sống là ăn nhiều thịt đỏ, uống nhiều rượu, uống nhiều đồ uống caffein.
– Di truyền
Nhiều trường hợp mắc bệnh túi thừa có người thân gặp phải tình trạng tương tự, đặc biệt là trước 50 tuổi.
Một số yếu tố nguy cơ khác bao gồm:
Thừa cân, béo phì.
Hệ miễn dịch suy yếu.
Tiền sử táo bón.
Lạm dụng thuốc giảm đau thường xuyên trong thời gian dài, chẳng hạn như: ibuprofen hoặc aspirin.
Lối sống ít vận động.
Thói quen hút thuốc.
Tăng huyết áp động mạch.
Triệu chứng của bệnh túi thừa
Khoảng 75 – 80% trường hợp mắc bệnh túi thừa không có triệu chứng. 10 – 15% còn lại có thể có triệu chứng tương tự như hội chứng ruột kích thích (IBS) và thường thay đổi hoạt động của ruột như táo bón, tiêu chảy hoặc xuất hiện có máu hoặc có nhầy trong phân.
Viêm túi thừa thường xảy ra khi chất thải, vi khuẩn hoặc các mẫu phân nhỏ từ nhu động ruột bị mắc kẹt trong các túi thừa. Ngoài ra, túi thừa cũng có thể bị viêm do sự tăng lên của vi khuẩn có hại, làm giảm dần lợi khuẩn trong đại tràng. Có thể xuất hiện tiêu chảy, chuột rút và kích thích ruột, đồng thời các triệu chứng có thể bao gồm đau dữ dội, đau quặn bụng, chảy máu, đầy hơi và sốt. Cơn đau và nhức thường ở phần dưới bên trái của bụng.
Các triệu chứng khác có thể bao gồm sốt, buồn nôn và nôn. Cần điều trị sớm để tránh các biến chứng nghiêm trọng sau:
Hình thành áp xe túi thừa.
Chảy máu túi thừa.
Thủng túi thừa
Hầu hết những biến chứng này cần phải phẫu thuật khẩn cấp.
Chẩn đoán bệnh túi thừa
Sự hiện diện của túi thừa đại tràng là một thách thức để chẩn đoán vì hầu hết bệnh nhân đều không có triệu chứng và các triệu chứng không đặc hiệu trùng lặp đáng kể với các triệu chứng của hội chứng ruột kích thích IBS. Sau khi xem xét bệnh sử, triệu chứng, bác sĩ sẽ chỉ định thực hiện một số xét nghiệm để loại trừ các tình trạng khác, chẳng hạn như: hội chứng ruột kích thích (IBS), bệnh Celiac, ung thư ruột,… Những trường hợp này thường có biểu hiện tương tự với bệnh túi thừa.
Xét nghiệm máu có thể tiết lộ mức độ viêm hiện tại và một số xét nghiệm khác có thể giúp xác định chẩn đoán.
Chụp X-quang có thể hữu ích để quan sát hình dạng và chức năng của đại tràng. Đối với xét nghiệm này, bạn sẽ trải qua một loại thuốc xổ có chứa bari, chất này hiển thị màu trắng sáng trên tia X, cung cấp hình ảnh tương phản về đường viền của ruột.
Một phương pháp khác là kiểm tra nội soi,
Nội soi đại tràng
Bác sĩ sẽ đưa ống nội soi (ống nhỏ có gắn camera) vào hậu môn và đi lên ruột. Cả quá trình sẽ được trình chiếu lên máy tính, từ đó giúp phát hiện túi thừa cũng như các dấu hiệu viêm liên quan. Phương pháp này không gây đau đớn nhưng có thể để lại cảm giác khó chịu. Người bệnh sẽ được uống thuốc giảm đau và thuốc an thần để cảm thấy thoải mái hơn.
Chụp CT
Trong nhiều trường hợp, bác sĩ sẽ chỉ định chụp CT thay cho nội soi đại tràng. Đây là phương pháp chẩn đoán hình ảnh sử dụng máy quét CT để kiểm tra đường tiêu hóa giữa và dưới. Quá trình thường mất ít nhất khoảng 30 phút để hoàn tất. Trong khi thực hiện, người bệnh có thể được tiêm thuốc cản quang.
Phòng ngừa bệnh túi thừa
Một khi túi thừa hình thành, nó sẽ không tự biến mất. Biện pháp phòng ngừa tốt nhất là đảm bảo hàm lượng chất xơ cao và lượng nước uống đầy đủ, như được nêu trong Hướng dẫn Thực phẩm của Canada. Chất xơ và chất lỏng giúp làm mềm phân, cho phép phân di chuyển nhanh chóng và dễ dàng hơn qua đại tràng, do đó tránh được áp lực quá mức lên thành đại tràng. Mục tiêu là 20-35 g chất xơ mỗi ngày, tiêu thụ đều trong ngày.
Luyện tập thể dục thể thao đều đặn, ít nhất 30 phút mỗi ngày: Thói quen này giúp thúc đẩy chức năng ruột, làm giảm áp lực bên trong ruột kết, giúp ngăn ngừa tình trạng viêm túi thừa.
Thuốc chống co thắt có thể giúp giảm triệu chứng đường ruột; tuy nhiên, điều này có thể điều trị hội chứng ruột kích thích cùng tồn tại hơn là bệnh túi thừa.
Phương pháp điều trị bệnh túi thừa
Bổ sung chất xơ và uống nước đầy đủ
Người bệnh cần xây dựng chế độ ăn chứa chất xơ để giảm triệu chứng đau đớn và ngăn tiến triển thành viêm túi thừa. Cụ thể, một người trưởng thành nên bổ sung 30g chất xơ mỗi ngày, từ các nguồn thực vật có lợi như: trái cây, rau, đậu, các loại hạt, ngũ cốc… Sau đó, người bệnh tăng dần lượng chất xơ tiêu thụ trong một vài tuần, kết hợp uống nhiều nước để ngăn ngừa chứng đầy hơi.
Dùng thuốc
Tùy theo từng trường hợp, bác sĩ sẽ chỉ định người bệnh sử dụng một số loại thuốc sau:
Dùng Paracetamol để giúp giảm đau.
Một số loại thuốc giảm đau khác, bao gồm: aspirin, ibuprofen… (không nên dùng thường xuyên vì có thể gây khó chịu cho dạ dày).
Dùng thuốc nhuận tràng để giảm táo bón hoặc tiêu chảy.
Thuốc kháng sinh kê đơn.
Thuốc kê đơn chống co thắt được chỉ định sử dụng trong trường hợp đau bụng dữ dội, giúp ngăn chặn sự co bóp của ruột.
Các trường hợp viêm túi thừa nghiêm trọng có thể cần điều trị tại bệnh viện bằng cách tiêm kháng sinh, truyền dịch tĩnh mạch… Dưới đây là một số triệu chứng nghiêm trọng, người bệnh cần nhập viện khẩn cấp để kiểm soát kịp thời:
Các triệu chứng bệnh trở nên nghiêm trọng, đau bụng dữ dội.
Các triệu chứng không có dấu hiệu cải thiện sau hai ngày điều trị và chăm sóc tại nhà.
Người suy yếu rõ rệt.
Không thể kiểm soát cơn đau bằng thuốc giảm đau, thuốc kháng sinh.
Xuất hiện biến chứng đại tiện phân máu nghiêm trọng.
Cơ thể bị mất nước.
Đang mắc các bệnh lý khác, chẳng hạn như: tiểu đường, xơ gan…
Phẫu thuật
Trong một số ít trường hợp, phẫu thuật có thể được chỉ định để điều trị biến chứng của viêm túi thừa. Phương pháp phổ biến nhất là cắt bỏ đại tràng bị tổn thương nhằm kiểm soát các tình trạng: lỗ rò, viêm phúc mạc, tắc ruột…
Sau khi thực hiện phẫu thuật cắt bỏ, người bệnh có thể tiếp tục được phẫu thuật tạo hậu môn tạm thời hoặc vĩnh viễn. Cụ thể, một đầu ruột sẽ chuyển hướng qua lỗ mở trong bụng thay cho vị trí ban đầu.
Đối với áp xe hình thành do viêm túi thừa, bác sĩ thường chỉ định dẫn lưu áp xe qua da. Người bệnh sẽ được trao đổi kỹ trước khi thực hiện nhằm hạn chế tối đa biến chứng sau phẫu thuật.
BÀI CÙNG CHỦ ĐỀ:
Viêm ruột thừa cấp bệnh cấp cứu ngoại khoa
Triệu chứng những cơn đau bụng nguy hiểm cần đi khám ngay
Vấn đề nguy hiểm với các cơ quan tiêu hóa khi về già
Điều trị nhiễm khuẩn, áp xe vùng bụng
Hệ vi sinh đường ruột ảnh hưởng đến da như nào?
Yhocvn.net
Chưa có bình luận.