Khái niệm
Đái tháo đường thai nghén (Gestational Diabetes Mellitus) được xác định là tình trạng rối loạn dung nạp Glucose được chẩn đoán lần đầu lúc mang thai dù cho diễn biến sau đẻ như thế nào.
Khái niệm này không loại trừ các trường hợp đã bị đái tháo đường (ĐTĐ) từ trước khi có thai nhưng chưa được chẩn đoán. Sáu tuần sau sinh đẻ, người bệnh sẽ được làm xét nghiệm chẩn đoán và đánh giá lại để xếp vào nhóm đái tháo đường hoặc rối loạn dung nạp Glucose hay người bình thường.
Dịch tễ bệnh Đái tháo đường Thai nghén (ĐTĐTN):
Từ những năm đầu của thế kỷ 19. Các nhà lâm sàng đã quan sát thấy ở một số phụ nữ mang thai có biểu hiện bất thường giống như triệu chứng của bệnh đái tháo đường nhưng có những hậu quả nặng nề đối với thai nhi và sản phụ.
1828 Benewitz thông báo một trường hợp nữ 22 tuổi có thai lần thứ 5 thai được 7 tháng. 3 lần mang thai đầu sinh đẻ hoàn toàn bình thường. Lần thứ tư bệnh nhân mang thai có biểu hiện uống nhiều, đái nhiều và lần mang thai thứ 5 khi thai 7 tháng tuổi, các triệu chứng rất rầm rộ như uống nhiều, đái nhiều, ăn nhiều, da khô và xét nghiệm đường niệu dương tính. Được điều trị bằng ăn kiêng, khi đẻ thai đủ tháng và bị chết, thai nặng 5,4 kg.
1882 Matthews Ducan lần đầu tiên công bố nghiên cứu bệnh đái tháo đường ở phụ nữ có thai tại hội nghị sản khoa Anh Quốc. Nghiên cứu cho thấy rằng ở 15 phụ nữ nghiên cứu với 22 lần mang thai thì kết quả là 13 thai tử vong và 1 phụ nữ chết sau đó một năm do Đái tháo đường.
Vào những năm 40 của thế kỷ 20 các nghiên cứu tại Mỹ và Scotland khẳng định tăng đường máu ở mẹ là một nguy cơ đối với thai, làm tăng tỷ lệ tử vong chu sinh, nghiên cứu ở thời kỳ này cũng cho thấy rằng người phụ nữ khi mang thai có sự thay đổi sự nhạy cảm, kém đáp ứng Insulin.
1954 một nghiên cứu thực hiện tại Boston về những bất thường chuyển hoá Carbohydrat ở phụ nữ có thai. Nghiên cứu áp dụng test sàng lọc với 50 glucose và định lượng đường huyết sau 1 giờ uống glucose, nghiên cứu này được O´sullivan và Mahan hoàn thiện năm 1964 kết quả công bố tiêu chuẩn chẩn đoán của nghiệm pháp gây tăng đường huyết bằng đường uống ở phụ nữ có thai như một tiêu chuẩn dự báo ĐTĐ. Tiêu chuẩn này thực hiện với 100 gram glucose đường uống sau 3 giờ định lượng đường huyết, đến 1978 tiêu chuẩn này được hội sản phụ khoa Mỹ công nhận và đến 1979 uỷ ban quốc gia đái tháo đường Mỹ công nhận.
Thuật ngữ “Gestational Diabetes mellitus”được Jorgen Pedersen đưa ra nhưng mãi tới1980 tại Hội nghị quốc tế lần thứ nhất về ĐTĐ thai nghén tại Chicago mới công nhận thuật ngữ này .
Năm 1982 Coustan và Carpenter đưa ra tiêu chuẩn chẩn đoán đái tháo đường thai nghén và tại Hội nghị quốc tế lần thứ 4 về đái tháo đường thai nghén năm 1998 đã công nhận nghiên cứu này.
Tỷ lệ đái tháo đường thai nghén thay đổi rất khác nhau tuỳ theo quốc gia, theo vùng, theo chủng tộc và theo tiêu chuẩn được áp dụng trong các nghiên cứu. Tỷ lệ dao động từ 1-14%. Theo một số nghiên cứu cho thấy ở phụ nữ da trắng tỷ lệ Đái tháo đường thai nhén thấp hơn ở nhóm phụ nữ ấn Độ và Thổ dân Canada (tỷ lệ 2 -4% so với 10%). Theo Freinkel tại Mỹ có khoảng 30.000 đến 90.000 trường hợp đái tháo đường thai nghén mới xuất hiện hàng năm. Theo điều tra cơ bản về sức khoẻ quốc gia tại Mỹ 1993 cho thấy tỷ lệ Đái tháo đường thai nghén ở phụ nữ có thai khoảng 3 -5%, tại Pháp tỷ lệ này xấp sỉ 3 – 6% vào năm 1994. Australia năm 1993 – 1994 cho thấy tỷ lệ khá cao khoảng 4 -5% và tỷ lệ khác nhau giữa các chủng tộc.
Tên nước Thành phố Tỷ lệ ĐTĐ TN
Đan Mạch 1975 Copenhague 1 – 7%
Bắc Ailen1980 Belfast 0,2 – 3,5%
Anh 1985 Birmingham 1,2 % + 8,1 % GDNG
Thuỵ Điển 1984 Stockholm 1,3%
Anh 1984 Aberdeen 4%
Australia 1988 Woodville 2,4%
Mỹ 1980 Cleveland 12,3%
Mỹ 1980 Los Angeles 3,1- 11,5%
Mỹ 1964 Boston 2,5 – 7,5%
Theo nghiên cứu của Moses năm 1998 trên các nhóm chủng tộc khác nhau cho thấy tỷ lệ mắc Đái tháo đường thai nghén khác nhau rõ rệt.
Nhóm chủng tộc N Tỷ lệ %
Autralians 2114 6,1
Châu Âu 534 7,1
Aboriginal 20 5,0
Facific Islanders 21 9,5
Asian 90 12,2
Nhóm khác 129 3,1
Bệnh sinh đái tháo đường thai nghén.
Thai nghén có sự thay đổi cơ bản về cân bằng chuyển hoá năng lượng và Hormone. Khi có thai, có sự tăng sản xuất glucose ở gan làm tăng tiết Insulin cơ sở và trong giai đoạn này người ta còn phát hiện có hiện tượng kháng insulin ở tế bào gan. Tuy nhiên nồng độ Glucose lúc đói vẫn thấp là do rau thai tăng cường sử dụng glucose.
Sự cân bằng chuyển hoá năng lượng cũng rất khác nhau tuỳ từng giai đoạn của thai kỳ. Trong giai đoạn thai kỳ các tác giả thấy có sự tăng phân huỷ Lipid và tăng hấp thụ Lipid sau ăn dẫn tới tăng axit béo tự do, Glycerol, giảm sử dụng Glucose ở hệ cơ và xương đặc biệt ở 3 tháng cuối của thai kỳ. Hiện tượng kháng Insulin ở phụ nữ có thai còn có liên quan tới một số hormone như: Lactogen của rau thai, Progesterone,cortisol, Prolactin và có sự tổn thương đồng thời kém đáp ứng của hậu thụ thể insulin tại tế bào gan và cơ.Trong thời kỳ có thai, hormon glucagon bị ức chế bởi Glucose. Một số nghiên cứu còn cho thấy ở phụ nữ có thai, sau bữa ăn, phần lớn glucose được chuyển hoá thành Triglyceride và tăng tích mỡ dẫn tới phụ nữ có thai béo lên .
Thai nghén là điều kiện thuận lợi thúc đẩy sự xuất hiện các rối loạn điều hoà đường huyết do tăng tình trạng kháng Insulin sinh lý, song song với sự thiếu hụt Insulin tương đối do nhu cầu cơ thể khi mang thai .
Trong cả quá trình mang thai,người phụ nữ trung bình tăng 10 kg (9-12 kg), ở nửa đầu của thai kỳ có sự tăng nhạy cảm của Insulin tạo điều kiện cho sự tích luỹ mỡ của cơ thể người mẹ, sự tích mỡ đạt tối đưa vào giữa thai kỳ. Đến nửa sau của thai kỳ xuất hiện sự kháng Insulin, song song với sự phát triển của thai nhi dẫn tới nhu cầu insulin của người mẹ cũng tăng lên, trong khi đó sự kháng insulin tại tổ chức ngoại vi tăng dẫn tới sử dụng Glucose ở tổ chức ngoại vi giảm. Những thay đổi của chuyển hoá đường và tác dụng của insulin xẽ được phục hồi dần sau khi đẻ.
1. ảnh hưởng của chuyển hoá thai nhi với cơ thể mẹ:
Thai nhi được coi là cấu trúc lạ và phát triển liên tục vì vậy có sự tác động lớn đến cân bằng năng lượng người mẹ. Thai nhi có chức năng tổng hợp hormon, sự bài tiết hormon của rau thai được thể hiện bởi sự tăng dần nồng độ hormon Progesteron, estrogen, hPL trong thời kỳ thai nghén song song với sự phát triển của thai và bài tiết Insulin.
Trong các nghiên cứu từng hormon riêng rẽ cho thấy các nồng độ hormon tăng theo với các nồng độ khác nhau đặt biệt giai đoạn đầu thai kỳ.
Insulin không qua được hàng rào sau thai và Insulin bị giáng hoá tại rau thai. Nồng độ Insulin nền và nồng độ kích thích tăng lên do đường huyết tăng ở cuối thời kỳ thai nghén. Sự thay dổi đáp ứng của Insulin trong thời kỳ thai nghén và tăng kháng Insulin cuối giai đoạn thai kỳ là sự phản ánh sự gắn của Insulin vào thụ thể giảm, nguyên nhân có thể có vai trò trung gian của các hormon thai nghén.
Đối với cơ thể mẹ, sự tiêu thụ năng lượng của thai nhi có vai trò rất đặc biệt, trong điều kiện đói, thấy tăng nồng độ axit béo tự do dần tới tăng tạo glycogen dưới áp lực cao của dòng máu rau thai, thai nhi được cung cấp rất dồi dào và liên tục các chất dinh dưỡng (glucose, axit amin, carbonhydrate…) trong khi đó người mẹ chỉ ăn một số bữa trong ngày. Như vậy cơ thể người mẹ không còn nguồn năng lượng dự trữ cần cho những lúc đói đặc biệt ở giai đoạn cuối của thai kỳ. Khi đó có sự chuyển đổi nhanh sang chuyển hoá chấtbéo do chuyển hoá Protid và Carbonhydrat bị hạn chế đến mức tối thiểu. Các hormon của thai cũng có tác dụng làm tăng phân huỷ lipid và đối kháng tác dụng của Insulin. Giai đoạn này có hiện tượng tăng cường chuyển hoá chất béo, huy động mỡ nhiều hơn từ tổ chức mỡ, tăng tạo các bon, giảm nồng độ đường trong máu, tăng tạo glycogen, tăng thải Nitơ qua nước tiểu, giảm tạo axit amin có nguồn gốc từ đường dần tới rối loạn sinh tổng hợp Glucogen ở giai đoạn cuối của thai nghén. Để bù lại năng lượng đã mất xuất hiện sự tiêu cơ của người mẹ tăng trong giai đoạn đói.
Người ta nhận thấy có những thay đổi đáng kể trong điều kiện sử dụng 100gram Glucose để làm test dung nạp đường uống ở giai đoạn cuối của thai kỳ. Kết quả cho thấy có sự tăng Glucose nhiều hơn và kéo dài hơn ở phụ nữ có thai so với phụ nữ không có thai. Có tăng đồng thời Triglyceride và giảm glucagon. Giảm dự trữ Glucose sau ăn mặc dù trong điều kiện có đủ Insulin có liên quan tới tình trạng tăng Lipid huyết – sự tương quan giữa axit béo tự do và trọng lượng thai lúc đẻ ở bà mẹ bị đái tháo đường có thể là hậu quả của sự kéo dài tình trạng tăng đường máu sau ăn do các axit béo tự do gây ra và là hậu quả của tăng vận chuyển glucose qua rau thai.
2. Ảnh hưởng chuyển hoá năng lượng của mẹ với thai nhi:
Khi có thai, thai làm thay đổi một cách toàn diện chuyển hoá của mẹ, vì vậy các tiêu chuẩn đánh giá áp dụng cho phụ nữ bình thường sẽ không áp dụng được đối với người phụ nữ có thai.
Bài tiết Insulin là một yếu tố chính quyết định tới môi trường tồn tại của thai. Sự đáp ứng bài tiết Insulin chậm sau ăn và bài tiết không đủ Insulin lúc đói dẫn tới hậu quả tăng đường huyết kéo dài và tăng lượng Glucose tới thai.
Insulin trong huyết thanh người mẹ ảnh hưởng lớn tới nguồn năng lượng nội sinh, đặc biệt là ceton qua rau thai dễ dàng và đây là ngưồn cung cấp năng lượng đáng kể cho thai.
Sự hình thành và hoạt động sớm của tiểu đảo tuỵ nội tiết của thai có ảnh hưởng lớn tới mối quan hệ qua lại giữa nguồn năng lượng mẹ và con. Tăng cung cấp năng lượng có nguồn từ mẹ làm tăng tiết Insulin ở thai, lượng Insulin thêm này làm tăng quá trình giữ các chất dinh dưỡng do mẹ cung cấp.
Giai đoạn đầu thai nghén: Các rối loại chuyển hoá trong giai đoạn hình thành cơ quan của cơ thể liên quan tới việc tăng tần xuất các tổn thương di truyền ở người mẹ bị đái tháo đường. Sự điều hoà Glucose ở giai đoạn này có ý nghĩa rất quan trọng tới sự hình thành và đóng ống tuần kinh. Nếu tăng đường huyết nặng có thể dẫn tới rối loại hình thái thai nhi. ống Thần kinh mở, sọ nhỏ, phù màng ngoài tim, tăng nồng độ ceton huyết có thể gây một số quái thai khác.
Giai đoạn giữa của thời kỳ thai nghén: Giai đoạn này có vai trò quan trọng tới sự hình thành và hoàn thiện bộ não. Toàn bộ các tế bào não trong cuộc đời được tạo ra ở giai đoạn này. Não người trưởng thành và não thai đều sử dụng ceton làm nguồn năng lượng nếu nồng độ ceton trong giới hạn cho phép, nếu nồng độ centon tăng ở thai nhi có thể ảnh hưởng tới trí thông minh của trẻ. Người ta cho rằng tăng ceton và nhiều thể ceton có thể làm giảm hình thành pyrimidin trong não của thai chuột và gây sự ức chế vào các bước phản ứng hình thành corotie và hậu quả là số lượng và chất lượng tế bào não sẽ giảm.
Giai đoạn cuối của thai nghén: Thời kỳ này có sự phát triển nhanh chóng của các tế bào mỡ, tế bào cơ, tế bào bêta của tiểu đảo tụy. Thai phát triển nhanh là do tình trạng tăng đường huyết ở người mẹ đã cung cấp quá nhiều Glucose cho thai nhi. Tình trạng tăng đường huyết thai sẽ tăng kích thước tế bào bêta tụy nội tiết của thai dẫn tới tăng tỉ lệ tạo mỡ và Glucogen, cơ chế này càng được củng cố khi người ta phát hiện ở người mẹ bị ĐTĐ thường đẻ con to, tụy nội tiết thai bị quá sản và tăng khối lượng tổ chức nhạy cảm với Insulin ở thai.
Yếu tố nguy cơ của đái tháo đường thai nghén
– Béo phì: ở người béo phì có tình trạng kháng Insulin, tăng tiết Insulin qua test dung nạp glucose, người béo phì có tỷ lệ bị đái tháo đường cao và có tới 80- 90% người bị ĐTĐ có béo phì ở Mỹ.
Rất nhiều nghiên cứu cho thấy tỷ lệ nữ béo phì bị đái tháo đường khi mang thai rất cao so với nhóm không béo phì.
+ Tiền sử gia đình: Tiền sử gia đình có người bị đái tháo đường, đặc biệt là có người đái tháo đường thế hệ thứ nhất. Phụ nữ có thai ở gia đình có người bị đái tháo đường thì nguy cơ bị đái tháo đường thai nghén chiếm 50
– 60% so với nhóm không có tiền sử ĐTĐ.
+ Tiền sử đẻ con 4 kg: Cân nặng trẻ lúc đẻ vừa là hậu quả của Đái tháo đường thai nghén vừa là yếu tố nguy cơ cho Đái tháo đường thai nghén đối với người mẹ mang thai lần sau. Khái niệm thai to > 4 kg là tiêu chuẩn của châu Âu trước kia , ở Việt Nam có thể coi khi trẻ khi trẻ sơ sinh > 3.5 kg đã được coi là thai to. Theo nguyễn thị kim Chi, Đỗ trung Quân, Trần Đức Thọ nghiên cứu 196 sản phụ có một trường hợp con > 4 kg và bị đái tháo đường thai nghén chiếm 100%.
+ Có tiền sử có bất thường về dung nạp Glucose: Đây là yếu tố nguy cơ rất cao của Đái tháo đường thai nghén. Đa số người có tiền sử bất thường về dụng nạp glucose thì khi có thai đều bị đái tháo đường thai nghén.
+ Đường niệu dương tính: Đây cũng là một yếu tố nguy cơ cao đối với đái tháo đường thai nghén. Tuy nhiên có khoảng 10 – 15% phụ nữ mang thai có đường niệu dương tính mà không phải đái tháo đường thai nghén. Đây có thể do ngưỡng đường của thận ở một số người mang thai thấp. Tuy nhiên khi đường niệu dương tính thì tỷ lệ có kết quả Test dung nạp glucose bất thường tăng rất cao. Vì vậy khi người phụ nữ có đường niệu dương tính bắt buộc phải tiến hành test dung nạp glucose để có chẩn đoán xác định. Theo Welsh nghiên cứu 101 sản phụ có đường niệu dương tính thì 64/101 người (61,4%) được chẩn đoán đái tháo đường thai nghén. Theo nguyễn thị kim Chi, Trần Đức Thọ, Đỗ Trung Quân 2001 nghiên cứu 196 sản phụ, có 32 sản phụ có đường niệu dương tính thì có 6/32 người bị ĐTĐ thai nghén chiếm 18,8% và 3/32 người có rối loạn duy nạp glucose chiếm 9,4% và tỷ lệ ĐTĐ và RLDNG là 28,1%.
+ Tuổi thai:Theo hiệp hội sản khoa Mỹ thì người mẹ mang thai ở tuổi < 25 được coi là ít có nguy cơ đái tháo đường thai nghén, khi người phụ nữ > 35 tuổi mang thai thì nguy cơ đái tháo đường thai nghén cao hơn hẳn. Tiền sử sản khoa bất thường ít liên quan tới đái tháo đường thai nghén được thể hiện qua nhóm nghiên cứu. Magree 1993. Moses 1997, nguyễn thị kim Chi, Trần Đức Thọ, Đỗ Trung Quân 2001.
+ Chủng tộc: Nhiều nghiên cứu cho thấy tỷ lệ đái tháo đường thai nghén có tỷ lệ rất khác nhau tuỳ chủng tộc. Chủng tộc có nguy cơ thấp như: Người da đen, thổ dân Châu Mỹ, dân đảo Thái Bình Dương, Nam á.
Nhóm người có nguy cơ cao là người Mỹ gốc Châu á. Người ở Trung và Nam Mỹ người vùng gốc ấn độ …
Bảng phân loại nguy cơ đái tháo đường thai nghén.
1. Nhóm ít nguy cơ: Không cần làm test sàng lọc.
– Nữ mang thai tuổi < 25
– Nhóm chủng tộc có nguy cơ thấp.
– Cân nặng trước khi mang thai bình thường BMI < 23
– Cân nặng tăng trong thời kỳ mang thai bình thường (8 – 12 kg)
– Không có tiền sử RLDNG.
– Không có tiền sử gia đình bị ĐTĐ
– Không có tiền sử sản khoa bất thường.
– Mang thai lần đầu.
2. Nhóm nguy cơ trung bình:
Phải tiến hành test sàng lọc vào tuần thứ 24 – 28 của thai kỳ.
– Không có đặc điểm của nhóm nguy cơ cao và thấp.
3. Nhóm nguy cơ cao:
– Phải đến khám và thực hiện test sàng lọc càng sớm càng tốt và nhắc lại ở tuần thứ 24 – 28 của thai kỳ nếu test sàng lọc sớm không phát hiện ĐTĐ.
– Béo phì
– Có tiền sử gia đình có người bị ĐTĐ thế hệ thứ nhất.
– Có tiền sử bất thường về dung nạp Glucose.
– Tiền sử đẻ con to.
– Đường niệu dương tính.
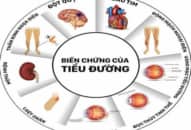
Hậu quả của Đái Tháo Đường thai nghén
1. Hậu quả đối với mẹ.
– Nhiễm độc thai nghén. Thai to do đó tăng nguy cơ phải mổ lấy thai, đẻ khó do thai to, đa ối, nhiễm trùng tiết niệu.
– Khoảng 30 – 50% người mẹ sẽ bị đái tháo đường type 2 trong khoảng 10 – 15 năm.
– Tăng nguy cơ đái tháo đường thai nghén đối với những lần có thai về sau;
– Béo phì, tăng quá cân trong quá trình mang thai.
– Tăng đường huyết gây nhiễm toan ceton, tăng áp lực thẩm thấu, suy kiệt…
2. Hậu quả đối với thai nhi và trẻ sơ sinh:
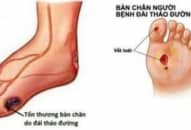
-Thai to gây đẻ khó và sang chấn do đẻ như liệt đám rối thần kinh cách tay, gãy xương đòn, gãy tay…
– Tổn thương thần kinh trung ương, não úng thuỷ .
– Bất thường về tim mạch: Thông động tĩnh mạch, tổn thương vách liên thất, bất thường về thận, đại tràng, trực tràng, u nang thận có tỷ lệ 3-6% theo Baker, Goldman 1979.
– Tăng tỷ lệ tử vong khi sinh
– Tăng nguy cơ béo phì ở trẻ em.
– Tăng nguy cơ đái tháo đường type 2 sau 10 – 20 năm.
– Biến chứng chuyển hoá.
– Hạ đường huyết sơ sinh trong những ngày đầu sau đẻ do tăng Insulin thai để đáp ứng với tăng đường huyết của mẹ.
– Hạ canxi huyết sơ sinh (suy cận giáp chức năng)
– Đa hồng cầu do giảm oxy huyết
– Tăng bilirubin huyết do tăng erythropoetin
-Tăng nguy cơ đẻ non, hội chứng suy hô hấp trẻ sơ sinh.
Chẩn đoán đái tháo đường thai nghén
Chẩn đoán đái tháo đường thai nghén cho tới nay có nhiều tiêu chuẩn chẩn đoán mỗi một tiêu chuẩn đáp ứng một tiêuchí nhất định.
Bảng 1: Tiêu chuẩn của coustan và Carpenter, NDDG (National data Diabetes Group)
Thời gian NDDG Cous tan and Carpenter
Lúc đói < 105 mg % (5,8 mmo1/l) < 95 mg % (5,3 mmo1/l)
60 phút < 190 mg % (10,6 mmo 1/l) < 180 mg % (10.0 mmo1/l)
120 phút < 165 mg % (9,2 mmo 1/l ) < 155 mg % (8.6 mmo1/l)
180 phút < 145 mg % (8,1 mmo 1/l) < 140 mg % (7.8 mmo1/l)
Bệnh nhân uống 100 gram glucose và tiến hành xét nghiệm ở các thời điểm lúc đói-60 phút – 120 phút và 180 phút. Bệnh nhân được chẩn đoán là bị đái tháo đường thai nghén khi có ít nhất 2 giá trị trong bảng trên, nếu có một giá trị được chẩn đoán là rối loạn dung glucose.
Lúc đói 90 105 95
1h 165 190 180
2h 145 165 155
3h 125 145 140
Nghiệm pháp này phải được tiến hành khi người bệnh đã nhịn đói qua đêm ít nhất là 8 giờ và không quá 14 giờ. 3 ngày trước bệnh nhân phải thực hiện chế độ ăn chuẩn với ≥ 150 gram Carbohydrat / ngày.
Khi người bệnh có từ 2 giá trị trong bảng trở lên, được chẩn đoán là đái tháo đường thai nghén.
Một số tiêu chuẩn mới được đề nghị áp dụng trong chẩn đoán ĐTĐ thai nghén gần đây.
* Tiêu chuẩn ADIPS 1991 (australian Diabetes in pregnacy Society)
– Bệnh nhân uống 75 gr glucose đánh giá kết quả chẩn đoán ĐTĐ thai nghén khi đường huyết lúc đói ≥99 mg/dl (5,5 mmo l/l) hoặc đường huyết sau uống 75gr Glucose 2 giờ ≥ 144 mg/dl (8,0 mmo l/l).
* Theo ADA 2000: American Diabetes association.
Được chẩn đoán là đái tháo đường khi đường huyết lúc đói ≥ 126 mg /dl (7.0 mmol/l) hoặc đường huyết ở thời điểm bất kỳ > 200 mg/dl(11.1 mmol/l) kiểm tra ít nhất hai lần. Nếu không có kết quả trên thì đối với nhóm nguy cơ trung bình và nguy cơ cao có thể tiến hành theo các cách sau:
Cách 1: Thực hiện nghiệm pháp chẩn đoán mà không cần áp dụng test sàng lọc trước.
Cách 2: Thực hiện test sàng lọc với 50 gr glucose và định lượng đường huyết sau 1 giờ. Tiếp tục thực hiện nghiệm pháp chẩn đoán nếu đường huyết > 130 mg/dl.
+ Nghiệm pháp chẩn đoán có thể áp dụng theo phương pháp:
– Tiêu chuẩn coustan – Carpenter: Uống 100gr glucose
– ADA, WHO: Uống 75 gr Glucose và đánh giá kết quả như sau:
Lúc đói ≥ 95 mg /dl (5.3. mmo l /l)
60 phút ≥ 180 mg /dl (10.0. mmo l /l)
120 phút ≥ 155 mg /dl (8.6. mmo l /l)
Được chẩn đoán ĐTĐ thai nghén khi có từ 2 giá trị trong bảng trở lên.
* Test sàng lọc Đái tháo đường thai nghén:
áp dụng test sàng lọc của O’sullivan 1964 cho sản phụ uống 50 gram glucose ở thời điểm bất kỳ. Định lượng máu tĩnh mạch sau 1 giờ.
Đánh giá kết quả như sau:
– Lấy ngưỡng đường ≥ 140 mg /dl (7.8. mmo l /l) độ nhạy của test ≈ 80%.
– Lấy ngường đường ≥ 130 mg /dl (7.2. mmo l /l) độ nhạy của test ≈ 90%.
* Test sàng lọc còn được áp dụng rộng rãi với đối tượng có nguy cơ trung bình và cao.
+ Đối tượng có nguy cơ trung bình: Tiến hành ở tuần thứ 24 – 28 của thai kỳ:
– Bước 1: Test duy nạp Glucose với 75 gr đường uống cho tất cả các đối tượng.
Nếu kết quả ĐH đói < 95 mg % (5.3 mmo/l)
1 h < 180 mg % ( < 10 mmo/l)
2 h < 155 mg % ( < 8.6 mmo/l) Tiếp đó tiến hành bước thứ hai:
– Bước 2: Uống 50 gr Glucose định lượng đường huyết tĩnh mạch sau 1 giờ nếu: lúc đói ĐH > 130 mg % (7,2 mmo l/l) lúc no ĐH > 140 mg % (7,8 mmo l/l) => Tiến hành nghiệp pháp uống 100 gr Glucose lúc đói và đánh giá.
Lúc đói < 95 mg % (5,3 mmo l /l ).
1h < 180 mg % (< 10 mmo l /l ).
2h < 155 mg % (< 8.6 mmo l /l ).
3h < 140 mg % (< 7.8 mmo l /l ).
Nếu có bất kỳ một giá trị nào bất thường mà bệnh nhân có thì phải tiến hành lại nghiệm pháp tăng đường huyết đường uống 100 gr glucose trong vòng 4 tuần sau để đánh giá lại và xác định chẩn đoán.
PGs. Ts. Đỗ Trung Quân Bệnh viện Bạch Mai
Chưa có bình luận.