Làm biến mất triệu chứng, tránh biến chứng lâu dài, bằng cách kiểm soát glucose máu tốt, với tỉ HbA1c < 7%, kết hợp điều chỉnh rối loạn lipide, protide tốt, trọng lượng ổn định bình thường, và tránh nhiễm cetone.
1. Điều trị bệnh đái tháo đường týp 1
1.1. Mục tiêu điều trị:
– Làm biến mất triệu chứng, tránh biến chứng lâu dài, bằng cách kiểm soát glucose máu tốt, với tỉ HbA1c < 7%, kết hợp điều chỉnh rối loạn lipide, protide tốt, trọng lượng ổn định bình thường, và tránh nhiễm cetone. Tránh phát triển biến chứng thoái hóa (hạn chế biến chứng cấp và mạn tính).
– Tránh tai biến do điều trị (teo mô mỡ, hạ glucose máu) và giáo dục bệnh nhân biết bệnh của họ.
1.2. Điều trị tổng quát và chiến lược điều trị bệnh đái tháo đường
1.2.1. Giáo dục bệnh nhân về bệnh ĐTĐ: giáo dục cho bệnh nhân biết cách dùng thuốc, tiết thực và các tai biến của thuốc nhất là dấu hạ glucose máu để kịp thời sử trí như dùng đường nhanh hoặc báo cho BS. Chuyên khoa biết hoặc nhập viện ngay.
1.2.2. Tiết thực và vận động
* Tiết thực: bệnh nhân ĐTĐ týp 1 thường là gầy, nên phải tăng nhu cầu calo hàng ngày.
* Vận động và tập thể dục vừa phải, đương nhiên phối hợp insulin. Theo dõi kỹ glucose máu và cẩn thận liều insulin vì dễ nguy cơ hạ glucose máu.
1.2.3. Điều trị bằng insulin
* Các loại insulin được sử dụng
– Insulin thường: tác dụng nhanh; nếu TDD có tác dụng sau 15-30 phút, tác dụng tối đa sau 1 giờ, kéo dài 4-6 giờ., nên được tiêm trước ăn 20- 30 phút. Tiêm bằng nhiều đường (TM, TB, TDD, trong phúc mạc), mỗi cách tiêm có thời gian tác dụng khác nhau, dùng ống tiêm, bút tiêm
– Insulin trung gian (NPH) (tác dụng kéo dài >8 giờ và <24 giờ). Tác dụng sau 1- 2 giờ, tối đa 4-5 giờ.
– Insulin NPH hổn hợp: được trộn giữa insulin nhanh và insulin trung gian loại NPH. Tên thị trường là Mixtard 30 HM, Scillin 30 (Insulin người sinh tổng hợp)…. Thuốc bắt đầu tác dụng sau 30 phút chích, tác dụng tối đa 2-8 giờ, kéo dài 24 giờ. Mixtard 30 HM Penfill cũng tương tự như vậy
– Insulin tác dụng trung gian có kẽm: thời gian tác dụng trong vòng 6-36 giờ. Điểm bất lợi là gây đau chổ tiêm, nên phải tiêm ở đùi và mông
– Insulin tác dụng chậm: không dùng trong bút tiêm, bắt đầu tác dụng 2giờ 30 sau chích, tối đa 7-15 giờ, kéo dài 24 giờ, ví dụ như Monotard HM
– Insulin tác dụng rất chậm (ultra lente): tác dụng kéo dài 36 giờ.
– Tế bào bêta tiết insuline: mỗi tế bào có10.000 hạt hay nhiều hơn, mỗi hạt chứa 200.000 phân tử insulin, và insuline chỉ được phóng thích vào máu khi glucose máu cao sau ăn
* Cách tiêm và đường tiêm: thông thường bằng đường TDD, trường hợp biến chứng cấp như hôn mê toan ceton hoặc tăng thẩm thấu thì truyền TM, tiêm TM.
Chú ý: Chỉ có insuline nhanh là có thể tiêm bằng đường TM, còn các loai trung gian, châm, kẽm thì không dùng đường TM
* Cách bảo quản insulin: insulin ổn định ở nhiệt độ từ 7 oC-27oC, tuy nhiên tốt nhất nên bảo quản 4 -8 oC, không nên tiêm ngay sau khi lấy từ tủ lạnh ra.
* Tác dụng phụ insulin
.- Hạ glucose máu
– Phản ứng miễn dịch do điều trị insulin: Dị ứng insulin: dưới dạng mề đay. Hiện nay hiếm gặp vì đã có loại insulin bán sinh học hay insulin người.
– Đề kháng insulin.
– Loạn dưỡng mô mỡ tại chỗ tiêm: có 2 biểu hiện: teo mô mỡ dưới da; phì đại mô mỡ dưới da vẫn còn là vấn đề khó tránh.
– Tăng glucose máu mâu thuẩn: hiệu ứng Somogyi: quá liều insulin làm hạ glucose, gây kích thích các hormon làm tăng glucose máu (catecholamin, cortisol, glucagon), càng làm nặng thêm các biến chứng.
– Phù: do giữ muối giữ nước.
* Chỉ định điều trị insulin
– ĐTĐ týp 1: điều trị thay thế suốt đời
– ĐTĐ týp 2: điều trị tăng cường hay vĩnh viễn tuỳ thuộc vào biến chứng hay bệnh phối hợp
– ĐTĐ thai nghén
* Phác đồ điều trị insulin
– Đối với insulin nhanh: chỉ định trong trường hợp cấp cứu như hôn mê toan ceton, hôn mê tăng thẩm thấu (truyền TM, bằng seringue chuyền hoặc bơm). Ngoài ra insulin nhanh thường được chỉ định khi glucose máu dao động, khó kiểm soát. Tiêm dưới da trước ăn 30 phút. Tiêm nhiều lần, hoặc tiêm 2 mũi hoặc 3 mũi nhanh trước bữa ăn, hoặc phối hợp thêm với insulin chậm hoặc hỗn hợp vào buổi tối
– Đối với insulin NPH: hoặc chỉ định trong ĐTĐ mà glucose máu ổn định, cần tiêm 2mũi/ngày: 1 buổi sáng và 1 vào buổi chiều. Hoặc phối hợp với insulin nhanh trong kỹ thuật 3 hoặc 4 mũi tiêm: trung gian tiêm vào tối, insulin nhanh thì tiêm sáng, trưa và tối.

– Đối với insulin NPH trộn lẫn: Loại này được sử dụng theo 2 cách sau:
+ Kỹ thuật 2 mũi tiêm/ngày: tiêm 2 mũi trộn lẫn, chọn loại trộn lẫn này với mục đích là loại nhanh làm giảm nhanh glucose máu sau ăn, còn loại chậm tác dụng cả ngày (mũi ban ngày) và suốt trong đêm đến sáng (mũi ban đêm).
+ Kỹ thuật 3 mũi: insulin nhanh tiêm buổi sáng và buổi trưa, mũi trộn lẫn tiêm vào trước ăn buổi tối, kỹ thuật này hiệu quả hơn 2 mũi.
– Đối với insulin chậm. Kỹ thuật tiêm 1 mũi; chỉ định đối với bệnh nhân ĐTĐ có nhu cầu insulin tương đối không nhiều lắm
1.2.4. Thuốc ức chế miễn dịch
Điều trị ức chế miễn dịch trong ĐTĐ týp 1 ở giai đoạn mới khởi phát là một tiến bộ. Mặc dù có vài trường hợp lui bệnh hoặc giảm nhu cầu insulin, phần lớn bệnh nhân biểu hiện không dung nạp đường. Loại ức chế miễn dịch đặc hiệu nhất là KT đơn dòng, chống đặc hiệu trên sự sản xuất tế bào T. Một vài thuốc không nhằm ức chế miễn dịch như Probucol có xu hướng làm mất gốc tự do, và Nicotinamide ức chế sựtổng hợp Poly (ADP ribose) (một loại men phục hồi sự thương tổn NAD) nhằm làm suy yếu tế bào cung cấp NAD.
1.2.5. Ghép tuỵ
2. Điều trị ĐTĐ týp 2.
2.1. Mục tiêu điều trị:
– Kiểm soát glucose máu tốt như đã nói ở trên
– Điều trị các yếu tố nguy cơ phối hợp (thuốc lá, HA. Rối loạn lipid máu)
2.2. Các phương tiện điều trị:
– Giáo dục bệnh nhân
– Tiết thực và vận động thể lực, giảm cân nặng.
– Thuốc hạ glucose máu: Gồm các nhóm thuốc uống chống đái tháo đường sau:
+ Thuốc tăng tiết insulin
Sulfamides (Sulfonyl Uréase)
Metiglinide (Repaglinide) và D. phenylalanine (Nateglinide)
+ Biguanide: Tăng sử dụng glucose ở mô (cơ, tế bào mỡ).
+ Ức chế α-glucosidase
+ Các nhóm thuốc khác: cũng tạo điều hoà glucose máu tốt qua cơ chế tại ruột, và giảm tăng glucose máu sau ăn. Hoặc nhóm Thiazolidinedione giúp cải thiện đề kháng insulin
2.3. Áp dụng thực tế
Đối với ĐTĐ týp 2, nhất là đối với người trẻ tuổi hơn, tiết thực và vận động thể lực là được chọn lựa đầu tiên. Ở bệnh nhân có glucose máu tăng nhẹ < 200 mg/dl và HbA1c < 8.5% nên áp dụng 4-6 vận động và tiết thực, nếu không cải thiện được glucose máu tốt thì mới sử dụng thuốc uống hạ glucose máu
2.3.1. Tiết thực:
* Khẩu phần thức ăn hàng ngày:
– Tiết thực giảm calo ở bệnh nhân béo phì (20 kcalo/kg/ngày)
– Duy trì calo ở bệnh nhân có trọng lượng bình thường (30 kcalo/kg/ngày).
– Tăng calo ở bệnh nhân gầy (40 kcalo/kg/ngày)
* Tôn trọng cân bằng tiết thực giữa 3 loại thức ăn sau
– Glucide: 50-55% (50%) khẩu phần calo hàng ngày (đó là khẩu phần căn bản). Dùng trái cây trong mỗi bữa ăn, nhưng cũng hạn chế. Đường chậm hay đường đa (loại có bột) và những loại có sợi (légume khô) làm chậm tăng đường sau ăn vì hấp thu chậm. Hạn chế dùng đường đơn (hấp thu nhanh). Có thể sử dụng các chất ngọt nhân tạo như đường saccharine, Aspartam
– Lipide: 30-35% (trung bình 35%) khẩu phần calo hàng ngày. Ưu tiên là dầu thực vật
– Protide: 15% khẩu phần calo hàng ngày.
– Rượu: uống bia rượu với lượng vừa ở bệnh nhân ĐTĐ có thể chấp nhận được, với điều kiện phải tính calo/ngày (1g rượu cho 7 Calo) và không nên dùng khi bụng đói, dễ hạ glucose máu.
2.3.2. Vận động, tập thể dục:
Giảm cân; cải thiện được đường máu trong và sau khi vận động thể lực (giảm đề kháng insulin, tăng tính nhạy cảm insulin ngoại biên). Giảm LDL-C, tăng HDL-C. Tác dụng có lợi trên tim mạch. Tăng khả năng tối đa sử dụng oxy, làm chậm lại nhịp tim lúc nghĩ ngơi và lúc gắng sức, giảm vừa phải HA
2.3.3. Các thuốc uống hạ glucose máu:
* Thuốc có tác dụng kích thích tiết insulin:
– Nhóm Sulfonyl Uréase: Chuyển hoá ở gan, 1/2 đời khác nhau, thải theo đường mật hay thận, liên kết proteine máu cao, nguy cơ hạ glucose máu vì kích thích tuỵ tiết insulin.
+ Tác dụng của Sulfonyl uréase (S.U). S.U. có tác dụng chủ yếu là kích thích tuỵ tiết insulin Hoạt động ngoài tuỵ-trên tổng hợp glucose tại gan, vận chuyển glucose, giải phóng glucagon S.U giảm đề kháng insulin và giảm glucose máu sau ăn do giảm độc tính glucose, và tăng tiềm lực trực tiếp trên gan, khi glucose máu giảm thì tế bào gan nhạy cảm hơn đối với insulin S.U còn có tác dụng làm tăng tính nhạy cảm sau thụ thể.
+ Các nhóm thuốc S.U.
* Thế hệ I: có 1/2 đời kéo dài: hiện nay ít dùng
– Chlorpropamide: Diabénèse 500mg/viên (thời gian 1/2 đời là 36 giờ)
– Carbutamide: Glucidoral, viên 500mg, Tác dụng 1/2 đời là 45 giờ. Tác dụng
kéo dài 24 – 60 giờ. Liều dùng 1/2 – 1 viên/ng, dùng 1 liều duy nhất.
* Thế hệ II: gồm:
– Gliclazide: Diamicron 80 mg, Prédian, Glucodex, Clazic, viên 80mg. Tác dụng 1/2 đời là 12 giờ. Tác dụng kéo dài 12 – 24 giờ. Liều dùng 1-3 viên/ng. Dùng 2 lần/24h (trước hoặc trong bữa ăn sáng và trong bữa ăn tối). Đối với người lớn tuổi, giảm 1/2 liều.
Diamicron MR 30 mg, Clazic SR 30mg, tác dụng chậm, uống 1 lần buổi sáng, liều 1-2 viên/lần
– Glibenclamide: Daonil 5mg, Hémi-Daonil 2,5mg, Daonil faible 1,25mg (5 giờ). Tác dụng 1/2 đời 6 – 16 giờ. Tác dụng kéo dài 12 – 24 giờ. Liều dùng thông thường 1-2viên/ng, có thểø tăng 3v/ng. Uống ngay trước bữa ăn chính. 1 – 3 lần/ng
– Glipizide: Glibénèse, Minidiab: tác dụng 1/2 đời là 3-7 giờ; tác dụng kéo dài 6-12 giờ; 5mg/viên; liều 5 – 20mg/ngày, 2 lần/ng.
* Thế hệ III: Glimepiride (Amaryl*, Amarel*) viên 1mg, 2mg, 3mg. Tác dụng 1/2 đời là 5 – 8 giờ. Tác dụng kéo dài 12-24 giờ, Liều dùng là 1mg/ng, có thểø tăng dần theo bậc cấp 1mg, 2mg, 3mg, 4mg, 6mg, thời gian tăng theo khoảng cách 1-2 tuần; thông thường liều 1-4 mg/ng. Uống trước bữa ăn điểm tâm hoặc bữa ăn chính, uống một liều duy nhất trong ngày.
– Glinide: có tác dụng kích thích tiết insulin khi glucose máu cao, nên điều hoà được glucose trong bữa ăn, kiểm soát được đường máu sau ăn. Gồm:
+ Répaglinide (Novonorm*, Prandin*): viên 0,5mg, 1mg, 2mg; liều 4mg/ngày chia hai, uống trước ăn 15 phút. Kéo dài 3 giờ
+ D-phenylalanine (Natéglinide). Starlix*, viên 60-120mg, liều 60-120mg/lầnx3 lần/ngày, cho trước ăn; kéo dài 1 giờ 30 phút
* Biguanides:
a. Metformin (Dimethylbiguanide): – Metformine tác dụng nhanh: Glucophage, Siofor, Fordia, viên 500mg,
-Metformine tác dụng chậm: Glucophage retard (Metformine HCL) 850mg; Siofor 850mg; Fordia 850mg
Glucophage cho liều đầu tiên 500mg, 2-3 lần/ng; uống trong lúc ăn hoặc sau khi ăn; sau 10-15 ngày có thểø thay Glucophage retard 850mg, 2 lần/ng.
– Glucinan, Stagid: liều 2-3 viên/ng, uống trong lúc ăn.
– Tác dụng: không kích thích tiết insulin, nên không có tác dụng phụ hạ đường máu. Tuy vậy do nhiều cơ chế tác dụng nó vẫn làm giảm tác dụng đường máu lúc đói, đặc biệt là sau ăn; thuốc có tác dụng ưu thế trên gan, giảm tân sinh đường ở gan, cải thiện đáp ứng sau thụ thể, tăng tiêu thụ glucose ở tế bào đích, điều hoà được rối loạn lipde máu, giảm ngưỡng ngon miệng. Chỉ định ưu tiên cho ĐTĐ týp 2 béo
* Thuốc ức chế (-Glucosidase: ức chế hấp thu glucose ở ruột
a. Acarbose: Glucobay, Glucor*. Viên 50mg, 100mg. Liều cho tăng dần 50 mg (3 lần/ng, uống ngay khi bắt đầu ăn.
b. Voglibose (Basen*) Thểú hệ thứ 2. Viên 0.2mg, 0.3mg. Liều 0.2mg, 3lần/ng, ngay trước ăn
* Benfluorex: (Mediator):
– Tác dụng: tác dụng giống Metformine, viên 150 mg. Liều: 1-3 viên/ngày (tăng dần liều), bắt đầu 1-2, 3 viên/ngày.
* ThiazolidineDione
– Chỉ định tốt trong ĐTĐ týp 2 không béo có đề kháng insulin.
– Tác dụng: Tăng tính nhạy cảm insulin, Giảm glucose, TG, tăng HDL.
* Các nhóm thuốc mới:
Glitazones tác dụng lên thụ thể, giảm được tính đề kháng insulin một cách trực tiếp ở mô đích, giảm glucose máu, nhưng dễ tăng cân. Gồm Rosiglitazone (Avandia) và Pyoglitazone bắt đầu dùng tại Pháp năm 2000.
Avandia (Rosiglitazone maleate): liều 4mg/ngày, sau 12 tuần nếu cần kiểm soát đường huyết tốt hơn, có thể tăng 8 mg/ngày. Dùng lúc đói hoặc no.
Chỉ định:
– ĐTĐ týp 2 không kiểm soát đường huyết tốt sau tiết thực và tập thể dục.
– Phối hợp với SU hoặc metformine khi ĐTĐ2 được điều trị bằng tiết chế và thuốc SU hoặc metformine mà chưa ổn định glucose máu tốt
CCĐ trong suy tim độ 3-4 (NYHA), suy gan hoặc bệnh gan có ALT >2,5 lần BT. Tác dụng phụ: phù do giữ muối, nước, thiếu máu, rụng trứng trở lại trong giai đoạn tiền mãn kinh
2.3.4. Điều trị insulin trong ĐTĐ týp 2.
* Điều trị insulin tạm thời (còn gọi là đái tháo đường týp 2 cần insulin hoặc viện đến insulin (insulino-nécessitant, insulinorequérant):
Điều trị insulin ở bệnh nhân ĐTĐ týp 2 khi:
– Triệu chứng nặng ra, mặc dù được điều trị tiết thực và thuốc uống hạ glucose máu.
+ Dấu hiệu 4 nhiều: khát, tiểu nhiều, uống nhiều, ăn nhiều và gầy rõ.
+ Có cétone niệu (+++)
+ Tăng glucose máu nhiều và trường diễn (>3g/l), (HbA1c >7% mặc dù điều trị thuốc uống tối đa (gây tăng độc tính đường).
– Đau nhiều chi dưới.
– Các tình huống cần insulin:
– Các bệnh nhiễm trùng
– Can thiệp phẫu thuật.
(Mục đích nhằm tránh sự mất quân bình glucose máu do phối hợp với một số bệnh trầm trọng như nhiễm trùng hoặc can thiệp phẩu thuật).
– Hoặc ở những bệnh nhân đái tháo đường týp 2 đang điều trị bằng các loại thuốc làm tăng glucose (như corticoides..)
– Hoặc đái tháo đường thai nghén.
Trong phần lớn các trường hợp này, sự sử dụng insulin được thực hiện tại bệnh viện hay tại nhà, glucose máu được theo dõi đều đặn để thích nghi liều insulin. Tùy đáp ứng mà bác sĩ sẽ quyết định ngưng insulin và trở lại điều trị thuốc uống chống ĐTĐ.
Chỉ định insulin trong trường hợp này có thểø đơn độc hoặc cùng phối hợp với thuốc uống chống ĐTĐ.
– Nếu insulin < 40UI, Glucophage 2 viên/ngày, buổi sáng và buổi tối, rồi 3v/ng, insulin giảm từ 2-4 UI mỗi 2 ngày.
* Điều trị insulin lâu dài (sau cùng): được chỉ định trong những trường hợp sau:
– Bệnh thận, gan, tim hoặc biến chứng mắt, không thểø tiếp tục điều trị các loại thuốc uống chống ĐTĐ đươc.
– Hoặc vì bệnh ĐTĐ tiến triển nhiều năm, mất cân bằng glucose máu trường diễn. Tụy không sản xuất đủ insulin.
+ Cách sử dụng insulin trong ĐTĐ týp 2: insulin có thểø thay thểú thuốc viên hoặc phối hợp 2 loại insulin và thuốc uống gọi là điều trị hổn hợp. Liều insulin thích nghi theo glucose máu. Số lần tiêm giống như trong týp 1.
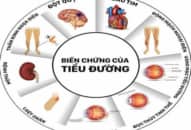
3. Điều trị biến chứng đái tháo đường
Có rất nhiều biến chứng, cả cấp và mạn, một số biến chứng về tim mạch như THA, bệnh mạch vành, thận thì đã trình bày ở các phần điều trị theo chuyên khoa. Ở đây chúng tôi chỉ nói sơ về điều trị các biến chứng cấp thường gặp như hôn mê toan ceton, hôn mê tăng thẩm thấu, biến chứng mạn như biến chứng thần kinh
3.1. Biến chứng nhiễm toan- ceton (acidocetose)
Điều trị này thực hiện ở trung tâm đặc biệt, và chuyên khoa, theo dõi chặt chẽ
3.1.1. Chống mất nước và cung cấp muối
Để tái lập lại dịch trong lỉnh vực ngoại bào và tăng thể tích. Phải biết trọng lượng của bệnh nhân trước khi bị nhiễm toan: nếu mất 10% trọng lượng thì bù lượng dịch tương đương trọng lượng đã mất. Ví dụ bệnh nhân 60 kg, mất 10% trọng lượng thì bù 6 lít: 3 lít trong 6 giờ đầu và 3 lít trong 24 giờ sau, gồm:
– Dung dịch muối đẳng trương: 1 – 2 lít trong 2 giờ đầu (Nếu HA tối đa < 80 mmHg và không có hoại tử cơ tim, thì chuyền dịch có phân tử lớn).
– Rồi ngưng thay bằng dd glucose 5%, thậm chí 10% nếu glucose <2g/l, bao gồm:
+ 2 lít trong 4 giờ tiếp theo.
+ 3 lít trong 12 giờ sau nữa.
3.1.2. Điều trị insulin
– Insulin nhanh có thể cho liều đến 300 UI, vì
– Liều dùng: 5-10 UI/giờ insulin nhanh bằng seringue điện. Hoặc bolus 10 UI; nếu chuyền không được thì TB (tránh liều cao). 3.1.3. Cân bằng điện giải: Bicarbonat: chỉ định cẩn thận vì có nguy cơ hạ kali máu:
+ Nếu tần số thở > 26 l/phút.
+ pH máu giảm < 7,10 mới chỉ định chuyền Bicarbonate. Nếu không sẽ gây phản ứng dội kiềm chuyền hoá một khi ceton bị chuyển hoá. Kiềm chuyển hoá sẽ làm thay đổi sự trao đổi Kali làm tăng nguy cơ rối loạn nhịp tim. Liều 500-750 ml Bicarbonate đẳng trương (chú ý không chuyền một mình Bicarbonate, mà phải cho cùng muối đẳng trương).
3.1.4. Kali: Có thể cung cấp kali sau khi điều trị, tuỳ theo điện giải đồ và biến đổi điện tim.
3.1.5. Các điều trị khác
– Kháng sinh.
– Điều trị bệnh nguyên.
– Ngăn ngừa biến chứng xuất huyết tiêu hoá do thuyên tắt mạch.
3.2. Biến chứng hôn mê tăng thẩm thấu
3.2.1. Bù dịch: Mất nước do tăng thẩm thấu thường đến 10 -11 lit/24, mất cả ngoại bào lẫn nội bào. Vì thế cần cung cấp nước khối lượng lớn, nhưng khó vì theo lý thuyết phải chuyền nước nhược trương, nhanh, phải có sẳn để dùng tức thì (nước cất và glucose đẳng trương), nên hoàn toàn bệnh nhân phải ở khoa đặc biệt (có nguy cơ vỡ hồng cầu). Thực tế thường dùng muối đẳng trương: chlorure natri 0,9%, 1-2 lít trong 1-2 giờ đầu. Sau đó bù nhược trương 0,45%. Lượng dịch bù có thể là 6-8 lít/12 giờ đầu, phần còn lại trong 24 hoặc 48 giờ sau.
3.2.2. Insulin: Tiêm ngay, liều thấp hơn liều của nhiễm toan acidocetose; đầu tiên 10-15 UI, rồi 1-2 UI mỗi 1/2 giờ bằng séringue điện. Nếu không có séringue điện, thì dùng séringue thường cho liều 5-10 UI, lập lại mỗi 2 giờ/lần, nếu glucose máu < 200mg% thì phải chuyền glucose 5% hoặc dextrose 5%, nhưng phải duy trì glucose máu
250-300 mg%, tránh phù não
3.2.3. Điều chỉnh Kali máu: theo dõi kỹ điện giải đồ để xem có hạ kali không, nếu có cho kali 10-30mmol/L
3.2.4. Héparine: cho sớm tránh thuyên tắc, để thay đổi tiên lượng.
3.2.5. Kháng sinh: điều trị nhiễm trùng tiên hoặc thứ phát.
3.2.6. Điều trị nguyên nhân.
3.2.7. Chống sốc
– Thuốc vận mạch dobutamine 5-15 μg/kg/phút, hoặc dopamine 3-5 μg/kg/phút.
– Chuyền plasma.
Tóm lại: trong 36 giờ đầu phải đạt đến mục đích sau:
– Glucose máu gần 250 mg%
– Nồng độ thẩm thấu HT gần <320 mOsm/kg nước.
– Lượng NT giảm gần 50 ml/giờ.
3.3. Điều trị biến chứng thần kinh bệnh đái tháo đường
3.3.1. Thuốc ức chế Aldo-réductase:
* Sorbinil: điều trị trong 1 năm, cải thiện lâm sàng tốt, và tỏ ra có hiệu quả đối với bệnh lý thần kinh mới khởi phát, nhưng tổn thương lâu, nặng thì kết quả hạn chế.
* Torestat: cũng cho kết quả tốt sau 6 tháng điều trị, không có tác dụng phụ trầm trọng. 3.3.2. Myo-inositol: có tăng thêm sự dẫn truyền TK, nhưng không ngăn chận được sự ứ Sorbitol.
3.3.3. Ức chế Sorbitol-dehydrogenase: giảm oxyde hóa sorbitol thành Fructose bằng chất S.0773 là một tiền dược (prodrug) được cung cấp bởi Geinsen và cộng sự, liều 100mg/kg/ngày/3ngày.
3.3.4. Điều trị hạ HA tư thế
Trong thời gian đầu, thông thường phải sữa đổi tình trạng giảm thể tích máu, phối hợp với thuốc. Thuốc điều trị hiệu quả nhất là
– Khoáng-corticoid như Fludrocortison, liều 100 – 300(g/ngày (với thực đơn nhiều muối, 2-6 g muối/ngày).
– Métoclopramid (primperan): thuốc đối kháng dopaminergic, liều primperan 10mg/viên x 3lần/ngày,.
– Thuốc đối kháng thụ thể alpha-adrenergic tiền synap
+ yohimbin viên 2mg, liều 4mg x 3 lần/ngày
+ Cẩn thận ở bệnh nhân có tiền sử TBMMN
– Dihydroergotamin: thuốc co động mạch, ngoài điều trị migrain còn điều trị hạ HA tư thế do thần kinh, do có tác dụng đối kháng thụ thể serotonin 5 HT2, nhưng liều cao có tác tụng đồng vận thụ thể adrenergic và tác dụng serotonic.
+ Tamik*, viên 3mg x 2 viên/ngày, trong khi ăn;
+ Seglor* nang 5mg, ikaran LP* viên 5mg, liều 10mg/ngày, chia 2
+ Không nên phối hợp bêta-bloquant
– Ức chế bêta: ở một số rất ít bệnh nhân có tăng thụ thể bêta, thì propanolol được chỉ định (liều thấp).
– Thuốc đồng vận alpha 1: Nếu thất bại khi dùng các loại thuốc trên, thì dùng chất đồng vận alpha 1 như midodrine (gutron). Liều 2.5-4 mg mỗi 6 giờ, thông thường phối hợp với dihydroergotamin và cafein.
– Thuốc đồng vận của somatostatin có tác dụng dài: đối với các thể hạ HA tư thế khó trị, xảy ra trong thời kỳ sau ăn, thì dùng Octreotid liều 0,1-0,5 g/kg TDD vào buổi sáng hoặc tối
– Thuốc ức chế tổng hợp prostaglandin: như indometacin, ibuprofen, cũng có khả năng sữa đổi hạ HA tư thế sau ăn ở bệnh nhân ĐTĐ.
3.3.5. Điều trị liệt dạ dày:
– Liệt dạ dày gây buồn nôn, hay nôn thì điều trị
+ Metoclopramid (primperan), chất đối kháng dopamin, viên 10mg, uống 4lần/ngày, Nhưng nếu dạ dày liệt nặng thì phải dùng đường tiêm vì hấp thu thuốc tại dạ dày kém.
Các thuốc khác như:
+ Cisapride (prepulside*): có thể làm gia tăng phóng thích acetylcholine từ tùng thần kinh cơ ruột (plexux myenteric), kích thích vận động hang vị và tá tràng, liều 10-40 mg trước ăn 30 phút
+ Dopaminobloquant: domperidone (motilium), cải thiện rối loạn nhịp điện dạ dày, 20mg/viên, liều 10-40 mg/ngày, có thể 80mg/ngày chia bốn lần, cho 30 phút trước ăn.
+ Thuốc đồng vận cholinergic (giống phó giao cảm): bethanechol chloride 10mg, 2 lần/ngày
+ Chất ức chế cholinesterasase: pyridostigmin bromid 1-2 mg/ngày, có thể làm giảm khô miệng
+ Erythromycin: kích thích thụ thể motilin, kích thích co thắt hang vị sau ăn và đói
Nếu tất cả đều thất bại, có thể phẩu thuật cắt jujenum, và nuôi ăn qua đường ruột
3.3.6. Điều trị đi chảy ĐTĐ
+ Primperan, hay loperamid (imodium, 2-4mg x 4 lần/ngày). Tác dụng của loperamid làm giảm số lần đi cầu và cũng làm tăng áp lực cơ vòng hậu môn lúc nghĩ ngơi
+ Hoặc phải viện tới codein (30mg x 4 lần/ngày), opinium
+ Clonidin: tác dụng có lợi trên cả tăng nhu động ruột và tăng tiểt ruột non, liều 0,6mg/viên x 3 lần/ngày, giảm nhu động thấy rõ.
+ Octreotid: 50-75 (g TDD 2-3 lần/ngày, có thể làm giảm số lần đi cầu từ 6 xuống 1lần. Tuy nhiên octreotide có thể đưa đến biến chứng hạ glucose máu tái diễn do giảm tiết các hormon chống điều hoà.
+ Diphénoxylat + atropin: lomotil 2mg-5mg, 2-4 lần/ngày, uống. Chú ý diphenoxylat là thuốc được sử dụng sau cùng, và thật cẩn thận vì dễ gây phình đại tràng (megacolon)
– Đôi khi kết hợp kháng sinh chống nhiễm khuẩn.
3.3.7. Điều trị biến chứng tại bàng quang:
Thường giảm kích thích bàng quang, nếu có cầu bàng quang, dùng thủ thuật Crede.
Nếu thất bại thì dùng thuốc giống phó giao cảm như bethanechol HCL 10mg, 2lần/ngày, Có thể dùng alpha-bloquant (xatral) liều cao giảm đề kháng đường thoát tiểu, nhưng có thể gây hạ HA tư thế và rối loạn phóng tinh.
Nếu thất bại, thì phẩu thuật cắt đoạn cổ bàng quang để làm mất sự co thắt của cơ vòng ở đoạn dưới ở nam giới.
3.3.8. Điều trị bất lực
+ Thuốc đối kháng alpha-adrenergic: yohimbin 4mg, 3 lần/ngày, có thể giảm 33% trường hợp, và nếu cần
+ Regitin và papaverin: có thể tiêm trực tiếp vào dương vật, một số có kết quả tốt, nhưng dễ bị nhiễm trùng, hoặc cường quá mức, hoặc xơ hoá..
+ Sidenafil (VIAGRA): thuốc làm tăng tỉ GMP vòng, gây cường dương; viên 25mg. 50mg, 100mg. Liều 25-50mg, 1 giờ trước khi hoạt động sinh dục
+ Caverject: là prostaglandine E1, gây dãn động mạch dương vật, và dãn cơ trơn thể hang, lọ 10-20(g, tiêm vào thể hang 5-20(g
+ Hoặc đặt prothese dương vật.
3.3.9. Điều trị triệu chứng đau trong bệnh thần kinh ngoại biên
– Gabapentin (Neurontin): thuộc nhóm chống động kinh, co giật, có cấu trúc gần giống cấu trúc của GABA/acid gamma aminobutyric, viên 100mg, 300mg và 400mg, liều 300mg x 2 lần/ngày, tối đa có thể tới 1200mg, tác dụng tối đa sau 2-3 giờ, nữa đời 5-7 giờ, Thận trọng không nên dùng: trẻ em, có thai, cho con bú, suy thận, tài xế lái xe.
– Thuốc kháng trầm cảm 3 vòng (amitriptylin, nortriptylin, desipramin): đã được sử dụng chống đau trong bệnh thần kinh ĐTĐ từ lâu:
* Liều lượng: Chia liều nhỏ để giảm tác dụng phụ.
Đánh giá tim mạch trước khi chỉ định.
Bắt đầu 10-25mg lúc đi ngủ có thể tăng liều mỗi tuần, liều đạt đến từ 25-150mg.
Tác dụng phụ thuốc: mờ mắt, thay đổi thái đô nhận thức, khô môi, bón, hạ HA tư thế, tiết mồ hôi, rối loạn sinh dục, mạch nhanh, bí tiểu
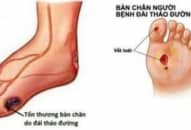
3.3.10. Điều trị loét bàn chân bệnh đái tháo đường
– Cắt lọc vết thương rộng.
– Điều trị nhiễm trùng
– Tái lập tưới máu tốt.
– Loại bỏ sang chấn
– Giảm áp
Chưa có bình luận.