Sốc phản vệ là tình trạng phản ứng quá mức của cơ thể với tác nhân bên ngoài đưa vào.
Đặc điểm của sốc phản vệ là:
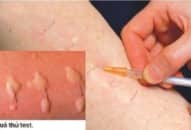
– Xuất hiện 1-2 phút sau khi tiêm thuốc (penicilin, streptomycin, vitamin B2…) 2 điểm
Nếu là thuốc viên thì phản ứng chậm hơn.
– Sốc giảm thể tích máu 2 điểm
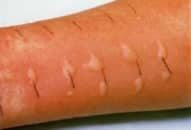
– Đỏ da đo giãn mạch 2 điểm
– Ỉa chảy, có thể xuất huyết tiêu hóa 1 điểm
– Rối loạn hô hấp: co thắt phế quản, phù thanh quản 1 điểm
– Thường kèm theo ngứa và nổi mề đay 2 điểm
Xử trí sốc phản vệ
* Các động tác cần làm ngay ở bất kỳ nơi nào
– Tiêm ngay adrenalin 0,3mg vào tĩnh mạch 10-30 phút/lần (tiêm tĩnh mạch đùi) cho đến khi HA lên đến 10
– Prometazin 50mg tiêm bắp
– Có thể tiêm thêm calci clorua 0,50-1g vào tĩnh mạch.
– Buộc ga rô vào gốc chi trên chỗ tiêm thuốc gây sốc phản vệ (ga rô tĩnh mạch)
* Nếu tình trạng vẫn nặng
– Tiêm thêm hydrocortison hemisucinat 100-200mg hoặc prednisolon tiêm tĩnh mạch 30-60mg.
– Truyền dịch, truyền máu nếu có ỉa chảy, xuất huyết tiêu hóa
– Nếu có cơn hen phế quản
Nhẹ: cho thở oxy qua ống thông mũi
Nặng: đặt ống thông nội khí quản và thở máy IPPV.
Hút đờm qua ống thông.
Khí dung isoproterenod, orciprenalin hoặc salbutamol trộn với hydrocortison.
Mở khí quản ngay nếu có phù nền thanh quản nặng.
CÁC NGUYÊN TẮC VÀ BIỆN PHÁP XỬ TRÍ SỐC NÓI CHUNG
MƯỜI ĐỘNG TÁC CƠ BẢN
1. Sơ cứu chảy máu nếu có
2. Bảo đảm thông khí: thở oxy hoặc đặt ống nội khí quản hút đờm, hô hấp nhân tạo tùy theo từng trường hợp
3. Đo huyết áp lấy mạch.
4. Luồn một ống thông politen vào tĩnh mạch, cố định vào da cẩn thận qua đó:
– Lấy máu để làm bilan sốc
– Đo áp lực tĩnh mạch trung tâm (CVP), áp lực mao quản phổi bít (PCWP), cung lượng tim (CO)
– Truyền dịch ngay:
Truyền nhanh trong sốc giảm thể tích máu, sốc nhiễm khuẩn; truyền chậm và dùng thuốc trợ tim hoặc vận mạch trong sốc do tim. Cụ thể: nhanh là truyền 500ml trong 15’ chậm là trong 24h.
5. Ghi điện tim, đặt monitor theo dõi điện tim.
6. Đặt ống thông bàng quang, lấy nước tiểu làm bilan sốc, theo dõi lượng nước tiểu từng giờ.
7. Lấy nhiệt độ, nếu sốt phải cấy máu ngay, cấy 3 lần cách nhau 1 giờ.
8. Chụp phổi tại giường.
9. Theo dõi tính chất, khối lượng phân. Nếu có ỉa chảy lấy phân soi tươi tìm amip, cấy phân.
10. Tìm và xử lý nguyên nhân gây sốc.
MƯỜI BIỆN PHÁP XỬ LÝ SỐC
Hồi phục thể tích máu
Các dung dịch natri clorua 0,9%, natri bicarbonat 1,4% nâng thể tích tuần hoàn lên bằng ¼ lượng dịch truyền. Dung dịch glucose 5% nâng thể tích tuần hoàn lên 1/10 số lượng dịch truyền.
Truyền máu ngay khi có mất máu. Tỷ lệ truyền máu bằng 1/3 số lượng máu đã mất. Thể tích máu còn lại được bù bằng NaCl 0,9%, glucose 5%, dextran hoặc huyết tương.
Tuyệt đối không dùng glucose 30%, 20% để nâng huyết áp. Glucose ưu trương chỉ dùng trong nuôi dưỡng.
Tốc độ truyền: trong sốc giảm thể tích máu, sốc nhiễm khuẩn truyền nhanh sao cho huyết áp lên quá 9cmHg sau 1-3 giờ là cùng. Khi truyền nhanh nên theo dõi CVP hoặc CO. Nếu nghi ngờ có suy tim, suy thận làm test truyền 200ml dung dịch NaCl 0,9% trong 15 phút, nếu CVP không tăng lên quá 3cm H2O có thể tiếp tục truyền nhanh.
– Theo dõi:
+ Nhịp tim, huyết áp, CVP, nhịp thở
+ Nghe tim (tìm tiếng ngựa phi), tìm tĩnh mạch cổ nổi
+ Nghe phổi: tim rên ẩm
Nếu có dấu hiệu bất thường phải ngừng truyền hoặc truyền chậm lại, cho thuốc trợ tim và lợi tiểu.
Bảo đảm thông khí
– Thở oxy mũi nếu không có tổn thương phổi.
– Đặt ống nội khí quản, hút đờm, hô hấp nhân tạo điều khiển với oxy 50% nếu có suy hô hấp cấp.
Các thuốc co mạch
Noradrenalin còn có tác dụng trong một số nguyên nhân thần kinh, nhiễm độc, dị ứng. Nhưng không nên lạm dụng: chỉ dùng trong 6 giờ đầu, nếu không đỡ phải ngừng ngay.
Adrenalin có tác dụng tuyệt đối trong sốc dị ứng.
– 2/3mg tiêm bắp, 1/3 mg tiêm tĩnh mạch
– Tiêm lại tĩnh mạch 1/3mg mười phút một lần đến khi HA lên đến 10 (hòa với 10ml nước cất)
– Có thể bơm 0,3mg adrenaline (hòa với 10 ml nước cất) qua ống nội khí quản.
Các thuốc giãn tĩnh mạch
– Isoprenalin (Isuprel, Novodrin), Orciprenalin (Alupent) có tác dụng làm giãn cơ trơn trước và sau mao mạch.
– Trong sốc giảm thể tích máu: chỉ dùng khi đã hồi phục thể tích máu đầy đủ, huyết áp vẫn không lên, CVP tăng quá cao trên 10cm H2O.
– Trong sốc do tim và sốc nhiễm khuẩn: có thể dùng ngay nhưng thường làm mạch nhanh nên người ta ưa dùng dopamin hơn.
Cách dùng: Isuprel 1-2mg trong 500ml dung dịch glucose 5% nhỏ giọt tĩnh mạch. Bọc lọ dung dịch bằng giấy đen. Truyền trong 6 giờ (30 giọt/phút).
Nếu mạch nhanh quá 120 lần/phút phải truyền chậm lại và ngừng hẳn nếu sau đó vài phút mạch vẫn nhanh.
– Dopamin: truyền tĩnh mạch 3-5 mcg/kg/phút, tác dụng giống như Isuprel nhưng ít gây nhịp nhanh hơn.
Corticosteroid:Có chỉ định trong sốc phản vệ, không chỉ định trong sốc giảm thể tích máu.
Chỉ định không rõ ràng (tác dụng không được chứng minh) trong sốc nhiễm khuẩn, sốt rét ác tính.
Cách dùng trong sốc phản vệ: Methylprednisolon 30mg/6 giờ (hay các thuốc tương đương) tiêm tĩnh mạch. Chỉ định tốt nhất khi sốc có kèm theo co thắt phế quản. Nhưng chỉ tác dụng sau 1-2 giờ.
Trợ tim
– Digital chỉ dùng khi có sốc do tim dọa phù phổi cấp do truyền dịch nhiều hoặc do suy tim, do loạn nhịp nhĩ.
Cách dùng: digoxin 0,4-0,8 tiêm tĩnh mạch.
– Glucagon: 5-13mg tiêm tĩnh mạch sau có thể truyền tĩnh mạch.
Tác dụng tốt trong các loại sốc, kể cả sốc do ngộ độc digital
– Dobutamin hiện nay là thuốc được ưa dùng nhất. Có chỉ định trong sốc do tim (suy tim)
Cách dùng: 5-10mcg/kg/phút, truyền tĩnh mạch theo dõi nhịp tim.
Xử trí toan huyết, vô niệu
Chỉ điều chỉnh khi pH máu dưới 7,2.
Thường dùng:
– Dung dịch natri bicarbonat 1,4% trong sốc giảm thể tích máu, dung dịch 8,4% trong sốc do tim.
Khi có vô niệu phải làm chẩn đoán loại trừ:
– Vô niệu do suy thận chức năng trong sốc giảm thể tích máu, có thể truyền dịch thêm (do CVP).
– Vô niệu do suy thận thự tổn trong sốc nhiễm khuẩn, hạn chế truyền dịch, dụng furosemid.
Xử trí các rối loạn đông máu
– Chống nhồi máu phổi, nhồi máu cơ tim, viêm tắc tĩnh mạch các chi: heparin 5000 đơn vị tiêm tĩnh mạch 6 giờ một lần, nhiều ngày.
– Chống CIVD: heparin 5000 đơn vị dưới da ngày 2 lần. Có thể tiêm tĩnh mạch lúc đầu, sau đó truyền tĩnh mạch trong 12 giờ rồi ngừng.
– Chống tiêu sợi huyết: acidepsilon aminocaproic EACA 4-8g tĩnh mạch hoặc fibrinogen 1g tĩnh mạch ngày nhiều lần.
Kháng sinh (phải truyền tĩnh mạch)
* Kháng sinh dự phòng:
– Ampicilin 1-2g/12 giờ
– hoặc Penicilin 1 triệu đơn vị/12 giờ
* Điều trị:
– Nếu không có kháng sinh đồ: Ampicilin + Gentamycin
– Nếu không có những kháng sinh trên: Chloramphenicol Ciproflonxacin (nếu sốc nhiễm khuẩn đường tiết niệu).
Xử trí nguyên nhân gây sốc
Có tính chất quyết định hiệu quả của hồi sức
– Xử trí loạn nhịp tim
– Chọc tháo màng ngoài tim
– Dẫn lưu ổ mủ, ổ nhiễm khuẩn.
Capcuu noikhoa
Chưa có bình luận.