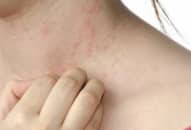
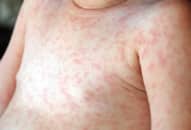
Bệnh sốt mò là bệnh nhiễm trùng cấp tính do vi khuẩn Orientia tsutsugamushi gây ra qua trung gian mò Leptotrombidium với triệu chứng sốt li bì, phát ban và nổi hạch.
Bệnh sốt mò là bệnh nhiễm trùng cấp tính do vi khuẩn Orientia tsutsugamushi gây ra qua trung gian mò Leptotrombidium.
Bệnh biểu hiện bằng sốt li bì, phát ban và nổi hạch. Nếu không được điều trị bệnh sẽ có những biến chứng nặng, tổn thương nhiều cơ quan nội tạng dễ dẫn đến tử vong.
Bệnh điều trị đặc hiệu được bằng kháng sinh như Tetracyclin, Doxycyclin…
TÁC NHÂN GÂY BỆNH
Vi khuẩn gây sốt mò – Orientia tsutsugamushi (trước kia gọi là Rickettsia orientalis hoặc R. tsutsugamushi) – là vi khuẩn Gram(-), ký sinh nội bào. Orientia bắt màu Giemsa hoặc Gimenez, mọc trong túi thể vàng của phôi gà và một loạt các dòng tế bào nuôi cấy.
Các chủng orientia có tính chất kháng nguyên rất đa dạng, do có sự khác biệt trong cấu trúc của các protein vỏ. Sự khác biệt về mặt kháng nguyên của các chủng orientia có thể xác định bằng các phương pháp huyết thanh học và kỹ thuật sinh học phân tử.
Ba chủng orientia cổ điển là Karp, Kato và Gilliam; ngoài ba chủng này, đã có hơn 30 chủng huyết thanh khác được xác định.

DỊCH TỄ HỌC
Sốt mò phân bổ ở Châu Á – Thái Bình Dương, trên một vùng địa lý rộng lớn có diện tích khoảng 13.000.000 km2, với khoảng một tỷ người có nguy cơ bị mắc bệnh và ước tính, khoảng 1 triệu ca bệnh xuất hiện mỗi năm.
Sốt mò là nguyên nhân gây bệnh quan trọng cho dân cư tại các vùng bệnh lưu hành; Binh lính tác chiến tại các vùng dịch tễ và khách du lịch cũng là những đối tượng dễ bị mắc bệnh.
Sốt mò là bệnh của động vật, chủ yếu là các động vật gặm nhấm và các động vật có xương sống nhỏ khác thuộc lớp thú. Một vùng địa lý có thể có nhiều chủng orientia cùng tồn tại. Tính đa dạng này có vai trò quan trọng trong dịch tễ học của sốt mò tại địa phương
Ổ bệnh và côn trùng trung gian truyền bệnh là mò Leptotrombidium như L. akamushi, L. deliense, L. fletcheri, L. pallidum, L. scutellare, L. arenicola và một số loài mò khác.
+ Ấu trùng là giai đoạn phát triển duy nhất của mò ký sinh ở các động vật có xương sống, chủ yếu là chuột và các thú nhỏ khác trong lớp gặm nhấm, có thể đốt người.
+ Mò nhiễm orientia truyền vi khuẩn cho đời sau qua trứng và qua các giai đoạn phát triển.
+ Sinh cảnh tự nhiên của mò thường là những nơi có cây cỏ thấp hoặc thảm thực vật chuyển tiếp, bao gồm bìa rừng, bờ sông suối, khoảng đất trống trong rừng sau khi khai thác cây to và có cỏ mọc thứ phát, ruộng bỏ hoang, các cánh đồng lúa và cả các khoảng đất vườn ven các đô thị lớn. Ở những nơi này, đất xốp và ẩm, phù hợp với các giai đoạn tự dưỡng của mò, có nhiều thú nhỏ là vật chủ ký sinh của giai đoạn ấu trùng.
+ Mật độ của mò thay đổi theo mùa, cao nhất là vào các tháng mùa mưa ở những nước có khí hậu ấm, và các tháng có nhiệt độ cao ở những vùng khí hậu ôn đới. Sự thay đổi về số lượng/mật độ của quần thể mò là một yếu tố ảnh hưởng đến tần suất mắc sốt mò ở vùng bệnh lưu hành.
Việt Nam nằm trong vùng lưu hành của sốt mò. Các loài chuột và thú nhỏ – vật chủ ký sinh của ấu trùng mò Leptotrombidium – có mặt đông đúc và phân bổ rộng rãi ở nước ta; mò L .deliense cũng được phát hiện ở hầu hết các vùng lãnh thổ với mật độ cao. Những ca sốt mò đầu tiên được báo cáo trong y văn là vào những năm 1920 và đầu 1930. Sau năm 1954 cho đến nay, nhiều ổ dịch sốt mò đã được phát hiện tại các vùng rừng núi và hải đảo ở vùng núi phía Bắc, Tây Nguyên, Trung Bộ; tuy nhiên, vùng lưu hành thực sự của sốt mò có thể rộng lớn hơn rất nhiều, bao gồm nhiều địa phương và nhiều vùng trong cả nước và cần được nghiên cứu thêm. Các ca bệnh sốt mò được phát hiện vào tất cả các tháng trong năm, cao điểm là từ tháng 5 đến tháng 11 là thời gian phát triển mạnh của mò. Tất cả các lứa tuổi đều có thể mắc sốt mò.
SINH BỆNH HỌC
Người bị nhiễm sốt mò khi rơi vào vòng lưu hành tự nhiên của bệnh và bị ấu trùng mò đốt.
Sau khi xâm nhập qua da, orientia nhân lên tại chỗ, tạo thành nốt sần, tiến triển thành nốt phỏng và vết loét hoại tử có vảy.
Trong cơ thể người, orientia phát triển trong các tế bào nội mạc các mạch máu nhỏ ở tất cả các cơ quan và phủ tạng như phổi, gan, lách, thận, não, tim, gây tổn thương và biểu hiện ở các cơ quan này.
LÂM SÀNG
Thời gian ủ bệnh kéo dài từ 6 ngày đến 21 ngày (trung bình từ 9 đến 12 ngày).
Thời kỳ khởi phát bệnh có thể đột ngột hoặc bán cấp, sau một vài ngày mệt mỏi, đau đầu, sốt nhẹ.
Thời kỳ toàn phát: thường gặp sốt, vết loét ngoài da, phát ban, sưng hạch lymphô, tổn thương ở các cơ quan và phủ tạng.
Sốt: sốt thường liên tục, có hình cao nguyên, đôi khi dao động; nhiệt độ có thể lên tới 40oC hoặc hơn. Bệnh nhân có cảm giác rét run hoặc ớn lạnh trong giai đoạn đầu, giai đoạn sau chủ yếu sốt nóng. Các triệu chứng cơ năng thường đi kèm sốt là đau đầu, đau sau hố mắt, đau mỏi người.
Vết loét ngoài da: Vết loét trong sốt mò có hình tròn hoặc bầu dục, đường kính 3-15mm nông, bờ nổi gờ, không đau và ít có hiện tượng viêm. Vết loét thường cư trú ở những vùng da mềm và kín như nếp da bẹn, cơ quan sinh dục ngoài, hậu môn, nách, nếp da dưới vú, ngực, tai, mắt, v.v… Bệnh nhân thường chỉ có 1 vết loét; một số người có 2 vết hoặc nhiều hơn. Vết loét xuất hiện ở khoảng 50-70% số bệnh nhân, tuỳ thuộc vào vùng dịch tễ và quần thể bệnh nhân nghiên cứu; những người mắc sốt mò tiên phát có tỷ lệ vết loét cao hơn so với những người bị tái nhiễm.
Sưng hạch và gan lách to: Sưng hạch tại chỗ vết loét thường xuất hiện vào cuối tuần thứ nhất của bệnh; hạch toàn thân thường xuất hiện muộn hơn và có kích thước nhỏ hơn. Lách to và gan to thường xuất hiện vào cuối tuần bệnh thứ nhất.
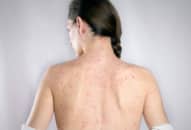
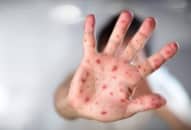
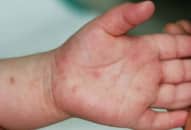
Phát ban: Phát ban thường xuất hiện vào cuối tuần thứ nhất của bệnh, có dạng dát hoặc dát sẩn, đôi khi có ban xuất huyết. Ban có thể xuất hiện đầu tiên ở thân, sau đó lan ra các chi, hoặc mọc không có thứ tự, khắp toàn thân, tồn tại khoảng 4-5 ngày. Một số bệnh nhân có ban thưa và mờ, chỉ xuất hiện thoảng qua. Da mặt thường đỏ do hiện tượng giãn mạch; củng mạc mắt xung huyết đỏ, các mạch máu giãn, có thể đi kèm với cảm giác rát và sợ ánh sáng. Một số bệnh nhân có phù mặt và chân, tay.
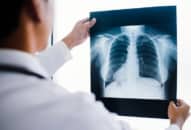
Tổn thương hô hấp và tuần hoàn: Tổn thương hô hấp là một biểu hiện rất thường gặp ở bệnh nhân sốt mò, bao gồm viêm phế quản, viêm phổi kẽ, và hội chứng suy hô hấp cấp tiến triển (ARDS). Bệnh nhân có ho khan, đi kèm với biểu hiện bất thường khi nghe phổi. Trên phim X-quang phổi có thể có hình ảnh tổn thương nhu mô phổi, viêm phổi kẽ, phù phế nang, xẹp phổi cục bộ, tràn dịch màng phổi, sưng hạch rốn phổi. Trong các trường hợp nặng, bệnh nhân có các triệu chứng khó thở, hạ tỷ lệ bão hoà oxy máu, và tổn thương thâm nhiễm lan toả cả hai phổi trên phim X-quang. Các biểu hiện tim mạch thường gặp trong sốt mò bao gồm phân ly mạch-nhiệt, hạ huyết áp, có thể có loạn nhịp tim do ngoại tâm thu. Viêm cơ tim ổ và lan toả là một biểu hiện nặng của sốt mò, biểu hiện bằng T1 mờ, thổi tâm thu, ngoại tâm thu, kích thước tim to, nhịp ngựa phi thoáng qua, và một số biểu hiện bất thường nhẹ trên điện tim.
Biểu hiện thần kinh: Các biểu hiện thần kinh có thể gặp trong sốt mò là viêm màng não và viêm não. Rối loạn ý thức thường xuất hiện từ tuần thứ hai của bệnh. Bệnh nhân có các dấu hiệu của viêm não-màng não như mê sảng, vật vã, tinh thần chậm chạp, hôn mê, co giật, rối loạn cảm giác, run chân tay. Giảm thính lực là một biểu hiện thần kinh khư trú thường gặp trong sốt mò. Viêm màng não trong sốt mò về bản chất là viêm màng não tăng lymphô bào; dịch não tủy thường biến loạn nhẹ.
Diễn biến bệnh:
Bệnh nhân sốt mò có thể diễn biến nặng ngay từ tuần đầu của bệnh với viêm phổi kẽ và suy hô hấp. Tuy nhiên, trong phần lớn các trường hợp, bệnh thường diễn biến nặng từ tuần thứ hai với biểu hiện ở nhiều cơ quan và phủ tạng như hô hấp, tuần hoàn, thần kinh. Bệnh nhân thường tử vong do suy đa phủ tạng, trong đó ARDS là nguyên nhân hàng đầu. Tỷ lệ tử vong của sốt mò trong giai đoạn trước kháng sinh có thể lên tới 50-60%.
Trong những trường hợp không được điều trị kháng sinh đặc hiệu và không tử vong, bệnh nhân thường hết sốt sau 10-14 ngày; những bệnh nhân nặng có thể có sốt kéo dài 21 ngày hoặc lâu hơn. Nhiệt độ thường hạ nhanh; các biểu hiện khác của bệnh thường khỏi hoàn toàn, mặc dù thời kỳ hồi phục có thể kéo dài. Một số biểu hiện như rối loạn tuần hoàn, giảm thính lực, có thể tồn tại nhiều tuần đến nhiều tháng. Sốt mò ở phụ nữ có thai có thể gây biến chứng về thai sản như sảy thai, thai chết lưu, hoặc cân nặng khi sinh thấp.
Các xét nghiệm cận lâm sàng
Các xét nghiệm cận lâm sàng của bệnh nhân sốt mò thường đa dạng và không đặc hiệu. Số lượng bạch cầu có thể giảm trong giai đoạn đầu của bệnh và tăng trong giai đoạn muộn của bệnh. Hạ tiểu cầu có thể gặp và có thể đi kèm với các biểu hiện bệnh nặng.
Rối loạn chức năng gan rất phổ biến trong sốt mò, biểu hiện bằng tăng men gan, tăng bilirubin, và giảm albumin máu. Rối loạn chức năng thận biểu hiện bằng protein niệu, tăng ure và creatinin. Rối loạn điện giải có thể xảy ra trong giai đoạn sốt.
CHẨN ĐOÁN BỆNH
Chẩn đoán lâm sàng
Cần nghĩ đến sốt mò ở bệnh nhân có tiền sử phơi nhiễm ở vùng dịch tễ, có bệnh cảnh sốt cấp tính với tổn thương ở nhiều cơ quan và phủ tạng.
Chẩn đoán sốt mò trên lâm sàng rất dễ dàng nếu bệnh nhân có vết loét đặc hiệu ngoài da. Một số dấu hiệu cũng được đưa vào tiêu chuẩn chẩn đoán sốt mò là sưng hạch và phát ban. Trong trường hợp không có vết loét, chẩn đoán gặp nhiều khó khăn do những biểu hiện của bệnh rất đa dạng, và giống với nhiều bệnh sốt cấp tính khác.
Đáp ứng với điều trị kháng sinh đặc hiệu cũng được coi là một bằng chứng ủng hộ chẩn đoán.
Chẩn đoán phân biệt:
Sốt mò cần chẩn đoán phân biệt với một số bệnh sốt cấp tính và bán cấp khác như thương hàn, bệnh do Leptospira, các bệnh nhiễm arbovirus, nhiễm các rickettsia khác và nhiễm trùng huyết.
Thương hàn cũng có các biểu hiện sốt, gan lách to, và tổn thương nhiều hệ cơ quan và phủ tạng. Khác với sốt mò, thương hàn thường khởi phát bán cấp và đi kèm với triệu chứng rối loạn tiêu hóa. Hồng ban trong thương hàn thường có số lượng ít, phân bổ chủ yếu ở bụng và ngực. Dấu hiệu chướng bụng và ùng ục hố chậu phải rất đặc hiệu cho thương hàn. Xét nghiệm máu thường thấy bạch cầu hạ; nuôi cấy máu, phân và một số bệnh phẩm khác mọc vi khuẩn thương hàn (S. typhi, S. paratyphi các loại).
Bệnh do Leptospira: bệnh cấp tính do các loại leptospira gây nên, biểu hiện chính là sốt, đau cơ, có thể có phát ban, vàng da, tổn thương phổi, suy thận; xét nghiệm máu cũng có thể có hạ tiểu cầu, tăng men gan. Dấu hiệu gợi ý chẩn đoán bệnh do Leptospira là đau cơ và suy thận. Nếu có điều kiện, có thể làm xét nghiệm huyết thanh học để chẩn đoán (ví dụ như phản ứng Martin – Petit).
Các bệnh nhiễm arbovirus: thường có diễn biến cấp tính với các triệu chứng sốt, đau đầu, mỏi người, có thể có phát ban.., tương tự như sốt mò. Dấu hiệu xuất huyết đi kèm với hạ tiểu cầu và tăng hematocrit thường gặp hơn trong sốt xuất huyết dengue. Các bệnh nhiễm arbovirus thường không đi kèm với gan lách to, ít khi có biểu hiện đồng thời ở nhiều cơ quan và phủ tạng, và bệnh thường tự khỏi trong vòng 5 – 7 ngày.
Các bệnh nhiễm rickettsia khác: Sốt chuột và sốt do rickettsia nhóm phát ban có thể gặp ở nước ta. Các biểu hiện chính của các bệnh nhiễm rickettsia cũng tương tự như sốt mò, bao gồm sốt, đau đầu, mỏi người, phát ban, tổn thương một số cơ quan và phủ tạng. Vết loét đặc hiệu ngoài da không gặp trong bệnh sốt chuột, có thể gặp trong sốt do rickettsia nhóm phát ban nhưng hiếm hơn trong sốt mò. Các bệnh này thường tiến triển lành tính hơn sốt mò, có đáp ứng kháng thể đặc hiệu với kháng nguyên tương ứng, và cũng đáp ứng với các thuốc điều trị rickettsia như doxycycline, chloramphenicol.
Các bệnh nhiễm trùng huyết: có sốt, tổn thương nhiều cơ quan và phủ tạng như trong sốt mò. Nhiễm trùng huyết thường ít khi đi kèm với xung huyết và phát ban trên da, tràn dịch các màng. Cần thăm khám kỹ ngoài da và phát hiện vết loét đặc hiệu để không bỏ sót bệnh sốt mò; làm xét nghiệm cấy máu để xác định vi khuẩn gây nhiễm trùng huyết.
Chẩn đoán đặc hiệu
Xét nghiệm huyết thanh học phát hiện kháng thể với orientia là phương pháp chẩn đoán đặc hiệu thường được sử dụng trong lâm sàng. Các xét nghiệm huyết thanh học bao gồm kháng thể miễn dịch huỳnh quang gián tiếp (IFA), kháng thể hấp phụ miễn dịch gắn men (ELISA), và xét nghiệm nhanh.
Một số xét nghiệm khác cũng được sử dụng là phản ứng nhân chuỗi men polymerase (PCR), phân lập orientia trên các dòng tế bào, xét nghiệm hóa mô miễn dịch phát hiện orientia trong tổ chức vết loét hoặc trong các tế bào bạch cầu máu ngoại vi (IHC).
ĐIỀU TRỊ BỆNH
Điều trị đặc hiệu
Các thuốc trong nhóm tetracycline là điều trị ưu tiên cho sốt mò.
– Thuốc hấp thu tốt qua đường tiêu hoá, có thời gian bán thải kéo dài, và ít tác dụng phụ
– Doxycycline là thuốc được lựa chọn hàng đầu. Liều thường dùng là viên 100mg uống hai lần trong một ngày, kéo dài 7 ngày.
– Tetracycline được sử dụng ở liều 2g/24 giờ chia 4 lần, cách nhau 6 giờ.
– Chloramphenicol được sử dụng bằng đường uống hoặc đường tiêm, liều khuyến cáo là 2g một ngày chia 4 lần, cho đến khi hết sốt 2-3 ngày.
– Các thuốc macrolide cũng có tác dụng với sốt mò, tốt nhất là azithromycin và thuốc này có thể chỉ định cho trẻ dưới 8 tuổi và phụ nữ mang thai.
Các bệnh nhân sốt mò được điều trị kháng sinh đặc hiệu thường hết sốt trong vòng 2 ngày sau khi bắt đầu điều trị. Bệnh nhân có thể bị tái phát sau khi ngừng điều trị, nhất là khi sử dụng phác đồ ngắn ngày và bắt đầu sớm, trong tuần đầu của bệnh. Điều trị kháng sinh liều ngắn ngày, vì vậy, không được khuyến cáo; phác đồ dài ngày tốt hơn dùng liều cao ngắn ngày.
Điều trị hỗ trợ
Người bệnh sốt mò cần được điều trị hỗ trợ như bù nước và điện giải, hạ nhiệt, nhất là khi bệnh nhân sốt cao kéo dài;
Dùng các thuốc vận mạch khi huyết áp hạ.
Bệnh nhân suy hấp cần được điều trị oxy và hỗ trợ hô hấp nếu có ARDS.
PHÒNG BỆNH
Tránh đi vào vùng sốt mò nếu có thể được.
Người sống trong vùng sốt mò cần áp dụng những biện pháp chống ấu trùng mò đốt như mặc quần áo kín, mặc quần áo có ngâm tẩm các hóa chất chống côn trùng như benzyl benzoat, bôi các hóa chất xua côn trùng như diethyltoluamide lên các vùng da hở.
Kiểm soát quần thể mò – chuột bằng cách tiêu diệt chuột, sử dụng hóa chất diệt côn trùng, diệt cỏ hoặc đốt cỏ.
Doxycycline 200mg uống mỗi tuần một lần khi ở vùng dịch tễ và kéo dài 6 tuần sau khi ra khỏi vùng dịch có tác dụng bảo vệ người phơi nhiễm khỏi bị bệnh.
Chưa có bình luận.