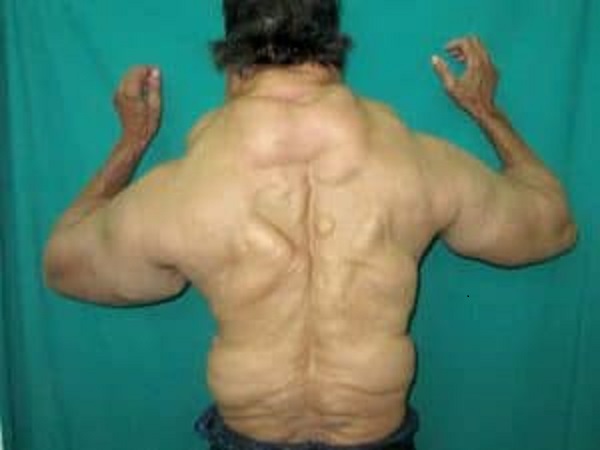
Bệnh Madelung hay còn gọi là hội chứng Launois Bensaude hoặc bệnh tích tụ mỡ dưới da đối xứng có tính chất lành tính. Đây là một bệnh lý hiếm gặp, có đặc điểm là tích tụ mỡ đối xứng ở xung quanh cổ và vai, hiếm khi ảnh hưởng đến phần dưới cơ thể hoặc hai chi dưới. Lớp mỡ dưới da vùng cổ bành trướng từ từ trông giống hình ảnh cổ ngựa.
Bệnh Madelung lần đầu tiên được Brodie mô tả năm 1846, và sau đó Otto Madelung đã công bố thêm 35 trường hợp có tích mỡ dưới da vùng cổ vào năm 1988. Đến cuối thế kỷ XIX, Launois và Bensaude công bố thêm một loạt trường hợp bệnh tương tự khác và cũng đưa ra định nghĩa rằng đây là một hội chứng tích tụ mỡ dưới da đối xứng vùng đầu, cổ và thân trên (Parmar và Blackburn, 1996).
Bệnh Madelung thể tích mỡ vùng cổ là hay gặp, chiếm xấp xỉ 200 trường hợp được đề cập đến trong y văn (Adamo và cộng sự, 2001).
Bệnh có chiếm ưu thế ở nam giới da trắng với tỉ lệ nam:nữ là 15 : 1, thường ở tuổi trung niên, 30 – 60 tuổi. Hay gặp ở các nước vùng Địa Trung Hải (ở Ý: 1/25000 nam giới; Enzi, 1984), và gần như tất cả các bệnh nhân đều có tiền sử nghiện rượu. Tuy nhiên bệnh cũng có thể gặp ở nhóm người không uống rượu, trong đó có nữ giới.
Nguyên nhân
Nguyên nhân của bệnh ở người có tiền sử nghiện rượu. Tuy nhiên bệnh cũng có thể gặp ở nhóm người không uống rượu, trong đó có nữ giới.
Nguyên nhân của bệnh hiện còn chưa sáng tỏ, nhưng có khá nhiều giả thuyết được đưa ra. Tình trạng tăng tích tụ mỡ khu trú có bản chất là hiện tượng tăng sản và rất có thể là hậu quả của việc cản trở phân giải lipid dưới tác dụng của catecholamine. Bệnh Madelung thường xảy ra ở người nghiện rượu do rượu có ảnh hưởng đến quá trình sinh tổng hợp lipid và chống lại sự phân giải lipid.
Trong y văn mô tả một trường hợp duy nhất có tiến triển thành ác tính ở bệnh nhân mắc Madelung. Tizian (14, MD7) đã đề cập đến sự tiến triển thành sarcom dưới niêm mạc. Tuy nhiên vào năm 1987, Ruzicka đã công nhận mối liên quan của bệnh Madelung với các khối u ác tính của đường tiêu hóa (carcinoma hạ hầu, các khối di căn của ung thư tế bào yến mạch và ung thư manh tràng).
Hermann và cộng sự (3, MD7) cho thấy sự gia tăng nguy cơ ung thư lưỡi và thực quản ở các bệnh nhân bị Madelung. Mối liên quan giữa Madelung với các bệnh ác tính có thê do sự kết hợp giữa tình trạng nghiện rượu với sử dụng nicotine hoặc cũng có thể phản ánh tình trạng tăng nhậy cảm với các bệnh lý ác tính.
Cơ chế bệnh sinh: Cơ chế bệnh sinh của bệnh hiện còn chưa rõ ràng, mặc dù cũng có một số giả thuyết như sau:
– Giả thuyết đầu tiên là sự tổn thương tại chính enzyme chịu trách nhiệm chuyển hóa lipid, dẫn đến tăng sinh các tế bào mỡ. Ở các bệnh nhân Madelung, có sự tăng đáng kể hoạt tính của enzyme lipase, tăng alpha lipoprotein máu , và tổn thương tại quá trình ly giải lipid dưới tác dụng của hệ adrenergic ở các mô mỡ (11. 1). Thực vậy, tổn thương ngay tại chuỗi enzyme của hệ hô hấp, đặc biệt là sự giảm hoạt tính oxy hóa của cytochrome c, làm biến đổi quá trình ly giải lipid (12,1). Rượu đóng vai trò như một tác nhân kích thích sự biến đổi về số lượng và chức năng của các thụ thể của hệ beta – adrenergic, cản trở quá trình beta oxy hóa và thúc đẩy sự tổng hợp lipid. Hậu quả cuối cùng là tích tụ mỡ và xuất hiện các u mỡ.
– Giả thuyết thứ hai là sự biến đổi cấu trúc phôi của các tế bào mỡ. Ở bệnh nhân Madelung, mô mỡ tập trung chủ yếu quanh vùng cổ và khoảng giữa hai xương bả vai, đây là yeu tố gợi ý nguồn gốc phôi thai học. Trên siêu âm các u mỡ này có hình ảnh là các hốc nhỏ trông giống như một cụm tế bào mỡ khổng lồ (Zancanaro và cộng sự).
– Gần đây nhất, người ta đã đưa ra giả thuyết về di truyền học liên quan đến đột biến DNA của ti thể. Người ta thấy ở các bệnh nhân Madelung hay có rối loạn chức năng của ti thể, và giả thuyết này càng được củng cố khi phát hiện ra hiện tượng mất đoạn DNA của ti thể ở các bệnh nhân Madelung (14,1). Các nhà nghiên cứu cũng phát hiện thấy đột biến A8344G của DNA ti thể ở các trường họp mắc Madelung có tính chất gia đình hay các trường hợp mắc bệnh lẻ tẻ khác (2,1). Thêm vào đó, đôi khi cũng thấy ở cơ của các bệnh nhân này xuất hiện các dải xơ đỏ, điều này càng ủng hộ thêm giả thuyết về ti thể này (15,1). Ngược lại, u mỡ vùng cổ cũng năm trong bệnh cảnh của hội chứng xơ hóa đỏ và rung giật cơ (MERRF), mà nguyên nhân là rối loạn của ti thể (16,1).
– Bên cạnh đó tồn tại một số giả thuyết khác như: tổn thương quá trình huy động lipid dưới ảnh hưởng của hệ adrenergic tại các mô mỡ (Enzi và cs, 9-11, MD 19) do sự kháng lại tác động của AMP vòng lên lipase nhạy cảm hormone.
Phân loại: Bệnh Madelung được phân loại thành 2 type:
– Type 1: tích tụ mỡ thường có giới hạn, đó là những u mỡ lồi lên khỏi bề mặt cơ thể không có ranh giới rõ ràng, và thường nằm đối xứng ở phần trên cơ thể, mặt ngoài của cẳng tay và cẳng chân. Khí quản và tĩnh mạch chủ ngực có thể bị chèn ép, nếu có lắng đọng mỡ trong trung thất. Các khối mỡ ngày càng tăng về kích thước gây biến dạng, làm ảnh hưởng đến thẩm mỹ. Khi bệnh tiến triển, có thể gây khó thở, khó nuốt do chèn ép, đôi khi có hạn chế vận động cổ và hai tay.
– Type 2: tích tụ mỡ ở khắp nơi trên bề mặt cơ thể, làm cho người bệnh có hình dạng béo phì. Không thấy lắng đọng mỡ trong trung thất.
– Calsen (13, MD7) cũng đưa ra phân loại Madelung type 3, một thể bẩm sinh mà tích tụ mỡ chủ yếu ở quanh thân mình
Chẩn đoán: Bệnh thường được chẩn đoán dựa trên khai thác tiền sử, thăm khám, chụp CT scanner và sinh thiết.
- Lâm sàng
– Bệnh nhân thường có tiền sử nghiện rượu, và có các bệnh lý liên quan đến rượu như: tăng acid uric máu và gout (4- 6,8,9,11,17,28,33,34, MD 4), bệnh gan (3,5,9,11,34-36, MD4) và viêm đa rễ dây thần kinh hoặc các bệnh lý thần kinh khác do rượu (37,38, MD 4). Một số bệnh cảnh kèm theo như đái tháo đường, rối loạn dung nạp glucose (3,6,8,19,13,16,25,39, MD4) cũng như tình trạng kháng insulin (6,8,10,16,34,40, MD4), hoặc rối loạn lipid máu (6,9,10,19, MD 4) và tăng a-lipoprotein và lipoprotein lipase do ruợu (10, MD4). Trong y văn cũng đề cập đến tăng huyết áp ở bệnh nhân Madelung.
– Người ta cũng đề cập đến mối liên quan giữa Madelung và một số bệnh ác tính đặc 1 biệt ung thư tế bào vảy của đường hô hấp trên. Trong y văn cũng mô tả các trường hợp ung thư phổi (16,MD 4), sarcoma Kaposi (39,MD 4), ung thư lưỡi (1,2, MD 4) và ung thư niệu quản (10. MD 4), có duy nhất một trường hợp mắc bệnh Recklinghausen (18, MD4). Để giải thích cho mối liên quan này người ta quy kết do hậu quả của việc nghiện rượu và chất kích thích (3,10, MD 4) hoặc phản ánh tình trạng tăng nhạy cảm với các bệnh lý ác tính ở người mắc Madelung.
– Ở các bệnh nhân Madelung thường có tình trạng đau khớp, đau cơ và giảm trương lực cơ (3,44, MD4) trong đó rất hiếm có trường hợp có bệnh lý cơ thực sự. Giãn tĩnh mạch thực quản cũng hay gặp (4,6,10, MD 4).
– Đặc điểm lâm sàng là tình trạng lắng đọng mỡ dưới da một cách đối xứng vùng cổ gáy, vai, cánh tay. Bệnh nhân nam có thể gặp tình trạng lắng đọng mỡ ở vùng hàm dưới hoặc ở quanh tai. Các vị trí ít gặp khác như bụng, hai bên thanh ngực và nách, háng, mặt trong đùi. Không bao giờ bị ở mặt, hai chi dưới, bàn tay, và bàn chân.
– Bệnh thường ít khi gây triệu chứng khó chịu ngoại trừ việc làm biến dạng hình dáng cơ thể, gây mất thẩm mỹ và các rối loạn tâm lý khác. ít khi có biến chứng đau, cảm giác khó nuốt hay ảnh hưởng đến vận động. Tuy nhiên cũng gặp trường hợp khó thở do khối mỡ xâm lấn gây đè ép khí quản và thực quản. Các u mỡ có thể tập hợp thành đám lên đến hàng nghìn u với kích thước từ 1 cm đến 20 cm, bề mặt chắc, đàn hồi tựa như một cái lốp cao su được thổi phồng lên (17, MD4). Do các u mỡ này không có vỏ bọc nên không thể phân định rõ ranh giới giữa khối u mỡ với tổ chức lành xung quanh (2, 6,18. MD 4).
– Tĩnh mạch và mao mạch giãn hình lưới, da biến đổi màu, đậc biệt vùng cánh tay.
– Đôi khi bệnh cũng xuất hiện mang tính chất gia đinh (2, 3, 6, 9,18,29-32, MD4).
- Cận lâm sàng
– Giải phẫu bệnh: Các khối mỡ không có vỏ bọc, nằm xâm lấn với tổ chức lành, không thấy có thay đổi mô bệnh học do sự tăng sản của các tế bào mỡ lành tính. Có sự tăng sinh hoặc giảm nhẹ tổ chức liên kết và tái tạo mạch xung quanh. Argenta ( 2009 ) cho rằng có tình trạng tăng triglyceride ở các tế bào mỡ bệnh hơn so vói các tế bào mỡ bình thường trên cùng một bệnh nhân (332mg/g so với 19mg/g).
– Siêu âm: Hình ảnh âm hỗn hợp dính vào ngay dưới da. cấu trúc giải phẫu xung quanh hoàn toàn bình thường.
– CT scanner và MRI: u mỡ đối xứng, không có ranh giới rõ ràng với tổ chức xung quanh, nằm xen kẽ, dọc theo các thớ cơ, bó mạch và thần kinh, đôi khi cả tuyến nước bọt (3, MD 18).
Bên trong tổn thương có hiện tượng canxi hóa (15, MD 18) nhưng không rõ nguyên nhân, đôi khi có hiện tượng hóa xơ (hiện tượng này cũng gặp trong các tổn thương có u mỡ khác như thymolipoma, lipoma và sarcom tế bào mỡ
Chẩn đoán phân biệt: Giai đoạn sớm: cần phân biệt tổn thương vùng cổ với các hạch lympho vùng cổ tăng sản, hoặc các ung thư di căn hạch. Chẩn đoán bằng chụp CT. Chẩn đoán phân biệt giai đoạn đầu với bướu giáp to, nang vùng cổ hoặc các khối u lành tính (u máu, u niêm cơ mỡ, u xơ cơ thần kinh, đa u mỡ). Khi đó chẩn đoán bằng sinh thiết
– Ngoài ra có một số bệnh hiếm gặp khác cũng cần chẩn đoán phân biệt:
+ Hội chứng Dercum
+ Bệnh u mỡ thần kinh Alsberg
+ u mỡ dạng nốt của Krabbe và Bartels
+ u mỡ của Touraine và Renault
+ Đa u mỡ di truyền
+ Hội chứng Frohlich (đa u mỡ thứ phát do tổn thương sọ não)
+ Bệnh Recklinghausen
+ Bướu trâu trong bệnh cushing
+ Bệnh phì đại cơ
+ Bệnh giả u mỡ của Vemeuil và Potain
Điều trị
1.Thuốc: Việc sử dụng cường beta 2(salbutamol) ít đem lại hiệu quả (16, MD 4). Vấn đề này vẫn còn đang có nhiều tranh cãi và chưa thực sự được chứng minh trên lâm sàng. Nên giảm cân, bỏ rượu và điều trị các rối loạn chuyển hóa khác mặc dù chưa có bằng chứng rõ ràng về việc cải thiện tình trạng bệnh.
2. Phẫu thuật: Thường được chỉ định ở các bệnh nhân có biến dạng nghiêm trọng ảnh hưởng đến thẩm mỹ và gây ra các vấn đề tâm lý nghiêm trọng hoặc có đè ép vào đường tiêu hóa hoặc hô hấp gây khó nuốt hoặc khó thở
Tuy nhiên phương pháp này ít được áp dụng do đặc tính xâm lấn không giới hạn của các khối mỡ nên khó bóc tách, hơn nữa tỉ lê chuyển biến thành ác tính rất thấp.
3. Hút mỡ: Thực hiện an toàn bằng gây tê tại chỗ. Tỉ lệ di chứng và tử vong thấp
Thao tác: gắn một cannula vào dụng cụ hút , sau đó xuyên qua da nhờ một đường rạch da nhỏ để đến khối mỡ, sau đó hút.
Biến chứng : < 1%, tụ máu, nhiễm khuẩn và dị cảm tạm thời.
Ưu điểm: không để lại sẹo nhiều, thời gian bỉnh phục ngắn, giá thành rẻ và không mất nhiều thời gian nằm viện.
PGS TS Đỗ Trung Quân – Bệnh viện Bạch Mai
Chưa có bình luận.