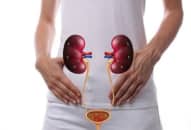
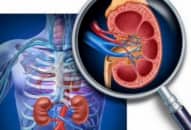
Điều trị bàng quang tăng hoạt động bằng cách tiêm botulinum toxine nhóm A vào thành bàng quang
Hội chứng bàng quang tăng hoạt là tình trạng tiểu gấp, có hoặc không kèm theo són tiểu gấp, thường kèm theo tiểu nhiều lần và tiểu đêm… nếu không có nhiễm trùng tiểu hoặc các bệnh lý rõ ràng khác: hội chứng đường tiểu dưới (LUTS); các bệnh nội khoa: đái tháo đường, suy tim ứ huyết, các bệnh thần kinh, chứng táo bón mạn tính…; các thuốc đang sử dụng: lợi tiểu, chống trầm cảm, hạ áp…; thói quen ăn uống: uống cà phê nhiều, uống nước quá nhiều…
Ở những người bệnh tiểu không kiểm soát, cần phân biệt 3 loại chính: tiểu không kiểm soát gấp, tiểu không kiểm soát khi gắng sức và tiểu không kiểm soát hỗn hợp. Việc phân biệt là quan trọng vì ảnh hưởng đến điều trị: Tiểu không kiểm soát gắng sức được điều trị chủ yếu bằng ngoại khoa, trong khi tiểu không kiểm soát gấp được điều trị chủ yếu bằng nội khoa.
Trước kia, điều trị bàng quang tăng hoạt nguyên phát, bàng quang có nguồngốc thần kinh tăng hoạt là uống thuốc kháng muscarine hoặc can thiệp phẫu thuậtđể giảm áp lực trong bàng quang. Tuy nhiên mức độ đáp ứng cũng như tác dụngkhông mong muốn làm hạn chế nhiều hiệu quả điều trị của hai phương pháp này.
Tiêm Botulinum toxin nhóm A vào thành bàng quang là kỹ thuật mới có ưu điểmgiải quyết cơ bản được những hạn chế phương pháp điều trị kinh điển đó là ít xâmlấn, ít để lại biến chứng, đem lại hiệu quả và an toàn trong điều trị cao cho ngườibệnh. Ngày nay, chúng ta có thể áp dụng phương pháp điều trị này như là mứctrung gian giữa thuốc uống và can thiệp ngoại khoa.

Chỉ định tiêm botulinum toxine nhóm A vào thành bàng quang
Bàng quang tăng hoạt nguyên phát hoặc bàng quang có nguồn gốc thần kinhtăng hoạt kháng trị với thuốc kháng muscarine hoặc không dung nạp với tác dụngkhông mong muốn của các thuốc kháng muscarine.
Chống chỉ định tiêm botulinum toxine nhóm A vào thành bàng quang
– Nhiễm trùng tiết niệu (viêm bàng quang)
– Bệnh lý dễ chảy máu
– Bất thường đường tiết niệu dưới
Chuẩn bị con người và phương tiện
© Người thực hiện: Bác sỹ được đào tạo chuyên sâu, bác sỹ gây mê, điều dưỡng
© Phương tiện: Người bệnh cần được tiến hành tại phòng mổ có máy theo dõimonitoring, các phương tiện cấp cứu, v.v.
– Máy nội soi bàng quang: đi kèm là các ống soi cứng với nhiều cỡ mẫu khác nhau21F, 22F, 23F có một nòng cho đèn soi và một nòng cho kim tiêm vào.
– Màn hình ti vi kết nối với hệ thống máy nội soi
– Máy hỗ trợ khác: máy ảnh, máy tính kết nối với hệ thống màn hình ti vi để quayvideo
– Kim tiêm qua nội soi dài 45cm
– Dụng cụ đo nước tiểu: dụng cụ hứng nước tiểu bằng tủy tinh có chia các vạchtheo đơn vị mini lít được sản xuất đi kèm với máy niệu động học, ống thông tiểuFoley, Nelatonvà đóng túi vô khuẩn.
– Gạc, cồn sát trùng, nước muối sinh lý, băng dính …
– Lidocain 2% 10ml (4 lọ).
– Thuốc gây tê tủy sống:
– Thuốc Botulinum toxine nhóm A: Botox 100UI (hãng Allergan) hoặc Dysport
500UI (hãng Ipsen)
© Người bệnh
– Giải thích cho người bệnh đồng ý và ký cam kết làm thủ thuật.
– Nhịn ăn ít nhất 6 giờ (nếu có chỉ định gây tê tủy sống).
– Vệ sinh bộ phận sinh dục.
Người bệnh được chọn điều trị cần đủ tiêu chuẩn sau
© Có bằng chứng niệu động học cho thấy cơ bàng quang tăng hoạt động
© Có thể tự thông tiểu hay chấp nhận nguy cơ thông tiểu ngắt quãng.
© Quá trình bệnh chính đã ổn định (ví dụ xơ cứng rải rác, viêm tủy v.v)
© Không bị nhiễm trùng tại thời điểm tiêm.
© Các xét nghiệm chẩn đoán hình ảnh, xét nghiệm máu, nước tiểu, các xét nghiệmchuyên khoa khác cho phép tiến hành thủ thuật
© Hồ sơ bệnh án: hồ sơ bệnh án bao gồm các bảng đánh giá ASIA, nhật ký đitiểu, kết quả niệu động học, các xét nghiệm cơ bản cho một thủ thuật, các thuốc đãdùng, bệnh án và bản cam đoan làm thủ thuật.
Các bước thực hiện tiêm botulinum toxine nhóm A vào thành bàng quang
© Kiểm tra hồ sơ: xem lại hồ sơ bệnh án xem đủ điều kiện thực hiện kỹ thuậtchưa, nếu chưa đủ phải cho làm bổ sung
© Kiểm tra người bệnh
– Giải thích lại cho người bệnh một lần nữa
– Vệ sinh bộ phận sinh dục, sát khuẩn tại chỗ và mặc quần áo phòng mổ
©Thực hiên kỹ thuật
– Kỹ thuật pha thuốc: Sử dụng dung dịch nước muối sinh lý Natriclorid 0,9%
Dung dịch pha loãng với nồng độ là 10U/1ml cho 1 lần tiêm ở 1 vị trí tiêm đượccho vào một bơm kim tiêm 10ml, tổng liều được sử dụng phụ thuộc vào chỉ địnhcủa bác sỹ.
– Kỹ thuật tiêm
Sử dụng ống nội soi cứng, kim tiêm dài 45cm. Truyền trước dung dịchlidocaine 2% (40ml) vào bàng quang 30 phút nếu người bệnh còn cảm giác bàngquang, hoặc gây tê tủy sống cho những người bệnh có tổn thương trên D6 để tránhnguy cơ xuất hiện cơn rối loạn tự động tủy.
* Liều dùng: tiêm 200 hay 300UI Botox hoặc 500 hay 750UI Dysport vào thànhbàng quang tùy thuộc nguyên nhân gây bàng quang tăng hoạt. Nồng độ pha loãng10UI cho 1 mũi tiêm, thể tích mỗi mũi tiêm là 1ml.
* Độ sâu của mũi tiêm: theo Chris Smith tiêm sao cho có thể nhìn thấy thành bàngquang nổi lên với mỗi vết tiêm nhưng không quá căng phồng.
* Vị trí tiêm: với 20-30 mũi tiêm tùy thuộc vào liều Botox hoặc Dysport, nhữngđiểm tiêm này phân bổ ở đáy bàng quang hay là vách sau bên của bàng quang,tránh vùng tam giác và vách trần bàng quang.
– Các bước cụ thể:
+ Người bệnh ở tư thế tán sỏi.
+ Sát khuẩn tại chỗ 3 lần bằng cồn sát trùng Betadine 1% theo xoáy ốc
+ Sử dụng ống nội soi cứng hai nòng một nòng để đưa đèn soi vào bàng quang, mộtnòng để đưa kim tiêm, phía trên ống nội soi có đường dẫn dịch vào bàng quang đểlàm sạch và làm căng bàng quang khi soi.
+ Bơm 0,5ml nước muối sinh lý vào trong kim tiêm trước khi tiêm thuốc vào thànhbàng quang để đuổi khí.
+ Tiêm trải đều ở các mũi tiêm vào thành bàng quang. Ở người bệnh nam, cần mộtkim tiêm dài hơn. 20-30 điểm tiêm vào thành bàng quang dựa vào theo sơ đồ đượcbác sỹ thống nhất trước.
– Mũi tiêm cuối cùng cần bơm thêm 0,5ml muối sinh lý để đẩy hết thuốc còn trongnòng kim tiêm vào thành bàng quang
* Lưu ý
Không nên tiêm nhắc lại trong vòng 3 tháng do nguy cơ hình thành kháng thểtự miễn. Tuy nhiên, sau thời gian này, có thể tiêm lại dựa trên sự xuất hiện trở lạicủa các triệu chứng bệnh.
Theo dõi bệnh nhân và người bệnh
– Sau tiêm xong đặt thông tiểu lưu theo dõi trong vài giờ trước khi xuất viện và chođơn thuốc kháng sinh dự phòng. Nếu người bệnh gây tê tủy sống phải theo dõi tạiđơn vị hồi sức 24 giờ trước khi cho xuất viện
– Theo dõi chảy máu, mức độ đau của người bệnh, nhiễm khuẩn tiết niệu nếu có đểxử trí kịp thời
Tai biến và xử trí
Một số biến chứng không phổ biến:
– Suy hô hấp (hiếm gặp): phải được theo dõi và điều trị tại cơ sở cấp cứu
– Yếu cơ cục bộ: theo dõi 1-3 tháng sẽ hết
– Chảy máu nhiều: tiêm thuốc cầm máu (Transamin)
– Đau nhiều: dùng thuốc giảm đau, an thần cho người bệnh
– Nhiễm khuẩn tiết niệu: cho kháng sinh theo kháng sinh đồ
Yhocvn.net (Trích theo hướng dẫn điều trị bàng quang tăng hoạt động theo Bộ Y tế)
Chưa có bình luận.