Bệnh thương hàn là một bệnh cấp tính toàn thân do vi khuẩn Salmonella enterica typ huyết thanh Typhi gây nên với bệnh cảnh sốt kéo dài, có nhiều biến chứng nặng như xuất huyết tiêu hoá, thủng ruột, viêm cơ tim, viêm não dễ dẫn đến tử vong.
Bệnh chủ yếu lây qua đường tiêu hoá, lưu hành ở những khu vực có tình trạng vệ sinh thấp kém, đôi khi bùng phát thành dịch.
Bệnh phó thương hàn có biểu hiện bệnh lý và lâm sàng tương tự nhưng nói chung nhẹ hơn, do nhiều typ huyết thanh của Salmonella gây ra nhưng hay gặp nhất là Salmonella typ huyết thanh Paratyphi A, Schottmuelleri (ParaTyphi B) và Hirschfeldii (Paratyphi C).
Tác nhân gây bệnh
– Salmonella là một giống thuộc họ Enterobacteriaceae. Trước năm 1983, danh pháp phân loại có nhiều loài Salmonella nhưng hiện nay, do mức độ tính tương đồng cao về DNA nên tất cả các Salmonella phân lập được đều xếp chung vào một loài Salmonella enterica và chia thành 7 dưới nhóm, trong đó dưới nhóm I bao gồm hầu hết các typ huyết thanh gây bệnh cho người. Tuy nhiên do ảnh hưởng của danh pháp truyền thống nên tên của các chủng Salmonella vẫn được gọi theo tên của typ huyết thanh như trước đây.
– Bệnh thương hàn do vi khuẩn Salmonella enterica typ huyết thanh Typhi (gọi tắt là Salmonella Typhi) gây nên. Đây là trực khuẩn Gram âm không sinh nha bào, có roi, catalase dương tính, hiếu kỵ khí tuỳ tiện, oxydase âm tính, lên men glucose và khử nitrate. Vi khuẩn tổng hợp roi lông khi di động, có kháng nguyên thân O (oligosaccharide), kháng nguyên roi H (protein), kháng nguyên vỏ bao Vi (polysaccharide) và một phức hợp đại phân tử lipopolysaccharide gọi là nội độc tố tạo thành phần phía ngoài của thành vi khuẩn. Nội độc tố này bao gồm ba lớp: lớp ngoài (O), lớp giữa (R) và lớp nền (lớp lipid A).
– Vi khuẩn có khả năng sinh đề kháng kháng sinh truyền qua các plasmid.
Dịch tễ học
Bệnh thương hàn có thể gặp ở mọi nơi trên thế giới. Bệnh hiện vẫn là vấn đề toàn cầu với 16-33 triệu trường hợp mới mắc mỗi năm, trong đó tử vong 216.000 đến 600.000 và tỷ lệ mắc hàng năm 0,5% dân số toàn cầu (ước tính của WHO). Ở các nước đang phát triển, tỷ lệ mắc hàng năm dao động từ 198/100.000 (Việt Nam) đến 980/100.000 (Ấn Độ) trong vòng 5 năm qua. Ở Việt Nam, bệnh gặp nhiều ở các tỉnh phía Nam, lẻ tẻ xảy ra các vụ dịch ở một số tỉnh miền Bắc như Sơn La, Lai Châu.
Bệnh có tính chất theo mùa với đỉnh điểm là những tháng nóng, khô trong năm do mầm bệnh tập trung trong nước, không bị hoà loãng do mưa. Có những vùng bệnh hay xảy ra trong mùa mưa do lũ lụt phá vỡ hệ thống cấp thoát nước.
S. Typhi chỉ gây nhiễm cho người. Phân và ít gặp hơn là nước tiểu người mang vi khuẩn và những người đang bị hay mới khỏi bệnh là nguồn truyền nhiễm.
Nhìn chung có khoảng 1-4% người bệnh chuyển thành người mang vi khuẩn, tỷ lệ này thay đổi theo tuổi và tình trạng sức khoẻ bệnh nhân. Tỷ lệ người mang vi khuẩn cao hơn ở phụ nữ và tăng theo tuổi bệnh nhân và tỷ lệ có bệnh túi mật.
Hay gặp nhất là do ăn uống phải đồ ăn hoặc nước uống bị nhiễm bẩn nhưng hiếm hơn có thể gặp lây truyền trực tiếp qua tiếp xúc tay-miệng với phân, nước tiểu, chất tiết hô hấp, chất nôn hay mủ của người nhiễm.
S. Typhi có thể sống vài tuần trong nước, nước đá, bụi, nước thải khô và trên đồ vải nhưng sống trong nước thải chưa đến 1 tuần. Vi khuẩn cũng có thể sống và nhân lên trong sữa và các sản phẩm sữa mà không thay đổi tính chất sữa. Đồ ăn có thể bị nhiễm trực tiếp qua nước rửa hoặc khi chế biến do người mang vi khuẩn, qua bụi và có thể qua ruồi. Trong trường hợp các động vật thân mềm có vỏ như trai, hến, hàu…, nồng độ vi khuẩn trong nước các động vật này sống có thể không đủ cao để gây bệnh cho những người bơi lội trong nước nhưng do các động vật này lọc qua một lượng lớn nước và tập trung mầm bệnh lại nên có thể gây nhiễm cho người ăn phải.
Ngoài ra đã có báo cáo những trường hợp bệnh truyền qua đường tình dục đồng tính nam giới.
Nghiên cứu trên nam giới khoẻ mạnh tình nguyện thấy khi ăn phải 105 vi khuẩn xuất hiện bệnh ở 25% người tình nguyện, ăn 107 vi khuẩn xuất hiện bệnh ở 50% người tình nguyện, còn ăn phải 109 vi khuẩn xuất hiện bệnh ở 95% người tình nguyện.
Khi số lượng vi khuẩn tăng lên, tỷ lệ mắc tăng, thời gian ủ bệnh rút ngắn nhưng bệnh cảnh lâm sàng không thay đổi.
pH dịch vị dưới 1,5 sẽ tiêu diệt hầu hết vi khuẩn. Những bệnh nhân dùng thuốc kháng acid kéo dài, đã cắt dạ dày và dạ dày vô toan do tuổi cao hoặc do các nguyên nhân khác thì chỉ cần một số lượng ít vi khuẩn cũng gây được bệnh.
Các yếu tố di truyền cũng góp phần vào tính cảm nhiễm với bệnh. Nghiên cứu về các typ kháng nguyên lymphô bào người (HLA) cho thấy HLA-DRB1*0301/6/8, HLA-DQB1*0201-3 và TNFA*(–308) liên quan đến tính cảm nhiễm bệnh và HLA-DRB1*04, HLADQB1*0401/2 và TNFA*1(–308) liên quan đến sự đề kháng với bệnh.
Sự đề kháng kháng sinh
– Năm 1952, chỉ 2 năm sau khi bắt đầu sử dụng kháng sinh điều trị thành công bệnh thương hàn thì đã có báo cáo về S. Typhi kháng chloramphenicol.
– Các vụ bùng phát S. Typhi kháng chloramphenicol xảy ra ngày một nhiều ở các nước đang phát triển từ đầu những năm 1970 đến giữa những năm 1980.
– Cuối những năm 1980 cho đến đầu những năm 1990, phát hiện thấy S. Typhi có plasmid đề kháng với chloramphenicol, ampicillin, cotrimoxazol ở châu Á và Đông Bắc Phi. Một nghiên cứu ở Việt Nam năm 1993-1994 cho thấy có tới hơn 70% các chủng phân lập là đa kháng và 4% kháng acid nalidixic.
– Nhiễm các chủng đa kháng cho thấy liên quan đến số lượng vi khuẩn trong máu cao hơn, đáp ứng với điều trị chậm hơn, tăng biến chứng và tăng tỷ lệ tử vong.
– Các Fluoroquinolone và Cephalosporin thế hệ III nổi lên trong những năm 1990 như là những thuốc hiệu quả để điều trị các trường hợp sốt thương hàn có mầm bệnh kháng với các kháng sinh tiêu chuẩn.
– Cũng trong thập kỷ 1990 đã bùng phát những vụ dịch mà vi khuẩn thương hàn kháng với các fluoroquinolone như acid nalidixic, ciprofloxacin và cũng đã có những báo cáo mức độ đề kháng cao ceftriaxone đối với S. Typhi và S. Paratyphi A.
– Tuy nhiên gần đây lại có những báo cáo về sự quay trở lại của các chủng S. Typhi nhạy cảm chloramphenicol ở một số khu vực như Ai Cập, Ấn Độ và Bangladesh.
Cơ chế bệnh sinh và giải phẫu bệnh
Xâm nhập niêm mạc:
Sau khi vào đường tiêu hoá, vi khuẩn qua dạ dày xuống ruột non rồi xâm nhập tới các nang lymphô ruột và vào hạch mạc treo ruột tương ứng.
Vi khuẩn có khả năng tránh được môi trường toan của tiêu thực thể (phagosome), tồn tại được và nhân lên trong các tế bào thực bào đơn nhân của nang lymphô, hạch bạch huyết, gan và lách.
Phát tán và xâm nhập cơ quan:
Tuỳ thuộc vào số lượng vi khuẩn, độc lực vi khuẩn và đáp ứng miễn dịch của vật chủ, vi khuẩn và các chất trung gian hoá học khác đủ gây triệu chứng lâm sàng được giải phóng ra khỏi ổ chứa nội bào trong hệ bạch huyết ruột và mạc treo, qua ống ngực vào tuần hoàn chung. Sự kiện này chấm dứt giai đoạn ủ bệnh vốn kéo dài 3-60 ngày, thường là 7-14 ngày.
Giai đoạn nhiễm khuẩn huyết này vi khuẩn có thể vào bất kỳ cơ quan nào nhưng hay thấy nhất là ở gan, lách, tuỷ xương, túi mật và mảng Peyer ở đoạn cuối hồi tràng.
+ Vi khuẩn xâm nhập túi mật trực tiếp theo đường máu hoặc theo đường mật rồi sau đó lại quay về ruột, bài tiết qua phân và tái xâm nhập niêm mạc ruột.
+ Ở các mô, vi khuẩn lại bị các tế bào thực bào đơn nhân tóm bắt và nhân lên trong đó.
Đặc trưng giải phẫu bệnh:
Tế bào thương hàn: đại thực bào chứa vi khuẩn, hồng cầu và các lymphô bào thoái hoá.
Nốt thương hàn: kết tập các tế bào thương hàn thâm nhiễm mô, hay thấy nhất ở ruột, hạch mạc treo ruột, lách, gan và tuỷ xương nhưng có thể thấy ở thận, tinh hoàn và tuyến mang tai.
Tổn thương ruột trải qua 4 giai đoạn: tăng sản, hoại tử, bong loét và hồi phục, gặp chủ yếu ở mảng Peyer hồi tràng và nang lymphô đơn độc của manh tràng cũng như bất kỳ mô lymphô nào của ruột. Niêm mạc bong loét có thể chảy máu và gây thủng ruột.
Hạch sưng to và mềm, thường có hoại tử kiểu ổ với các xoang hạch giãn rộng. Lách to, đỏ, mềm và sung huyết với tuỷ đỏ sung huyết và có các nốt thương hàn. Gan thường to, phì đại và quá sản các tế bào Kupffer kèm theo hoại tử gan kiểu ổ và sưng phù tế bào gan. Túi mật thường tăng tưới máu nhẹ và có thể thấy viêm túi mật.
Các tổn thương khác:
+ Tim nhẽo do giãn thất và thường thấy hoại tử không đặc hiệu có thoái hoá và thâm nhiễm mỡ ở các tế bào cơ tim.
+ Phổi có thể có viêm phổi kẽ và viêm phế quản.
+ Cơ xương có thể thấy thoái hoá Zenker.
+ Tổn thương ở thận là thoái hoá biểu mô ống thận phía gần, viêm thận kẽ, viêm cầu thận và viêm thận bể thận.
+ Hệ thần kinh trung ương thấy xuất huyết dạng nhẫn, huyết khối mao mạch, viêm não chất trắng huỷ myelin quanh tĩnh mạch và viêm màng não.
+ Tổn thương khu trú như viêm xương tuỷ xương, áp xe não và áp xe gan và lách, trong đó đáp ứng có đáp ứng đa nhân thay vì đơn nhân.
+ Hiện tượng thực bào các bạch cầu trung tính, hồng cầu và tiểu cầu của các mô bào trong chất nền tuỷ xương.
Cơ chế các biểu hiện lâm sàng:
Đại thực bào sinh một loạt các cytokine hoạt động chức năng, trong đó có yếu tố hoại tử u-α (TNF-α), interleukin-1 (IL-1) và interferon-α và –β (IFN-α, IFN-β). Đại thực bào cũng là nguồn quan trọng các chất chuyển hoá arachidonate và các chất trung gian oxy phản ứng.
Các sản phẩm của đại thực bào có thể gây hoại tử tế bào, thu hút các tế bào viêm khác, kích thích hệ thống miễn dịch, gây mất ổn định mạch máu, phát động cơ chế đông máu, ức chế tuỷ xương, sốt và các bất thường khác kèm theo sốt thương hàn.
Có khả năng nội độc tố S. Typhi kích thích đại thực bào để giải phóng các chất này, làm trung gian tại chỗ cho hoại tử ruột và tế bào gan thấy trong bệnh này, và khi giải phóng toàn thân sẽ gây nên phần lớn các biểu hiện khác của bệnh.
Biểu hiện lâm sàng
Lâm sàng thể điển hình
Kinh điển mô tả bệnh thương hàn theo từng tuần.
Thời kỳ ủ bệnh
– Thường từ 7 đến 14 ngày nhưng có thể rất ngắn tới 3 ngày cũng như kéo dài tới 60 ngày.
– Thầm lặng không triệu chứng. Một số bệnh nhân có thể xuất hiện triệu chứng ỉa chảy cấp, viêm dạ dày ruột sau khi ăn uống phải đồ ăn nhiễm khuẩn, thường là sò hoặc hến. Các triệu chứng này thường tự hết và bệnh nhân thường không để ý đến.
Thời kỳ khởi phát: tuần thứ nhất, bệnh diễn biến từ từ tăng dần.
– Đặc điểm của thời kỳ này là sốt tăng dần mỗi ngày, lên đến 40oC trong vòng 1 tuần, kèm theo các triệu chứng kinh điển sau:
+ Đau đầu vùng trán, nói chung dai dẳng
+ Suy nhược, mất ngủ, chóng mặt
+ Buồn nôn mà không nôn, táo bón
+ Mạch nhiệt phân ly
+ Hiếm gặp hơn là chảy máu cam.
– Khám lâm sàng nói chung thấy các dấu hiệu nghèo nàn:
+ Lưỡi bẩn: lớp rêu dày, màu từ trắng đến nâu, chừa riêng cạnh lưỡi và đầu lưỡi đỏ tươi (dấu hiệu lưỡi quay).
+ Bụng chướng, nhất là hố chậu phải. Khi khám có thể thấy quai ruột với hơi và dịch chạy dưới tay (“ùng ục hố chậu phải”).
+ Lách to gặp không thường xuyên nhưng có giá trị chẩn đoán cao.
+ Nghe phổi có thể thấy dấu hiệu viêm phế quản và đáy phổi bên phải có tiếng gõ hơi đục (Lesieur)
– Hiếm khi chẩn đoán được trong giai đoạn này.
Thời kỳ toàn phát: tuần thứ hai, kéo dài 2-3 tuần trừ những trường hợp có biến chứng
– Sốt:
+ Sốt hình cao nguyên 40oC
+ Không vã mồ hôi, không rét run
+ Có thể vẫn còn mạch nhiệt phân ly
– Các triệu chứng tổn thương nội tạng: Sự thay đổi tình trạng toàn thân là rất quan trọng, kèm theo các dấu hiệu tổn thương nội tạng:
+ Tình trạng li bì (“typhos”): bệnh nhân có thể chỉ đơn giản là thờ ơ ngoại cảnh nhưng cũng có thể diễn biến đến sảng và hôn mê mà không có dấu hiệu thần kinh khu trú. Bệnh nhân có vẻ mặt vô cảm, nằm bất động trên giường, mắt nhìn vô hồn nhưng cũng có thể kích động.
+ Rối loạn tiêu hoá kiểu ỉa lỏng phân vàng cho đến đỏ nâu, mùi khẳm màu giống nước dưa hấu (“jus de melon”), có khả năng gây nhiễm cao.
+ Lách to, nhiều trường hợp chỉ thấy diện đục lách rộng khi gõ chứ không sờ thấy được.
+ Có thể có ran phế quản nhưng hiếm.
– Các triệu chứng cổ điển nhưng hiếm gặp:
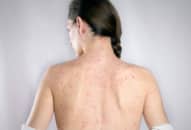
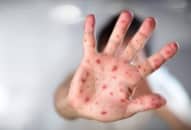
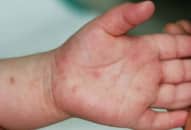
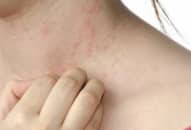
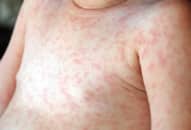
+ Đào ban: ban dát nhạt màu như cánh bèo tấm 2-4 mm ở ngực bụng, hết sau vài ngày, để lại vết hơi xám. Đào ban thường gặp vào cuối tuần thứ nhất, đầu tuần thứ 2.
+ Viêm họng Duguet: loét dọc hình bầu dục ở nếp a-mi-đan trước, dài 6-8 mm, rộng 4-6 mm, thường chỉ ở 1 bên. Bệnh nhân không cảm thấy đau rát gì. Nếu loét xuất hiện ở 2 bên thì là dấu hiệu tiên lượng nặng.
Diễn biến
Nếu được điều trị, diễn biến bệnh cải thiện nhanh chóng với sự biến mất của tình trạng li bì, của các rối loạn tiêu hoá rồi đến sốt trong 3-6 ngày. Tuy vậy, các trường hợp nặng có thể tử vong.
Nếu không được điều trị, sốt có thể tiếp diễn đến tuần thứ ba rồi tự hết dần. Xuất huyết hoặc thủng ruột là các biểu hiện kinh điển xuất hiện trong tuần thứ ba. Bệnh có thể kéo dài vài tháng cho dù thường là vào cuối tuần thứ tư nhiệt độ trở về bình thường. Bệnh nhân tỉnh dần, đái nhiều và bắt đầu có cảm giác thèm ăn.
Đôi khi trước khi khỏi các triệu chứng như nặng thêm lên, nhiệt độ dao động mạnh trong vài ngày.
Các thể lâm sàng:
– Thể thô sơ: thường gặp ở các nước phát triển, khi mà các biểu hiện bệnh bị che lấp bởi điều trị kháng sinh. Lách to hoặc sốt kéo dài thường gợi ý chẩn đoán, khẳng định bằng cấy máu hay chẩn đoán huyết thanh.
– Thể khởi phát bất thường: sốt bất chợt, có thể khu trú vào một cơ quan bộ phận nào đó làm cho nhầm với viêm phổi thuỳ, viêm màng phổi, viêm thận.
– Thể lưu động: tuy đau đầu, mất ngủ, rối loạn tiêu hoá và hơi sốt nhưng bệnh nhân vẫn sinh hoạt như thường cho đến khi có một biến chứng kịch liệt như xuất huyết hay thửng ruột.
– Các thể nhi khoa: nôn xảy ra nhiều hơn. Ở trẻ nhũ nhi, sốt thương hàn thường có bệnh cảnh sốt viêm dạ dày ruột kèm theo mất nước.
– Các thể nặng: sốt cao, suy nhược cực độ, li bì, mê sảng kịch liệt, giật cơ, tụt huyết áp mạch nhanh, diễn biến bệnh có các biến chứng nặng như thủng ruột, xuất huyết tiêu hoá, viêm cơ tim, viêm não.
Xét nghiệm bệnh thương hàn
– Máu: phần lớn các bệnh nhân có thiếu máu mức độ vừa, tăng tốc độ máu lắng và tiểu cầu giảm xuống khoảng 150.000/mm3. Số lượng bạch cầu thường khoảng 5.000/mm3 đến 6.000/mm3 nhưng có thể dao động từ 1.200/mm3 đến trên 20.000/mm3. Công thức bạch cầu bình thường hoặc chuyển trái mức độ nhẹ, nhưng có thể có tăng bạch cầu lymphô tương đối, nhất là ở giai đoạn sau của bệnh.
– Dịch não tuỷ nói chung bình thường.
– Men gan AST và ALT thường tăng đến mức gấp đôi bình thường.
– Hay gặp hạ natri và hạ kali máu nhưng thường không nặng.
– Chức năng thận nói chung bình thường. Nước tiểu thường có chút ít protein và bạch cầu.
Chẩn đoán bệnh thương hàn
Các yếu tố định hướng chẩn đoán
Dịch tễ học: Điều tra dịch tễ học có thể phát hiện phơi nhiễm nguy cơ 10-15 ngày trước khi bắt đầu sốt:
+ Đi đến vùng bệnh lưu hành
+ Ăn các động vật thân mềm như ốc, trai, hến…
+ Ăn thức ăn sống chưa rửa kỹ với nguồn nước nghi ngờ
Lâm sàng
+ Sốt từ từ tăng dần rồi duy trì nhiệt độ cao trong nhiều ngày
+ Bụng chướng, lách to và rối loạn tiêu hoá kiểu ỉa lỏng
Xét nghiệm:
+ Giảm bạch cầu trung tính, thường kèm theo giảm tiểu cầu
+ Tốc độ máu lắng tăng
+ Hiếm gặp hơn là tăng nhẹ transaminase, đặc biệt ở tuần thứ hai.
Chẩn đoán xác định
Phân lập vi khuẩn:
+ Cấy dịch hút tuỷ xương là phương pháp nhạy nhất. Nếu không cấy được dịch hút tuỷ xương thì cấy 8-15 ml máu, dịch ruột và phân sẽ xác định được 85-90% bệnh nhân. Độ nhạy của cấy máu cao nhất vào tuần đầu tiên của bệnh, giảm đi khi dùng kháng sinh và liên quan trực tiếp đến lượng máu cấy và tỷ lệ giữa lượng canh thang nuôi cấy và lượng máu.
+ Ngoài ra có thể cấy mảnh cắt da đào ban, mẫu ngoáy trực tràng, nước tiểu.
+ S. Typhi cũng đã được phân lập từ dịch não tuỷ, dịch ổ bụng, hạch mạc treo ruột, mảnh cắt ruột, họng, a-mi-đan, áp-xe, xương và các vị trí khác.
Huyết thanh chẩn đoán và các xét nghiệm khác
+ Phản ứng Widal: là phản ứng huyết thanh chuẩn để chẩn đoán sốt thương hàn. Phản ứng này đo lường các kháng thể ngưng kết với các kháng nguyên O và H của S. Typhi. Các nghiên cứu cho thấy độ nhạy, độ đặc hiệu và giá trị tiên đoán của phản ứng này thay đổi rất nhiều giữa các phòng xét nghiệm. Phản ứng dương tính với kháng nguyên O có giá trị tiên đoán dương tính cao, trong khi hiệu giá kháng thể H vẫn còn tăng cao một thời gian dài sau nhiễm hoặc tiêm phòng.
+ Đã có các xét nghiệm nhanh bao gồm thử nghiệm miễn dịch hấp phụ gắn men (ELISA), thử nghiệm que nhúng, ngưng kết latex và các kỹ thuật kháng thể đơn dòng nhưng những xét nghiệm này vẫn chưa sẵn sàng để dùng được đại trà.
+ Dò DNA và Phản ứng Chuỗi Polymerase: Các kỹ thuật dựa trên gen này có thể xác định S. Typhi từ các vi khuẩn phân lập qua nuôi cấy và trực tiếp từ máu với độ nhạy và độ đặc hiệu cao, có kết quả nhanh nhưng hiện vẫn chưa có trên thị trường..
Chẩn đoán phân biệt
– Trong tuần đầu của bệnh, khó phân biệt được sốt thương hàn với các bệnh sốt khác về mặt lâm sàng.
– Trong tuần thứ hai của bệnh, phổ bệnh cần phân biệt hẹp hơn, nhất là khi đã biết về các bệnh khác hay mắc tại địa phương gây nên sốt kéo dài. Các bệnh này có thể là:
+ Các nhiễm khuẩn: viêm nội tâm mạc, bệnh do Brucella, bệnh do Francisella, lao và các áp-xe.
+ Các nhiễm Rickettsia như sốt chấy rận, sốt mò
+ Các nhiễm đơn bào như sốt rét, bệnh Leshmania nội tạng, áp-xe gan amip và bệnh do Toxoplasma
+ Các nhiễm virus như cúm hoặc Dengue.
+ Các bệnh không nhiễm trùng như bệnh mô liên kết và các rối loạn tăng sinh lymphô bào.
Biến chứng bệnh thương hàn
Các biến chứng tiêu hoá
– Xuất huyết tiêu hoá:
+ Gặp khoảng 15% các trường hợp nhưng có tới 25% các bệnh nhân có vi xuất huyết không cần phải truyền máu.
+ Bệnh nhân có thể có nhiễm độc hoặc không
+ Thường ruột không thủng nhưng đôi khi lượng máu chảy đủ để gây sốc.
+ Quá trình xuất huyết thường tự giới hạn, không cần phải phẫu thuật
– Thủng ruột:
+ Gặp khoảng 3% các trường hợp, thường xảy ra vào tuần thứ ba của bệnh nhưng cũng có thể gặp trong tuần đầu.
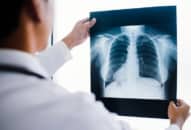
+ Bệnh nhân đột ngột xuất hiện mạch nhanh, huyết áp hạ, đau bụng trầm trọng, thường ở hố chậu phải nhưng có thể đau lan toả. Một số bệnh nhân gõ thấy mất vùng đục trước gan nhưng chỉ 50-70% bệnh nhân thấy có khí trong khoang phúc mạc trên X quang.
+ Bạch cầu tăng cao, công thức bạch cầu chuyển trái.
– Viêm miệng lợi: niêm mạc miệng lợi khô và có những chỗ phỏng rồi loét nhỏ. Bên cạnh đó có thể có loét thực quản và dạ dày.
– Thương hàn đại tràng: ỉa chảy nhiều, phân nặng mùi. Bệnh nhân đau nhiều thượng vị và hố chậu trái, bụng chướng và có thể thấy quai đại tràng nổi lên.
– Ngoài ra có thể gặp liệt ruột, xuất huyết khoang phúc mạc với triệu chứng viêm phúc mạc và viêm tuỵ xuất huyết.
Các biến chứng gan mật
– Thường gặp tăng nhẹ transaminase nhưng không có triệu chứng.
– Viêm túi mật cấp hoặc mạn tính có thể xuất hiện sau sốt thương hàn nhiều tháng đến nhiều năm.
Các biến chứng tim mạch
– Truỵ tim mạch: thường được mô tả như “truỵ mạch ngoại vi”. Bệnh nhân đột ngột tụt huyết áp, hạ thân nhiệt, tim đập nhanh, tím, chi lạnh, vã mồ hôi và lả đi. Trước đây vẫn cho đây là biến chứng của việc dùng chloramphenicol diệt vi khuẩn làm sinh ra quá nhiều nội độc tố nhưng hiện biến chứng này ngày càng được mô tả nhiều hơn.
– Viêm cơ tim: gặp ở 1-5% bệnh nhân, có thể không có triệu chứng gì nhưng cũng có thể đau ngực, suy tim ứ máu, loạn nhịp hay sốc tim.
– Viêm động mạch: thường ở giai đoạn lui bệnh. Bệnh nhân có thể sốt trở lại, đau dọc theo động mạch, có cảm giác kiến bò hay chuột rút. Khám thấy chi lạnh đi, màu da nhợt, có thể mất hẳn mạch và hoại thư. Nhiều khi bệnh cảnh không rõ ràng, bệnh nhân chỉ có dấu hiệu đi lặc và phải chẩn đoán bằng thăm dò siêu âm Doppler mạch.
– Viêm tĩnh mạch sâu: có thể xuất hiện sớm hoặc muộn. Dùng các thuốc chống đông phải rất thận trọng vì có nguy cơ xuất huyết.
– Viêm màng ngoài tim và viêm nội tâm mạc: hiếm gặp.
Các biến chứng hệ thần kinh
– Phổ các biến chứng thần kinh rất rộng. Hay gặp nhất là rối loạn ý thức từ mất định hướng cho đến sảng, sững sờ, ngủ gà và hôn mê. Sảng thường dai dẳng ngay cả sau khi thân nhiệt đã trở về bình thường.
– Các biểu hiện không hay gặp khác là co giật, viêm màng não, viêm não tuỷ, viêm tuỷ cắt ngang, viêm thần kinh sọ và ngoại biên và hội chứng Guillain-Barré. Bên cạnh đó còn gặp các biểu hiện loạn thần như bệnh cảnh giống tâm thần phân liệt, hưng cảm, trầm cảm và căng trương lực.
– Viêm não
+ Có thể xuất hiện sớm ngay từ đầu hoặc xuất hiện muộn vào thời kỳ cuối của bệnh.
+ Bệnh nhân có rối loạn ý thức, rối loạn thần kinh thực vật, rối loạn thân nhiệt, rối loạn thần kinh dinh dưỡng. Có thể có tổn thương bó tháp hay hệ ngoại tháp, tiểu não.
+ Tiên lượng nặng, bệnh nhân dễ tử vong
– Viêm màng não thương hàn: hay gặp ở trẻ em hơn người lớn. Bệnh nhân nhức đầu, cứng gáy, có dấu Kernig, giảm phản xạ, nằm co, sợ ánh sáng. Dịch não tuỷ tế bào nói chung bình thường, tăng nhẹ albumin. Ngoài ra có thể có biểu hiện như một viêm màng não mủ, tìm được vi khuẩn thương hàn trong dịch não tuỷ. Có thể có xuất huyết màng não như một biểu hiện của thương hàn thể xuất huyết.
Các biến chứng khác
– Các biến chứng phổi-màng phổi
+ Áp-xe phổi
+ Viêm màng phổi thanh tơ huyết
– Các biến chứng huyết học: rối loạn đông máu do tiêu thụ (DIVC)
– Các biến chứng hiếm gặp:
+ Viêm xương: xương chi, cột sống, xương sườn
+ Viêm cầu thận, viêm ống thận
+ Hội chứng tan máu urê huyết cao
Tái phát
– Trước đây gặp nhiều, có thể do điều trị bệnh chưa tối ưu.
– Biểu hiện với sốt quay trở lại khoảng 2 tuần sau khi ngừng kháng sinh hoặc 2 tuần sau khi hồi phục.
– Bệnh cảnh tái phát thường nhẹ hơn bệnh lúc ban đầu
Người mang khuẩn mạn tính
– Khi thải vi khuẩn qua phân 1 năm sau khi bị bệnh ban đầu thì được coi là người mang khuẩn.
+ 20% bệnh nhân thải vi khuẩn trong 2 tháng sau phát bệnh
+ 10% bệnh nhân thải vi khuẩn trong 3 tháng
+ Chỉ có 3% bệnh nhân trở thành người mang khuẩn, tỷ lệ mắc cao hơn ở phụ nữ, người già và người có sỏi mật.
– Phần lớn người mang khuẩn không có triệu chứng gì.
Điều trị bệnh thương hàn
Nguyên tắc điều trị:
– Dùng kháng sinh thích hợp
– Điều trị hỗ trợ và chăm sóc tốt
– Nhanh chóng chẩn đoán và điều trị thủng ruột, chảy máu ruột và các biến chứng khác
– Dùng corticoid liều cao cho những bệnh nhân nặng
Điều trị đặc hiệu
– Các kháng sinh đã dùng để điều trị thương hàn bao gồm: ampicillin, amoxicillin, cefotaxime, ceftriaxone, chloramphenicol, co-trimoxazol và fluoroquinolon.
– Vi khuẩn thương hàn chưa kháng thuốc: dùng chloramphenicol. Tuy nhiên ngay từ năm 1952 đã có những báo cáo thương hàn kháng chloramphenicol và thuốc không làm giảm được tỷ lệ tái phát nên hiện nay thuốc không còn được sử dụng để điều trị bệnh.
– Vi khuẩn chỉ kháng chloramphenicol: ban đầu dùng một trong các kháng sinh Ampicillin, Amoxicillin hoặc Co-trimoxazol nhưng hiện nay vi khuẩn ngày một kháng các thuốc này (các chủng đa kháng). Điều trị với những kháng sinh này cũng không ngăn ngừa được mang khuẩn ở túi mật.
– Vi khuẩn đa kháng: sử dụng fluoroquinolon hoặc cephalosporin thế hệ III
+ Các fluoroquinolon có thể dùng ciprofloxacin, ofloxacin và pefloxacin. Fluoroquinolon có thời gian cắt sốt ngắn nhất, thường là dưới 4 ngày và tỷ lệ chữa khỏi đến 96%. Tỷ lệ người mang khuẩn trong phân cũng như tái phát thấp hơn so các thuốc khác. Dùng nhóm thuốc này trên thực nghiệm động vật thấy có tổn thương sụn khớp nên nói chung chống chỉ định với người dưới 18 tuổi. Tuy nhiên, quan điểm của nhiều chuyên gia cho rằng dùng ngắn ngày để điều trị thương hàn ở trẻ em thì vẫn an toàn và dung nạp tốt. Ở miền Nam Việt Nam và Bắc Ấn Độ gần đây đã có những báo cáo thương hàn kháng fluoroquinolon.
+ Các Cephalosporin thế hệ III: các kháng sinh bài thải với nồng độ cao qua đường mật là ceftriaxone và cefoperazone, chúng đều có hiệu quả với vi khuẩn thương hàn. Bên cạnh đó cefotaxime và cefixime cũng có tác dụng, tuy rằng cefixime (dùng đường uống) hiệu quả còn kém so với ofloxacin. Những trường hợp thương hàn kháng fluoroquinolon có thể điều trị bằng ceftriaxone hoặc cefotaxime, hoặc có thể vẫn dùng fluoroquinolon nhưng tăng liều và dùng liệu trình dài hơn.
– Gần đây cũng đã thấy azithromycin có hiệu quả, nhất là trong các trường hợp vi khuẩn đa kháng và kháng fluoroquinolon.
– Kháng sinh đường uống dùng cho các trường hợp không biến chứng, còn kháng sinh đường tiêm dùng cho các trường hợp nặng.
– Lựa chọn kháng sinh dựa trên kinh nghiệm và bằng chứng về tính nhạy cảm của vi khuẩn tại địa phương.
Bảng. Điều trị kháng sinh cho sốt thương hàn và phó thương hàn
|
Kháng sinh |
Đường dùng |
Liều hàng ngày (mg/kg/ngày) |
Số lần dùng mỗi ngày |
Thời gian (ngày) |
| Chloramphenicol | Uống/TM | Uống: 50-75
TM: 100 (liều thông thường người lớn: 2 g/ngày) |
4 |
14-21 |
| Co-trimoxazol | Uống/TM | 8 (người lớn 320 mg/ngày)
Tính theo trimethoprim |
2 |
14 |
| Amoxicillin | Uống | 75-100 |
3 |
14 |
| Ampicillin | TM/TB | 100 |
4 |
10-14 |
| Ceftriaxone | TM | 50-75 (người lớn: 2-4 g/ngày) |
1 |
10-14 |
| Cefotaxime | TM | 40-80 (người lớn: 2-4 g/ngày) |
3 |
10-14 |
| Ceficime | Uống | 15-20 (người lớn: 200-400 mg/ngày) |
2 |
10-14 |
| Ciprofloxacin hoặc Ofloxacin | Uống/TM | 15-20 |
2 |
5-14 |
| Azithromycin | Uống | 8-10 (người lớn: 500 mg/ngày) |
1 |
7 |
Chú ý:
– Liều khuyến cáo ciprofloxacin/ofloxacin là 15 mg/kg/ngày trừ trường hợp điều trị các chủng kháng quinolone liều khuyến cáo là 20 mg/kg/ngày.
– Thời gian điều trị ciprofloxacin/ofloxacin với những trường hợp không biến chứng là 5-7 ngày, thậm chí có thể rút ngắn xuống 3 ngày. Tuy nhiên trong các trường hợp đa kháng nên duy trì 5-7 ngày, đối với các chủng kháng quinolone nên dùng 10-14 ngày. Đối với thương hàn nặng nên dùng 10-14 ngày.
Điều trị hỗ trợ:
– Nghỉ ngơi, ăn chế độ ăn chất mềm, ít xơ, dễ tiêu, giàu dinh dưỡng
– Điều chỉnh rối loạn điện giải theo điện giải đồ. Đảm bảo cung cấp đủ dịch cho bệnh nhân.
– Điều trị corticoid cho những thể nặng (viêm não, viêm cơ tim và sốc)
+ Nghiên cứu cho thấy dùng dexamethasone liều cao làm giảm tỷ lệ tử vong mà không tăng tỷ lệ các biến chứng, tỷ lệ người mang khuẩn hay tái phát.
+ Sau khi đã dùng kháng sinh thì bắt đầu dexamethasone liều 3 mg/kg truyền tĩnh mạch chậm trong vòng 30 phút. Sau đó cứ mỗi 6 giờ lại dùng một liều dexamethasone 1 mg/kg cho đến hết 8 liều.
– Điều trị các biến chứng (truỵ mạch, xuất huyết tiêu hoá, thủng ruột…)
Các trường hợp tái phát và người mang khuẩn
– Nên điều trị các trường hợp tái phát như đợt bệnh ban đầu.
– Người mang khuẩn nên điều trị bằng liệu pháp kháng sinh kéo dài:
+ Ampicillin hoặc Amoxicillin 100 mg/kg/ngày cộng với probenecid 30 mg/kg/ngày trong 3 tháng
+ Co-trimoxazole 1 viên 480 mg 2 lần mỗi ngày trong 3 tháng
+ Ciprofloxacin 750 mg 2 lần mỗi ngày trong 4 tuần
– Người mang khuẩn nên điều trị triệt để sỏi mật nếu có.
Theo dõi:
– Theo dõi lâm sàng: mạch, huyết áp, thân nhiệt, tìm máu trong phân, khám bụng.
– Theo dõi cận lâm sàng:
+ Công thức máu: giảm hồng cầu hoặc tăng bạch cầu máu gợi ý thủng ruột
+ Điện giải đồ huyết thanh
+ Điện tâm đồ
+ Chụp X quang bụng để tìm hơi trong khoang phúc mạc
+ Cấy phân âm tính để biết được chắc chắn là đang lành bệnh
Phòng chống bệnh thương hàn
– Biện pháp cơ bản phòng chống bệnh là:
+ Cải thiện hệ thống cấp thoát nước và xử lý nước thải-rác thải
+ Thực hành an toàn vệ sinh thực phẩm
+ Giữ vệ sinh cá nhân như rửa tay trước khi ăn và sau khi đi ngoài
– Xử lý nguồn nhiễm:
+ Phát hiện và điều trị những người mang khuẩn mạn tính
+ Điều trị cách ly người mắc bệnh
– Dự phòng bằng vắc-xin
+ Chỉ định cho quân nhân và những người có nguy cơ phơi nhiễm cao như nhân viên y tế.
+ Hai loại vắc-xin
Vắc-xin cổ điển sống giảm độc lực TAB hiện không còn dùng nữa vì miễn dịch thu được yếu và khó dung nạp
Vắc-xin polysaccharide tiêm đặc hiệu cho S. Typhi (Typhim-Vi của Viện Mérieux): tiêm bắp hoặc dưới da một mũi là đủ, bảo vệ được ít nhất là 3 năm.
Bệnh phó thương hàn
– Do trực khuẩn phó thương hàn A, B, C gây nên. Bệnh phó thương hàn có đặc điểm dịch tễ học, bệnh sinh và giải phẫu bệnh, biểu hiện lâm sàng, chẩn đoán, điều trị và phòng bệnh về cơ bản tương tự bệnh thương hàn. Tỷ lệ mắc bệnh thương hàn so với phó thương hàn là 10:1.
– Bệnh phó thương hàn A, B thời gian ủ bệnh ngắn hơn 2-15 ngày, nói chung 8-10 ngày. Khởi phát có các triệu chứng viêm dạ dày ruột cấp tính như đau bụng, nôn, ỉa chảy rồi 2-3 ngày sau triệu chứng giảm nhẹ, tiếp theo xuất hiện các biểu hiện lâm sàng của thương hàn như sốt… Thường sốt cao dao động, thời gian sốt tương đối ngắn (Phó thương hàn A trung bình 3 tuần, Phó thương hàn B 2 tuần), triệu chứng nhiễm độc nhẹ hơn nhưng triệu chứng đường ruột lại rõ hơn (nhất là Phó thương hàn B). Đào ban mọc khá sớm, tương đối nhiều và to, màu sẫm hơn. Tổn thương ruột ít hơn và nông nên ít gặp xuất huyết hay thủng ruột. Tỷ lệ tử vong thấp hơn. Phó thương hàn A có nguy cơ tái phát cao hơn bệnh thương hàn.
– Bệnh phó thương hàn C có biểu hiện lâm sàng phức tạp, khởi phát cấp tính, thân nhiệt nhanh chóng tăng cao, nhiệt độ tuyến không có quy luật, thường kèm theo rét run. Biểu hiện chủ yếu là thể nhiễm trùng huyết, sau đó là thể thương hàn hoặc thể viêm dạ dày ruột. Thời gian sốt khoảng 1-3 tuần, bệnh dần cải thiện nhưng bệnh nhân nặng có thể vẫn sốt liên tục kéo dài. Thể nhiễm trùng huyết có nhiều biến chứng dai dẳng, hay gặp nhất là biến chứng phổi, áp-xe cục bộ xương khớp. Đôi khi có thể có biến chứng viêm màng não mủ, viêm não, viêm nội tâm mạc, viêm bể thận, viêm túi mật, áp-xe dưới da, áp-xe gan. Ít gặp xuất huyết hay thủng ruột.
Ths. BSCKII Nguyễn Hồng Hà– Viện YHLS bệnh nhiệt đới QG
Chưa có bình luận.