Phục hồi chức năng sau nhồi máu cơ tim của BYT
Sau nhồi máu cơ tim cần tuân thủ nguyên tắc phục hồi chức năng để đảm bảo an toàn.
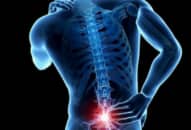
Nhồi máu cơ tim là hiện tượng hoại tử một phần cơ tim do thiếu máu cục bộ gây ra bởi tắc một hoặc nhiều nhánh của động mạch vành.
Nhồi máu cơ tim cấp là hiện tượng hoại tử bất kỳ một lượng cơ tim nào do nguyên nhân thiếu máu cục bộ. Đa số hoại tử này đều liên quan đến huyết khối mới sinh bít kín (hoặc gần hoàn toàn) lòng động mạch vành tương ứng. Khi bị nhồi máu cơ tim cấp, người bệnh có thể nhận biết qua các dấu hiệu đặc trưng như cơn đau thắt ngực điển hình với triệu chứng đau như bóp nghẹt phía sau xương ức hoặc vùng trước tim, lan lên vai trái và mặt trong tay trái cho đến tận ngón đeo nhẫn và ngón út.
Có đến 1/3 số bệnh nhân nhồi máu cơ tim cấp bị tử vong trong vòng 24 giờ kể từ khi bị đau ngực và rất nhiều bệnh nhân còn sống sót bị di chứng trầm trọng.
Phục hồi chức năng nhồi máu cơ tim là can thiệp đa phương diện nhằm tối ưu hóa các chức năng về thể chất, tâm lý và xã hội của bệnh nhân, thêm vào đó làm ổn định hoặc thậm chí đảo ngược qua trình xơ vữa động mạch giúp giảm tình trạng bệnh và giảm tỷ lệ tử vong.
Chẩn đoán nhồi máu cơ tim
Hỏi bệnh: các yếu tố nguy cơ, nghề nghiệp, tiền sử, tình trạng chức năng hiện tại, mục tiêu chức năng của bệnh nhân.
Khám lâm sàng
– Triệu chứng cơ năng
Cơn đau ngực là triệu chứng quan trọng nhất, người bệnh đột ngột đau ngực dữ dội, kéo dài, không giống những cơn nhẹ. Dùng thuốc giãn vành không hiệu quả.
– Triệu chứng toàn thân
Hội chứng sốc: người bệnh mặt nhợt nhạt, chân tay lạnh toát, nhịp thở nhanh nông, mạch nhanh nhẹ, huyết áp hạ nhanh cả hai số tối đa và tối thiểu.
Chỉ định xét nghiệm cận lâm sàng: điện tim, siêu âm tim. X-Quang phổi, chụp mạch vành, xét nghiệm hóa sinh (định lượng men tim, CK-MB, troponin I, điệngiải đồ), xét nghiệm huyết học (công thức máu, chức năng đông máu toàn bộ).
Chẩn đoán xác định nhồi máu cơ tim:
Đau ngực, biến đổi trên điện tâm đồ, tăng men tim, troponin dương tính.
Chẩn đoán phân biệt nhồi máu cơ tim:
Phình bóc tách động mạch chủ.
Chẩn đoán nguyên nhân nhồi máu cơ tim:
Mảng xơ vữa không ổn định, huyết khối.
Nguyên tắc điều trị, phục hồi chức năng nhồi máu cơ tim
– Bệnh nhân được luyện tập khi không có dấu hiệu tím tái, vã mồ hôi, tụt huyết áp, không có dấu hiệu suy tim, không có rối loạn nhịp tim trầm trọng không điều chỉnh được, không có dấu hiệu đau ngực nhiều và kéo dài.
Các phương pháp và kỹ thuật phục hồi chức năng nhồi máu cơ tim
Tuỳ theocác giai đoạn phục hồi chức năng bệnh nhân nhồi máu cơ tim
+ Giai đoạn 1: tại phòng săn sóc bệnh nhân động mạch vành và khoa phục hồi chức năng.
+ Giai đoạn 2: Tại trung tâm phục hồi chức năng tim mạch, tập theo nhóm.
+ Giai đoạn 3: Chăm sóc lâu dài, tự tập hoặc PHCN dựa vào cộng đồng.
Giai đoạn 1
– Tiêu chuẩn tập luyện an toàn: huyết áp lúc gắng sức không cao hơn 20mmHg so với lúc nghỉ, tần số tim lúc gắng sức không cao hơn 20 nhịp so với lúc nghỉ, lúc xuất viện BệNH NHÂN cần hoạt động thường ngày được khoảng 3-4 METs.
– Mức độ bài tập thiết kế dựa theo tiêu chuẩn MET (Metabolic Equivalent of Task): Là đơn vị được sử dụng để đánh giá lượng Oxy cơ thể tiêu thụ trong hoạt động thể lực. 1 MET là chi phí năng lượng (Oxy) cho cơ thể ở trạng thái nghỉ (ví dụ: ngồi yên lặng hoặc ngồi đọc sách). Hoạt động cần 3-6 METs được coi là hoạt động thể lực mức độ vừa. Hoạt động cần > 6 METs được coi là hoạt động thể lực nặng (mạnh)
– Các bài tập vận động:
1. Xoay tròn khớp cổ chân
2. Gấp duỗi ngón chân
3. Gấp duỗi cổ chân
4. Tập vận động cổ
5. Gồng cơ tứ đầu
6. Tập vận động khớp vai
7. Trượt gót
8. Tập duỗi gối
9. Gấp hông.
– Hoạt động <2METs: nghỉ ngơi tại giường, vệ sinh cá nhân, tập bài 1 – 4 (mỗi động tác 5 lần, 2 lần/ngày), tự ăn nếu ngồi dậy được.
– Hoạt động 2METs: tập bài từ 1 – 6 (mỗi động tác 5 lần, 2 lần/ngày), ngồi ghế 1 lần.
– Hoạt động 3 METs: tập bài 1 – 7 (mỗi động tác 5 lần, 2 lần/ngày), ngồi ghế tùy thích, đi bộ trong phòng, tắm ở ghế.
– Hoạt động 4 METs: tập bài 1 – 8 (mỗi động tác 5 lần, 2 lần/ngày), ngồi trong phòng, đi bộ ra ngoài phòng > 100 mét, tắm ở ghế.
– Hoạt động 5 METs: tập bài 1 – 9 (mỗi động tác 5 lần, 2 lần/ngày), đi bộ ra ngoài phòng từ 250 – 300 mét, tắm ở phòng tắm.
– Hoạt động >5 METs: tập bài 1 – 9 (mỗi động tác 5 lần, 2 lần/ngày), đi bộ lên một tầng lầu với người cùng nhóm, tắm ở phòng tắm.
– Ra khỏi gường bệnh: ngày thứ 4/6-7/10 với các bài tập trong tư thế đứng và ngồi; đi bộ trong khoa; leo cầu thang trước khi xuất viện thường giữa tuần thứ 2.
– Trắc nghiệm gắng sức trước ra viện: đạp xe đạp lực kế trong 6 phút, <5 METs với tần số tim thấp hơn mức an toàn. Lợi ích của trắc nghiệm là xem xét sự đáp ứng với gắng sức, có chỉ định bài tập phù hợp, phát hiện nhu cầu về thuốc hay can thiệp ngoại khoa.
Giai đoạn 2:
Bắt đầu từ 1-2 tuần sau xuất viện, kéo dài từ 1 – 4 tháng, tập theo nhóm, tối thiểu 3 lần/một tuần.
– Hướng dẫn tập luyện: chỉ địnhtheo từng bệnh nhân , khởi đầu đi bộ trên mặt phẳng, cường độ 50 – 70% gắng sức tối đa, nên duy trì khoảng 4 METs, nhịp tim không vượt quá 20 nhịp so với lúc nghỉ) hoặc ở mức 11 -12 theo chỉ số gắng sức được cảm nhận (Thang điểm Borg). Khoảng cách 3 – 5 km một ngày sau 4 – 6 tuần.
– Tập theo nhóm:
+ Khởi động 10 – 15 phút: bài tập kéo dãn, các bài tập vận động chung.
+ Vượt tải 20 phút: tập sức mạnh với lực kháng cao (trên 75% trọng lượng lớn nhất với 10 lần nhắc lại), lập lại từ 1-8 lần; tập sức bền với cường độ thấp, lực kháng thấp (40-50%), lập lại nhiều từ 12-25 lần.
+ Làm nguội 10 phút: tập giảm cường độ và sức căng.
Giai đoạn 3
– Cấu trúc lớp học: 3 lần/tuần trong 8 tuần; 2 lần/tuần trong 6 tuần; 4 lần/tuần trong 3 tuần.
– Đo huyết áp, nhịp tim trước và sau khi tập, xác định những bệnh nhân có nguy cơ thấp, cao.
– Bài tập kéo dãn khởi động 15 phút (giữ lại ít nhất 8 – 10 giây) và kéo dãn lúc làm nguội ( giữ lại 10 – 15 giây). Tập theo chu trình bao gồm đi bộ, chạy bộ, máy đi bộ trên thảm lăn (treadmill walking), xe đạp có đồng hồ và máy tập chèo. Cường độ tập từ 50 – 70% gắng sức tối đa. Theo dõi điện tâm đồ liên tục theotừng nguy cơ.
Các điều trị hỗ trợ khác
+ Điều trị thuốc: Oxy, giảm đau bằng Morphin sulphate, thuốc kháng đông, kháng kết tập tiểu cầu (Aspirine), thuốc chẹn Beta, thuốc giãn động mạch vành (Nitroglycerine), thuốc tiêu sợi huyết (rPtA).
+ Can thiệp động mạch vành qua da: khi có chỉ định.
+ Tư vấn: tình dục sau NMCT, điều chỉnh một số các yếu tố nguy cơ (bỏ thuốc lá, bia rượu, vận động thể lực, giảm béo phì…)
Theo dõi và tái khám phục hổi chức năng nhồi máu cơ tim
Cần được theo dõi và tái khám hàng tháng để điều chỉnh thuốc và chế độ tập luyện.
Yhocvn.net (Trích theo hướng dẫn Phục hồi chức năng nhồi máu cơ tim của Bộ Y tế)
Chưa có bình luận.