Thuốc Ofev, viên Nintedanib chữa bệnh xơ hóa phổi, bệnh xơ cứng bì toàn thể.
Thành phần hoạt chất: Viên nang mềm 100 mg: 1 viên nang chứa 100 mg nintedanib bazơ tự do tương ứng với 120,4 mg nintedanib esilate.
Viên nang mềm 150 mg: 1 viên nang chứa 150 mg nintedanib bazơ tự do tương ứng với 180,6 mg nintedanib esilate.
Thành phần tá dược: Lõi nang: Triglycerid chuỗi trung bình, chất béo cứng, soya lecithin (E322). Vỏ nang: Gelatine, glycerol 85 %, titan dioxid (E171), oxid sắt đỏ (E172), oxid sắt vàng (E172), mực đen (Opacode). Mực đen: Shellac glaze, oxid sắt đen (E172), propylen glycol (E1520).
Dạng bào chế: Viên nang mềm. Viên nang mềm 100mg: Viên nang gelatin mềm, hình thuôn, màu quả đào, đục, một mặt in mực đen biểu tượng công ty Boehringer Ingelheim, chứa hỗn dịch nhớt màu vàng sáng.
Quy cách đóng gói OFEV® 100mg: Hộp 6 vỉ x 10 viên nang mềm. OFEV® 150mg: Hộp 6 vỉ x 10 viên nang mềm.
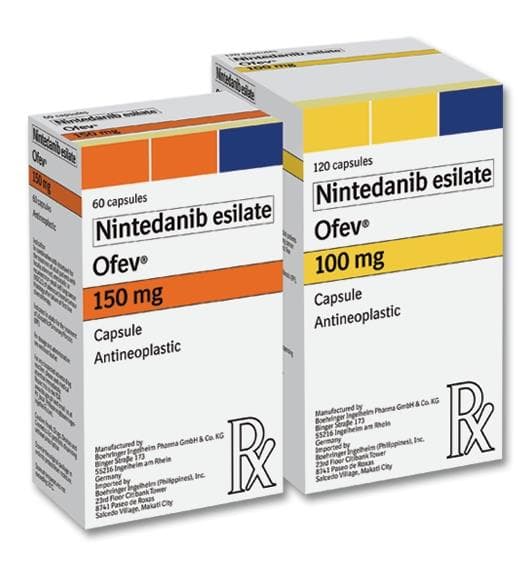
Viên nang mềm 150mg: Viên nang gelatin mềm, hình thuôn, màu nâu, đục, một mặt in mực đen biểu tượng công ty Boehringer Ingelheim và “150”, chứa hỗn dịch nhớt màu vàng sáng.
Chỉ định
OFEV® được chỉ định điều trị bệnh xơ hoá phổi tự phát (IPF) và làm giảm tiến triển bệnh.
Liều dùng
Cách dùng Viên nang OFEV® được dùng đường uống, nên dùng cùng với thức ăn, nuốt nguyên viên thuốc với nước và không nên nhai hay nghiền nát viên thuốc. Nếu quên một liều OFEV® thì nên tiếp tục dùng liều đề nghị vào thời điểm uống thuốc kế tiếp. Nếu quên uống một liều, không nên cho bệnh nhân uống liều bổ sung. Đối với điều trị IPF: Nên khởi đầu điều trị với OFEV® bởi các bác sỹ có kinh nghiệm trong chẩn đoán và điều trị IPF.
Liều dùng khuyến cáo của OFEV® là 150 mg hai lần mỗi ngày dùng cách nhau khoảng 12 giờ. Không nên vượt quá liều dùng tối đa hàng ngày là 300 mg. Chỉnh liều Đối với điều tri IPF: Ngoài việc điều trị triệu chứng thêm nếu cần, kiểm soát các tác dụng phụ của OFEV® có thể bao gồm việc giảm liều dùng và ngưng tạm thời cho đến khi phản ứng bất lợi cụ thể đã hồi phục đến mức độ cho phép tiếp tục điều trị. Điều trị với OFEV® có thể lại tiếp tục với liều bình thường (150 mg hai lần mỗi ngày) hoặc liều giảm (100 mg hai lần mỗi ngày). Nếu một bệnh nhân không dung nạp với liều 100 mg hai lần mỗi ngày, nên ngừng điều trị với OFEV®. Trong trường hợp ngừng điều trị do tăng men transaminase (AST hoặc ALT) > 3 lần ULN, khi men transaminase trở về giới hạn ban đầu, có thể bắt đầu điều trị lại với OFEV® với liều bình thường (150 mg hai lần mỗi ngày) hoặc với liều giảm (100 mg hai lần mỗi ngày), sau đó có thể tăng lên liều bình thường (150 mg hai lần mỗi ngày). (xem mục Cảnh báo và thận trọng khi dùng thuốc, Tác dụng không mong muốn của thuốc). Quần thể đặc biệt Trẻ em: Tính an toàn và hiệu quả của OFEV® ở bệnh nhi chưa được nghiên cứu trong các thử nghiệm lâm sàng. Bệnh nhân cao tuổi (> 65 tuổi): Không ghi nhận thấy có sự khác biệt tổng thể về tính an toàn và hiệu quả ở bệnh nhân cao tuổi so với bệnh nhân dưới 65 tuổi. Không cần điều chỉnh liều khởi đầu theo tuổi tác của bệnh nhân. Chủng tộc: Dựa trên phân tích dược động học quần thể (-PK), không cần chỉnh liều OFEV® trước khi dùng. Dữ liệu an toàn trên bệnh nhân da đen còn hạn chế”. Trọng lượng cơ thể: Dựa trên phân tích dược động học quần thể (-PK), không cần chỉnh liều OFEV® trước khi dùng. Suy thận: Dưới 1% liều đơn nintedanib được bài tiết qua thận. Không cần thiết chỉnh liều khởi đầu ở bệnh nhân suy thận nhẹ đến trung bình. Chưa nghiên cứu tính an toàn, hiệu quả, và dược động học của nintedanib ở những bệnh nhân suy thận nặng (độ thanh thải creatinin < 30 mL/phút). Suy gan: Nintedanib được thải trừ chủ yếu qua đường mật/ phân (> 90%). Nồng độ thuốc trong cơ thể tăng lên ở bệnh nhân suy gan (Child Pugh A, Child Pugh B). Chưa nghiên cứu tính an toàn, hiệu quả của nintedanib ở những bệnh nhân bị suy gan mức Child Pugh B và C. Không khuyến cáo dùng OFEV® để điều trị cho những bệnh nhân suy gan trung bình (Child Pugh B) và nặng (Child Pugh C). Đối với điều trị IPF: Ở bệnh nhân suy gan nhẹ (Child Pugh A), liều khuyến cáo của OFEV® là 100 mg hai lần mỗi ngày cách nhau khoảng 12 giờ. Ở bệnh nhân suy gan nhẹ (Child Pugh A), nên xem xét tạm ngừng hoặc dừng hẳn điều trị để kiểm soát tác dụng phụ.
Chống chỉ định
Chống chỉ định dùng OFEV® ở bệnh nhân đã biết mẫn cảm với nintedanib, lạc, đậu nành hoặc bất kỳ tá dược nào của thuốc. Chống chỉ định dùng OFEV® trong thai kỳ. Cảnh báo và thận trọng khi dùng thuốc Rối loạn tiêu hóa Đối với điều tri IPF: • Tiêu chảy: Trong các thử nghiệm INPULSIS, tiêu chảy là biến cố đường tiêu hóa được báo cáo thường xuyên nhất, tương ứng là 62,4% so với 18,4% ở những bệnh nhân điều trị với OFEV® so với giả dược. Ở hầu hết các bệnh nhân, biến cố này có mức độ từ nhẹ đến trung bình và xuất hiện trong 3 tháng đầu điều trị. Tiêu chảy dẫn đến phải giảm liều trên 10,7% bệnh nhân và ngừng sử dụng nintedanib ở 4,4% bệnh nhân. Cần phải điều trị tiêu chảy khi có các dấu hiện đầu tiên bằng cách bù nước đầy đủ và dùng thuốc chống tiêu chảy, ví dụ loperamid, và có thể phải ngừng điều trị. Có thể điều trị trở lại với OFEV® với liều giảm (100 mg hai lần mỗi ngày) hoặc với liều bình thường (150 mg hai lần mỗi ngày). Nên ngừng sử dụng OFEV® trong trường hợp tiêu chảy nặng, dai dẳng mặc dù đã điều trị triệu chứng. • Buồn nôn và nôn: Buồn nôn và nôn là những biến cố ngoại ý được báo cáo thường xuyên nhất. Ở hầu hết bệnh nhân bị nôn và buồn nôn với mức độ là nhẹ đến trung bình. Buồn nôn dẫn đến phải ngừng sử dụng nintedanib ở 2,0% bệnh nhân. Nôn dẫn đến phải ngừng sử dụng ở 0,8% bệnh nhân. Có thể phải giảm liều hoặc ngừng điều trị nếu các triệu chứng dai dẳng mặc dù đã áp dụng biện pháp điều trị hỗ trợ thích hợp (kể cả điều trị với thuốc chống nôn). Có thể tiếp tục điều trị với liều giảm (100 mg hai lần mỗi ngày) hoặc với liều dùng bình thường (150 mg hai lần mỗi ngày). Nên ngừng sử dụng OFEV® trong những trường hợp các triệu chứng nặng, dai dẳng.
Tiêu chảy và nôn có thể dẫn đến mất nước và / hoặc mất cân bằng điện giải.
Chức năng gan Tính an toàn và hiệu quả của OFEV® chưa được nghiên cứu ở những bệnh nhân bị suy gan trung bình (Child Pugh B) hoặc nặng (Child Pugh C). Do đó, không khuyến cáo trị liệu OFEV® ở những bệnh nhân này (xem mục Đặc tính dược động học). Đối với điều trị IPF: Do nồng độ thuốc trong cơ thể tăng lên ở bệnh nhân suy gan nhẹ, nguy cơ xảy ra tác dụng phụ có thể tăng lên (Child Pugh A). Bệnh nhân suy gan nhẹ (Child Pugh A) nên được điều trị giảm liều OFEV®, xem mục Liều lượng, cách dùng và Đặc tính dược động học) Đã ghi nhận được các trường hợp tổn thương gan do thuốc khi điều trị với nintedanib. Sử dụng nintedanib đi kèm với việc tăng các men gan (ALT, AST, ALKP, gamma-glutamyl- transferase (GGT)) và bilirubin. Tăng men transaminase là thuận nghịch khi giảm liều hoặc tạm ngừng điều trị. Nên xét nghiệm men transaminase gan và nồng độ bilirubin trước khi khởi đầu điều trị với OFEV®, và sau đó kiểm tra định kỳ (ví dụ tại mỗi lần thăm khám bệnh nhân) hoặc khi được chỉ định lâm sàng. Bệnh nhân có cân nặng thấp (< 65 kg), bệnh nhân nữ, châu Á có nguy cơ tăng men gan cao hơn. Nồng độ nintedanib tăng tuyến tính với tuổi bệnh nhân có thể dẫn đến nguy cơ tăng men gan cao hơn (xem mục Đặc tính dược động học). Khuyến cáo giám sát chặt chẽ ở những bệnh nhân có các yếu tố nguy cơ này. Nếu men transaminase (AST hoặc ALT) tăng > 3 lần giới hạn bình thường trên (ULN), khuyến cáo giảm liều hoặc ngừng điều trị với OFEV® và nên theo dõi chặt chẽ bệnh nhân. Khi các men transaminase trở về giá trị ban đầu, có thể tăng trở lại liều bình thường (150 mg hai lần mỗi ngày) hoặc bắt đầu điều trị lại với OFEV® với liều giảm (100 mg hai lần mỗi ngày) và sau đó có thể tăng lên liều bình thường. Nếu kiểm tra thấy sự tăng men gan có kèm thêm các triệu chứng lâm sàng hoặc các dấu hiệu tổn thương gan, như vàng da, phải chấm dứt vĩnh viễn điều trị với OFEV®. Cần xem xét các nguyên nhân khác dẫn tới tăng men gan. Xuất huyết Đối với điều trị IPF: Ức chế VEGFR có thể kèm theo tăng nguy cơ chảy máu. Trong thử nghiệm INPULSIS với OFEV®, tần suất các bệnh nhân gặp biến cố xuất huyết hơi cao hơn ở nhóm dùng OFEV® (10,3%) so với nhóm dùng giả dược (7,8%). Chảy máu cam không nghiêm trọng là biến cố xuất huyết thường xảy ra nhất. Các biến cố xuất huyết nghiêm trọng xảy ra với tần suất thấp và tương tự nhau ở hai nhóm (nhóm giả dược: 1,4%; nhóm dùng OFEV®: 1,3%). Những bệnh nhân đã được biết là có nguy cơ xuất huyết bao gồm bệnh nhân có khuynh hướng dễ chảy máu do di truyền hoặc bệnh nhân đang dùng liều đầy đủ thuốc điều trị chống đông máu không được lựa chọn vào các nghiên cứu INPULSIS. Do đó, chỉ nên dùng OFEV® cho những bệnh nhân này khi lợi ích tiên lượng vượt trội nguy cơ tiềm tàng. Trong giai đoạn sau lưu hành, đã quan sát thấy những biến cố xuất huyết nghiêm trọng và không nghiêm trọng, một số trong đó dẫn đến tử vong. Các biến cố thuyên tắc huyết khối động mạch Thận trọng khi điều trị trên những bệnh nhân có nguy cơ cao hơn về tim mạch bao gồm bệnh mạch vành đã biết. Nên xem xét đến việc ngừng thuốc trên bệnh nhân xuất hiện các triệu chứng hoặc dấu hiệu thiếu máu cơ tim cục bộ cấp. Đối với điều trị IPF: Bệnh nhân có tiền sử gần đây bị nhồi máu cơ tim hoặc đột quỵ được loại trừ khỏi các thử nghiệm INPULSIS. Các biến cố thuyên tắc huyết khối động mạch được báo cáo không thường xuyên: trên 0,7% bệnh nhân ở nhóm dùng giả dược và 2,5% ở bệnh nhân ở nhóm điều trị bằng nintedanib. Trong khi các biến cố ngoại ý phản ánh bệnh thiếu máu trên tim là như nhau giữa nhóm dùng nintedanib và nhóm dùng giả dược thì tỷ lệ bệnh nhân bị nhồi máu cơ tim ở nhóm dùng nintedanib cao hơn (1,6%) so với nhóm dùng giả dược (0,5%). Thuyên tắc huyết khối tĩnh mạch Đối với điều trị IPF: Trong các thử nghiệm INPULSIS, không quan sát thấy sự gia tăng nguy cơ thuyên tắc huyết khối tĩnh mạch trên các bệnh nhân được điều trị bằng nintedanib. Dựa trên cơ chế tác dụng của nintedanib, bệnh nhân có thể’ bị tăng nguy cơ gặp các biến cố thuyên tắc huyết khối. Thủng đường tiêu hóa Dựa trên cơ chế tác dụng của nintedanib, bệnh nhân có thể’ bị tăng nguy cơ thủng đường tiêu hóa.
Đối với điều tri ỈPF: Trong các thử nghiệm INPULSIS, không quan sát thấy sự gia tăng nguy cơ thủng đường tiêu hoá trên các bệnh nhân được điều trị bằng nintedanib. Các trường hợp thủng đường tiêu hóa đã được báo cáo trong giai đoạn sau lưu hành. Cần đặc biệt thận trọng khi điều trị bệnh nhân có phẫu thuật bụng trước đây hoặc có tiền sử gần đây bị thủng tạng rỗng, tiền sử trước đây loét đường tiêu hóa, bệnh túi thừa hoặc dùng đồng thời với thuốc corticosteroid hoặc thuốc NSAIDs. Do đó, chỉ nên bắt đầu dùng OFEV® ít nhất 4 tuần sau cuộc phẫu thuật lớn, bao gồm phẫu thuật bụng. Nên ngừng trị liệu OFEV® vĩnh viễn ở những bệnh nhân bị thủng đường tiêu hóa. Cản trở việc lành vết thương Dựa trên cơ chế tác dụng của thuốc, nintedanib có thể làm giảm quá trình lành vết thương. Tần suất chậm lành vết thương được ghi nhận không tăng trong các thử nghiệm lâm sàng. Không có nghiên cứu nào đã được thực hiện để khảo sát ảnh hưởng của nintedanib trên việc lành vết thương. Do đó, điều trị với OFEV® chỉ nên được bắt đầu hoặc – trong trường hợp ngừng do phẫu thuật- dùng lại dựa trên đánh giá lâm sàng về việc lành vết thương thoả đáng. Lecithin đậu nành Viên nang mềm OFEV® có chứa lecithin đậu nành. Khả năng sinh sản, thai kỳ và cho con bú Khả năng sinh sản Đối với điều tri ỈPF: Dựa trên các nghiên cứu tiền lâm sàng, không có bằng chứng về giảm khả năng sinh sản ở con đực. Từ các nghiên cứu độc tính bán cấp và kéo dài, không có bằng chứng cho thấy khả năng sinh sản ở chuột cống cái bị suy giảm ở nồng độ toàn thân tương ứng với liều khuyến cáo tối đa ở người (MRHD) là 150 mg hai lần mỗi ngày. Tránh thai Phụ nữ có khả năng mang thai đang điều trị với OFEV® nên được tư vấn để sử dụng biện pháp tránh thai phù hợp trong và ít nhất 3 tháng sau khi dùng liều OFEV® cuối cùng. Nên khuyên phụ nữ có khả năng mang thai tránh có thai trong khi đang điều trị với OFEV®. Thai kỳ Không có thông tin về việc sử dụng OFEV® ở phụ nữ có thai, nhưng các nghiên cứu tiền lâm sàng trên động vật đã cho thấy độc tính của thuốc trên khả năng sinh sản (xem mục Độc tính). Do nintedanib cũng có thể gây hại lên thai ở người, không được dùng thuốc này trong khi mang thai và phải xét nghiệm thử thai ít nhất là trước khi điều trị với OFEV®. Bệnh nhân nữ cần được tư vấn để thông báo cho bác sĩ hoặc dược sĩ của họ nếu có thai trong khi điều trị với OFEV®. Nếu bệnh nhân có thai trong trong khi dùng OFEV®, bệnh nhân cần được thông báo về những mối nguy hiểm tiềm ẩn đối với thai nhi. Nên xem xét việc ngừng điều trị. Cho con bú Không có thông tin về sự bài tiết nintedanib và các chất chuyển hóa vào trong sữa người mẹ. Các nghiên cứu tiền lâm sàng cho thấy một lượng nhỏ nintedanib và các chất chuyển hóa của nó (< 0,5 % liều dùng) được bài tiết trong sữa của chuột mẹ. Không thể loại trừ nguy cơ cho trẻ sơ sinh/ trẻ nhỏ. Vì vậy, nên ngừng cho con bú trong khi điều trị với OFEV®. Ảnh hưởng của thuốc lên khả năng lái xe, vân hành máy móc Chưa thực hiện nghiên cứu về tác động của thuốc lên khả năng lái xe và vận hành máy móc. Nên khuyên bệnh nhân phải thận trọng khi lái xe hoặc sử dụng máy móc trong khi điều trị với OFEV®. Tương tác của thuốc P-glycoprotein (P-gp) Nintedanib là một chất nền của P-gp. Trong một nghiên cứu chuyên về tương tác thuốc – thuốc, việc sử dụng đồng thời với chất ức chế mạnh P-gp là ketoconazol đã làm tăng nồng độ nintedanib đến 1,61 lần dựa trên AUC và 1,83 lần dựa trên Cmax. Trong một nghiên cứu tương tác thuốc – thuốc với chất cảm ứng mạnh P-gp là rifampicin, nồng độ nintedanib đã giảm xuống còn 50,3% dựa trên AUC và 60,3% dựa trên Cmax khi dùng đồng thời với rifampicin so với khi dùng một mình nintedanib. Nếu dùng chung với OFEV®, các chất ức chế mạnh P-gp (như ketoconazol hoặc erythromycin) có thể làm tăng nồng độ nintedanib. Trong trường hợp này, cần theo dõi bệnh nhân chặt chẽ về khả năng dung nạp nintedanib. Có thể yêu cầu tạm ngừng, giảm liều hoặc ngừng hẳn trị liệu OFEV® để kiểm soát các tác dụng phụ. Các chất cảm ứng mạnh P-gp (như rifampicin, carbamazepin, phenytoin, và thảo dược St. John) có thể làm giảm nồng độ nintedanib. Nên xem xét tới việc thay thế các thuốc này bằng các thuốc không gây cảm ứng P-gp hoặc gây cảm ứng ở mức tối thiểu khi dùng đồng thời với OFEV®. Thức ăn Khuyến cáo dùng OFEV® cùng với thức ăn (xem mục Đặc tính dược động học). Các men Cytochrome (CYP) Chỉ có một lượng nhỏ nintedanib được chuyển hóa sinh học qua con đường CYP. Nintedanib và các chất chuyển hóa của nó là BIBF 1202 gốc acid tự do và dạng phức hợp glucoronide của nó là BIBF 1202 -glucuronide đều không ức chế hoặc gây cảm ứng các men CYP trong các nghiên cứu tiền lâm sàng (xem mục Đặc tính dược động học). Do đó, khả năng tương tác thuốc – thuốc của nintedanib dựa trên sự chuyển hóa qua CYP được coi là thấp. Sử dung đồng thời với các thuốc khác Khả năng nintedanib tương tác với các thuốc tránh thai chứa nội tiết tố chưa được nghiên cứu. Tương kỵ cùa thuốc Không áp dung. Tác dung không mong muốn cùa thuốc Tóm tắt hồ sơ về tính an toàn. Để quản lý các phản ứng bất lợi chọn lọc, cũng xin vui lòng xem muc Cảnh báo và thận trọng khi dùng thuốc. Đối với điều tri ỈPF: Nintedanib đã được nghiên cứu trong các thử nghiệm lâm sàng với 1529 bệnh nhân bị xơ hoá phổi tự phát (IPF). Dữ liệu về tính an toàn được cung cấp sau đây là dựa trên hai nghiên cứu giai đoạn 3, với thiết kế ngẫu nhiên, mù đôi, có kiểm chứng bằng giả dược trên 1061 bệnh nhân, so sánh giữa nhóm điều trị với nintedanib 150mg hai lần mỗi ngày với nhóm dùng giả dược trong 52 tuần (INPULSIS-1 và INPULSIS-2). Các biến cố bất lợi được báo cáo thường xuyên nhất liên quan đến việc dùng nintedanib bao gồm tiêu chảy, buồn nôn, nôn, đau bung, giảm ngon miệng, giảm cân và tăng men gan.
Mô tả các tác dung không mong muốn chọn lọc: Tiêu chảy Tiêu chảy đã được báo cáo ở 62,4% bệnh nhân điều trị với nintedanib. Biến cố được báo cáo là mức độ nặng ở 3,3% bệnh nhân điều trị với nintedanib. Hơn 2/3 số bệnh nhân gặp tiêu chảy báo cáo tác dung phu này bắt đầu trong ba tháng đầu điều trị. Tiêu chảy dẫn đến dừng điều trị vĩnh viễn xảy ra ở 4,4% bệnh nhân; các biến cố khác có thể kiểm soát bởi các liệu pháp chống tiêu chảy, giảm liều hoặc tạm dừng điều trị (xem muc Cảnh báo và thận trọng khi dùng thuốc). Tăng men gan Tăng men gan (xem muc Cảnh báo và thận trọng khi dùng thuốc) được báo cáo ở 13.6 % bệnh nhân điều trị với nintedan- ib. Tăng men gan có thể hồi phuc được và không liên quan đến bệnh gan có biểu hiện lâm sàng.Thông tin khác về các nhóm bệnh nhân đặc biệt, các biện pháp được khuyến cáo và điều chỉnh liều trong trường hợp tiêu chảy và tăng men gan, xin xem lần lượt trong muc Cảnh báo và thận trọng khi dùng thuốc và muc Liều dùng, cách dùng. Thông báo ngay cho bác sỹ hoặc dược sỹ những phản ứng có hại gặp phải khi sử dụng thuốc.
Quá liều và cách xử trí
Không có thuốc giải độc hoặc điều trị đặc hiệu khi bị quá liều OFEV®. Liều đơn cao nhất của nintedanib được dùng trong các nghiên cứu giai đoạn 1 là 450 mg mỗi ngày một lần. Ngoài ra, có 2 bệnh nhân đã dùng thuốc quá liều đến mức tối đa 600 mg hai lần mỗi ngày cho đến 8 ngày. Biến cố bất lợi quan sát được đều phù hợp với hồ sơ về tính an toàn đã được biết đến của nintedanib, nghĩa là tăng các men gan và các triệu chứng tiêu hóa. Cả hai bệnh nhân đều hồi phục khỏi những phản ứng bất lợi này. Trong trường hợp quá liều, nên tạm ngừng điều trị và bắt đầu dùng các biện pháp hỗ trợ chung phù hợp. Đối với điều tri ỈPF: Trong các thử nghiệm INPULSIS, một bệnh nhân đã vô tình dùng liều 600mg trong tổng cộng 21 ngày. Một biến cố bất lợi không nghiêm trọng (viêm mũi họng) đã xảy ra và được giải quyết trong thời gian dùng sai liều, không thấy xuất hiện biến cố nào trong số các biến cố đã được báo cáo. Đặc tính dược lý học: Đặc tính dược lực học: Nhóm thuốc điều trị: chất chống ung thư – Chất ức chế Tyrosine kinase. Mã ATC: L01XE31. Cơ chế tác dụng: Đối với điều tri ỈPF: Nintedanib là một chất ức chế tyrosine kinase phân tử nhỏ bao gồm ức chế thụ thể yếu tố tăng trưởng có nguồn gốc từ tiểu cầu (PDGFR) a và ß, các thụ thể yếu tố tăng trưởng nguyên bào sợi (FGFR) 1-3 và các thụ thể yếu tố tăng trưởng nội mô mạch máu (VEGFR 1-3). Nintedanib gắn kết cạnh tranh vào ổ gắn kết adenosine triphosphate (ATP) của các thụ thể này và ngăn chặn việc truyền các tín hiệu nội bào, đây là quá trình quyết định đến sự phát triển, di trú và biến đổi của nguyên bào sợi đại diện cho cơ chế chủ yếu trong bệnh học xơ hoá phổi tự phát (IPF). Ngoài ra, nintedanib cũng ức chế Flt-3 kinase, Lck kinase, Lyn kinase và Src kinase. Tác dụng dược lực học Đối với điều tri ỈPF: Việc hoạt hoá dòng thác tín hiệu của FGFR và PDGFR là yếu tố quyết định tham gia vào sự phát triển và di cư của các nguyên bào sợi phổi/ nguyên bào sợi cơ, các tế bào phân biệt trong bệnh lý xơ hóa phổi tự phát. Hiện nay, các ảnh hưởng có thể có của việc ức chế VEGFR trên bệnh lý xơ hoá phổi tự phátFEưa được làm sáng tỏ Ooàn toàn.ở cấpđộphâotử, nintedanib được cho là ức chế dòng thác tín hiệu mà quh đólctrung gian cho sựpháttriển và di trú các nguy^ Mo sợi phổi bằng cách gắn vào ổ gắn kết adenosine triphosphate (ATP) của thụ thể kinase nội bào, do đó can thiệp vào sự hoạt hoá chéo thông qua quá trình phosphoryl hoá tự động của các thụ thể đồng nhị phân. Trên in vitro, các thụ thể mục tiêu bị ức chế bởi nintedanib ở nồng độ thấp mức nano. Ngoài ra, các hoạt tính chống viêm của nintedanib được cho là hạn chế sự thúc đẩy quá trình xơ hoá bằng cách giảm các chất trung gian tạo xơ như IL-1 ß và IL-6. Hiện chưa rõ vai trò của hoạt tính chống tạo mạch của nintedanib trong cơ chế hoạt động của nó trong các bệnh xơ phổi. Trong các nghiên cứu in vivo, nintedanib cho thấy có tác dụng chống xơ và chống viêm mạnh. Đặc tính dược đông học Dược động học (PK) của nintedanib có thể được xem là tuyến tính theo thời gian (tức là dữ liệu dùng liều đơn có thể được ngoại suy cho dữ liệu dùng liều nhiều lần). Sự tích lũy thuốc khi dùng nhiều liều là 1,04 lần đối với Cmax và 1,38 lần đối với AUC-r. Nồng độ đáy của nintedanib vẫn ổn định trong hơn một năm. Hấp thu Nintedanib đạt nồng độ tối đa trong huyết tương khoảng 2 – 4 giờ sau khi uống viên nang gelatin mềm trong điều kiện ăn no (từ 0,5-8 giờ). Sinh khả dụng tuyệt đối của một liều 100 mg là 4,69% (KTC 90%: 3,615-6,078) ở người tình nguyện khỏe mạnh. Hấp thu và sinh khả dụng của thuốc bị giảm bởi tác động của chất vận chuyển và sự chuyển hóa bước đầu. Tính tỷ lệ theo liều dùng được chứng minh qua nồng độ nintedanib gia tăng (phạm vi liều từ 50 – 450 mg một lần mỗi ngày và 150 – 300 mg hai lần mỗi ngày). Nồng độ trong huyết tương đạt được trạng thái ổn định chậm nhất là trong vòng một tuần dùng thuốc. Sau khi ăn, nồng độ nintedanib tăng khoảng 20% so với dùng thuốc trong điều kiện đói (KTC: 95,3-152,5%) và sự hấp thu bị chậm lại (trung vị tmax khi đói: 2 giờ; no: 3,98 giờ). Phân bố Nintedanib tuân theo động lực học phân bố ít nhất hai giai đoạn. Sau khi truyền tĩnh mạch, đã ghi nhận có một thể tích lớn thuốc được phân bố (Vss: 1050 L, 45,0% gCV). Tỷ lệ gắn kết protein trong huyết tương người trên in vitro của nintedanib cao, với tỷ lệ gắn kết là 97,8%.
Albumin huyết thanh được coi là protein gắn kết chủ yếu. Nintedanib được phân bố ưu tiên trong huyết tương với tỷ lệ trong máu/huyết tương là 0,869. Chuyển hóa Phản ứng chuyển hóa phổ biến đối với nintedanib là phản ứng thủy phân bởi các enzym esterase tạo nên BIBF 1202 gốc acid tự do. BIBF 1202 sau đó được gắn kết với glucuronide bởi các enzym UGT, cụ thể là UGT 1A1, UGT 1A7, UGT 1A8, và UGT 1A10 để trở thành BIBF 1202 glucuronide. Chỉ có một lượng nhỏ nintedanib được biến đổi sinh học qua con đường chuyển hóa CYP với CYP 3A4 là enzyme tham gia chủ yếu. Trong nghiên cứu ADME ở người, không thể phát hiện được chất chuyển hóa chính phụ thuộc vào CYP trong huyết tương. Trên in vitro, sự chuyển hóa phụ thuộc vào CYP chiếm khoảng 5% so với khoảng 25% qua phản ứng thủy phân liên kết ester. Thải trừ Độ thanh thải toàn bộ khỏi huyết tương sau khi truyền tĩnh mạch là cao (CL: 1390 mL/ phút, 28,8% gCV). Khoảng 0,05% liều thuốc (31,5% gCV) được đào thải trong nước tiểu ở dạng không thay đổi của hoạt chất trong vòng 48 giờ sau khi uống và khoảng 1,4% liều dùng (24,2% gCV) sau khi truyền tĩnh mạch; độ thanh thải ở thận là 20 mL/ phút (32,6% gCV). Sau khi uống nintedanib gắn [14C], các chất có hoạt tính phóng xạ được thải trừ chủ yếu qua phân/ bài tiết mật (93,4% liều, 2,61% gCV). Sự bài tiết qua thận góp phần nhỏ vào độ thanh thải toàn bộ (0,649% liều, 26,3% gCV). Sự phục hồi toàn bộ được xem là hoàn toàn (trên 90%) trong vòng 4 ngày sau khi dùng thuốc. Thời gian bán thải cuối của nintedanib là khoảng 10-15 giờ (khoảng 50% gCV). Quan hệ nồng độ – đáp ứng Đối với điều tri ỈPF: Các phân tích nồng độ – đáp ứng cho thấy mối quan hệ tương tự như hiệu quả tối đa giữa nồng độ trong khoảng sử dụng ở giai đoạn II và III và tỷ lệ FVC bị xấu đi hàng năm với EC50 khoảng 3-5 ng/mL (sai số chuẩn tương đối: 54-67%). Về mặt an toàn, có vẻ như có mối liên hệ yếu giữa nồng độ nintedanib trong huyết tương và sự tăng ALT và/ hoặc AST. Liều dùng thực tế có thể là yếu tố dự báo tốt hơn nguy cơ xuất hiện tiêu chảy ở bất kỳ mức độ nào, ngay cả khi không loại trừ yếu tố xác định nguy cơ là nồng độ thuốc trong huyết tương (xem phần Cảnh báo và thân trọng khi dùng thuốc). Các yếu tố nội tại và ngoại sinh; quần thể đặc biệt Các đặc tính PK của nintedanib là như nhau ở người tình nguyện khỏe mạnh, bệnh nhân xơ hoá phổi tự phát và bệnh nhân ung thư. Dựa trên các kết quả của phân tích dược động học quần thể (PopPK) và các nghiên cứu mô tả, nồng độ nintedanib không bị ảnh hưởng bởi giới tính (trọng lượng cơ thể đã hiệu chỉnh), suy thận nhẹ và trung bình (được đánh giá qua độ thanh thải creatinin), di căn gan, thang điểm trạng thái theo ECOG, mức độ uống rượu, hoặc kiểu gen P-gp. Phân tích dược động học quần thể cho thấy có những tác động vừa phải lên nồng độ nintedanib tùy thuộc vào độ tuổi, cân nặng và chủng tộc. Dựa trên tính biến thiên cao ở các cá thể về nồng độ quan sát được trong thử nghiệm lâm sàng LUME-Lung 1, những tác động này không được xem là có ý nghĩa lâm sàng (xem mục Cảnh báo và thân trọng khi dùng thuốc). Tuổi Nồng độ nintedanib tăng tuyến tính theo tuổi tác. AUCT,ss giảm 16% ở một bệnh nhân 45 tuổi (giá trị phân vị thứ 5) và tăng 13% ở một bệnh nhân 76 tuổi ( giá trị phân vị thứ 95) so với một bệnh nhân có trung vị tuổi là 62. Độ tuổi được đưa vào các phân tích là 29 đến 85 tuổi; khoảng 5% dân số lớn hơn 75 tuổi. Chưa thực hiện nghiên cứu ở dân số trẻ em. Trọng lượng cơ thể Một mối tương quan nghịch giữa trọng lượng cơ thể và nồng độ nintedanib đã được ghi nhận. AUCTss tăng 25% ở một bệnh nhân nặng 50 kg (giá trị phân vị thứ 5) và giảm 19% ở một bệnh nhân nặng 100 kg (giá trị phân vị thứ 95) so với một bệnh nhân có trọng lượng trung vị 71,5 kg. Chủng tộc Giá trị trung bình quần thể của nồng độ nintedanib ở những bệnh nhân Trung Quốc, Đài Loan, và Ấn Độ thì cao hơn 33-50% và ở những bệnh nhân Nhật Bản thì cao hơn 16% trong khi giá trị này ở người Hàn Quốc thì thấp hơn 16-22% so với người da trắng (trọng lượng cơ thể đã hiệu chỉnh). Dữ liệu trên người da đen tuy rất hạn chế nhưng vẫn trong khoảng giá trị giống như ở người da trắng. Suy gan Trong một nghiên cứu Pha I đơn liều riêng biệt và so sánh với các bệnh nhân khỏe mạnh, Nồng độ nintedanib dựa trên Cmax và AUC ở người tình nguyện suy gan nhẹ cao hơn 2,2 lần. (Child Pugh A; 90% CI lần lượt 1,3 – 3,7 đối với Cmax và 1,2 – 3,8 đối với AUC). Ở người tình nguyện suy gan trung bình (Child Pugh B), nồng độ dựa trên Cmax cao hơn 7,6 lần (90% CI 4,4 – 13,2) và nồng độ dựa trên AUC cao hơn 8,7 lần (90% CI 5,7 – 13,1) so với người tình nguyện khỏe mạnh. Không nghiên cứu trên bệnh nhân suy gan nặng.
Sử dung đồng thời với pirfenidone Đối với điều tri IPF: Nghiên cứu việc sử dụng đồng thời nintedanib với pirfenidone đã được tiến hành trong một nghiên cứu thiết kế nhóm song song trên bệnh nhân Nhật Bản bị xơ hoá phổi tự phát. 24 bệnh nhân đã được điều trị bằng nintedanib 150mg hai lần mỗi ngày trong 28 ngày. Trong đó, 13 bệnh nhân được điều trị thêm với nintedanib trong khi đang dùng lâu dài pirfenidone liều chuẩn, 11 bệnh nhân dùng đơn trị liệu nintedanib. Nồng độ nintedanib có xu hướng thấp hơn khi điều trị đồng thời với perfeni- done so với chỉ dùng nintedanib. Nintedanib không có ảnh hưởng tới dược động học của pirfenidone. Do khoảng thời gian dùng thuốc đồng thời ngắn và số bệnh nhân ít, không thể rút ra kết luận về tính an toàn và hiệu quả của việc phối hợp này. Khả năng tương tác thuốc – thuốc Chuyển hóa Tương tác thuốc-thuốc giữa nintedan- ib và các chất nền của CYP, các chất ức chế CYP, hoặc chất gây cảm ứng CYP được cho là sẽ không xảy ra, vì nintedanib, BIBF 1202, và BIBF 1202 glucuronide không ức chế hoặc kích thích các enzym CYP trong các thử nghiệm tiền lâm sàng và nintedanib cũng không được chuyển hóa bởi các enzym CYP ở một mức độ đáng kể. Vận chuyển Nintedanib là một chất nền của P-gp. Về khả năng tương tác của nintedanib với chất vận chuyển này, xem mục Tương tác của thuốc. Nintedanib được chứng minh không phải là một chất nền hoặc chất ức chế OATP-1B1, OATP -1B3, OATP-2B1, OCT-2 hoặc MRP-2 trên in vitro. Nintedanib cũng không phải là một chất nền của BCRP. Chỉ ghi nhận được khả năng ức chế kém OCT-1, BCRP, và P-gp trên in vitro mà điều này được xem là ít có ý nghĩa lâm sàng. Ghi nhận này cũng áp dụng tương tự cho nintedanib với vai trò là một cơ chất của OCT-1. Thử nghiệm lâm sàng Đối với điều tri ỈPF: Hiệu quả lâm sàng của nintedanib đã được nghiên cứu trên những bệnh nhân IPF trong 2 nghiên cứu có thiết kế giống nhau, mù đôi, ngẫu nhiên, có kiểm chứng bằng giả dược, giai đoạn 3 (INPULSIS-1 and INPULSIS-2). Các bệnh nhân được chia ngẫu nhiên theo tỷ lệ 3:2 vào nhóm điều trị với OFEV® 150mg hoặc dùng giả dược hai lần mỗi ngày trong 52 tuần. Tiêu chí đánh giá cuối cùng chính là tỷ lệ xấu đi của dung tích sống gắng sức (FVC) hàng năm. Tiêu chí đánh giá cuối cùng thứ yếu là sự thay đổi về tổng điểm đánh giá theo bộ câu hỏi về hô hấp của Saint George (SGRQ) trong 52 tuần từ thời điểm ban đầu tới thời điểm có cơn bùng phát cấp tính IPF đầu tiên. Tỷ lệ xấu đi của FVC hàng năm Tỷ lệ xấu đi của FVC hàng năm (tính bằng mL) giảm rõ rệt trên bệnh nhân dùng nintedanib so với bệnh nhân dùng giả dược. Hiệu quả điều trị trong các thử nghiệm là đồng nhất.
Hiệu quả bền vững của nintedanib trong giảm tỷ lệ xấu đi của dung tích sống gắng sức (FVC) hàng năm đã được khẳng định trong tất cả các phân tích được định trước về tính nhạy. Ngoài ra, các hiệu quả tương tự cũng đã được ghi nhận trên các tiêu chí đánh giá khác về chức năng phổi, như thay đổi trên FVC tại tuần 52 so với thời điểm ban đầu và các phân tích trên bệnh nhân có đáp ứng FVC cũng cho thấy bằng chứng về hiệu quả của nintedanib &
Phân tích về sự đáp ứng FVC Trong cả 2 thử nghiệm INPULSIS, tỷ lệ bệnh nhân đáp ứng FVC, được xác định là những bệnh nhân có tỷ lệ % FVC xấu đi tuyệt đối được dự đoán là không lớn hơn 5% (ngưỡng biểu hiện cho việc tăng nguy cơ tử vong trong bệnh IPF), cao hơn rõ rệt ở nhóm dùng nintedanib so với nhóm dùng giả dược. Quan sát thấy kết quả tương tự trong các phân tích sử dụng ngưỡng cũ là 10%.
Thời gian tiến triển bệnh (% FVC xấu đi tuyệt đối dự kiến > 10% hoặc tử vong) Trong cả 2 thử nghiệm INPUL- SIS, nguy cơ tiến triển bệnh giảm có ý nghĩa thống kê ở nhóm bệnh nhân điều trị bằng nintedanib so với dùng giả dược. Trong các phân tích gộp, tỷ số nguy cơ HR là 0,60. Chỉ số này cho thấy nguy cơ tiến triển bệnh ở bệnh nhân điều trị bằng nintedanib giảm 40% so với dùng giả dược
Bằng chứng hỗ trợ từ kết quả thử nghiệm (1199.30) giai đoan 2 dùng OFEV® 150 mg hai lần mỗi ngày. Một thử nghiệm dò liều được thiết kế’ ngẫu nhiên, mù đôi, có kiểm chứng với giả dược giai đoạn 2 với nhóm dùng nintedanib 150mg hai lần mỗi ngày đã cung cấp thêm bằng chứng về tính hiệu quả. Tiêu chí đánh giá cuối cùng chính yếu là tỷ lệ xấu đi của FVC qua 52 tuần ở nhóm dùng nintedanib thấp hơn (-0,060 L/năm, N=84) so với nhóm dùng giả dược (-0.190 L/năm, N=83). Sự khác biệt ước tính giữa các nhóm điều trị là 0,131 L/năm (KTC 95% 0,027; 0,235). Sự khác biệt giữa các nhóm điều trị có ý nghĩa thống kê không đáng kể (p= 0,0136). Sự thay đổi trung bình ước tính so với thời điểm ban đầu về tổng điểm SGRQ tại tuần 52 là 5,46 với nhóm dùng giả dược, chứng tỏ sự xấu đi về chất lượng cuộc sống liên quan đến sức khoẻ và với nhóm dùng nintedanib là -0,66, chứng tỏ chất lượng cuộc sống liên quan đến sức khoẻ ổn định. Sự khác biệt trung bình ước tính của nintedanib so với giả dược là -6,12 (KTC 95%: -10,57; -1,67; p=0,0071). Số lượng bệnh nhân IPF có cơn bùng phát cấp tính qua 52 tuần ở nhóm dùng nintedanib thấp hơn (2,3%, N=86) so với nhóm dùng giả dược (13,8%, N=87). Tỷ số nguy cơ ước tính của nhóm dùng nintedan- ib so với giả dược là 0,16 (KTC 95% 0,04; 0,71; p=0,0054). Nghiên cứu ở trẻ em Chưa tiến hành thử nghiệm lâm sàng ở trẻ em và thanh thiếu niên. Độc tính Độc tính chung Các nghiên cứu về độc tính của liều đơn trên chuột cống và chuột nhắt cho thấy khả năng gây độc cấp tính thấp của nintedanib. Ở các nghiên cứu liều lặp lại trên chuột cống, các tác dụng không mong muốn (ví dụ làm dày sụn tiếp hợp đầu xương, tổn thương răng cửa) hầu hết liên quan đến cơ chế’ tác dụng của nintedanib (tức là ức chế’ VEGFR-2). Những biến đổi này đã được biết đến ở các thuốc ức chế VEGFR-2 khác và có thể coi là hiệu ứng nhóm. Tiêu chảy và nôn kèm theo kém ăn và giảm cân cũng đã được nhận thấy ở các nghiên cứu độc tính trên động vật không phải loài gặm nhâm. Không có bằng chứng cho thấy tăng men gan trên chuột cống, chó và khỉ đuôi dài. Chỉ quan sát thấy có sự tăng nhẹ men gan không phải do tác dụng không mong muốn nghiêm trọng như tiêu chảy trên khỉ vàng. Độc tính đối với khả năng sinh sản Đối với điều trị IPF: Trong một nghiên cứu trên chuột cống về khả năng thụ thai và sự phát triển phôi thai giai đoạn sớm cho tới khi làm tổ không thấy có ảnh hưởng đến ống sinh sản và khả năng thụ thai của giống cái. Trên chuột cống, quan sát thấy có tác dụng gây quái thai và chết phôi – bào thai ở mức phơi nhiễm thấp hơn mức phơi nhiễm ở người khi dùng liều tối đa khuyến cáo (MRHD) là 150mg, 2 lần mỗi ngày. Các ảnh hưởng đến sự phát triển của xương trục và các mạch máu lớn cũng đã nhận thấy ở mức phơi nhiễm thấp hơn liều điều trị. Tác dụng gây quái thai và chết phôi – bào thai ở thỏ cao hơn một chút so với chuột ở cùng mức phơi nhiễm. Ở chuột, một lượng nhỏ nintedanib có đánh dấu phóng xạ và/ hoặc các chất chuyển hoá của nó được tiết vào sữa (< 0,5% liều dùng). Trong một nghiên cứu kéo dài 2 năm về khả năng gây ung thư trên chuột nhắt và chuột cống, không có bằng chứng cho thấy khả năng gây ung thư của nintedanib. Các nghiên cứu về độc tính trên gen cho thấy nintedanib không có khả năng gây đột biến gen.
Điều kiện bảo quản Bảo quản trong tủ lạnh (2°C – 8°C). Bảo quản nguyên trong bao bì để tránh ẩm. Hạn dùng 36 tháng kể từ ngày sản xuất. Tiêu chuẩn chất lương Tiêu chuẩn cơ sở.
Cơ sở sản xuất Sản xuất bởi: Catalent Germany Eberbach GmbH, Gammelsbacher Str. 2, 69412 Eberbach, Đức. Đóng gói và xuất xưởng bởi: Boehringer Ingelheim Pharma GmbH & Co.KG, Binger Str. 173, 55216 Ingelheim am Rhein, Đức.
Chưa có bình luận.