
Hội chứng Peutz-Jeghers là gì?
Hội chứng Peutz-Jeghers (PJS) là một tình trạng di truyền làm cho người ta có nguy cơ phát triển thành nhiều khối u trong hệ thống tiêu hoá cũng như ung thư vú, đại trực tràng, tuyến tụy, dạ dày, tinh hoàn, buồng trứng, phổi, cổ tử cung. Nếu không có theo dõi thường xuyên, thích hợp, nguy cơ ung thư vú ở người mắc PJS có thể lên đến 93%. U hắc tố thường gặp là sự phát triển của các mô xuất hiện bình thường, tích tụ thành khối u lành tính (không ung thư). Người mắc PJS có polyp hamartomatous thường phát triển trong ruột non và chúng có thể gây chảy máu hoặc các vấn đề tắc nghẽn đường ruột.
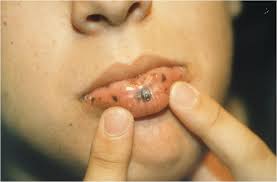
Một số dấu hiệu của PJS có thể xuất hiện ở trẻ em với sự phát triển của các vùng sắc tố trên da và trong miệng, được gọi là tăng sắc tố da. Những người mắc PJS có khuynh hướng nốt hoặc đám màu nâu đậm, đặc biệt là quanh miệng, trên môi, đầu ngón tay, đầu ngón chân. Nốt đỏ thường xuất hiện ở trẻ em và thường mờ dần theo độ tuổi, do đó chúng thường không thể nhìn thấy ở người lớn bị PJS mới được chẩn đoán mắc bệnh ung thư. Một dấu hiệu khác của PJS là sự phát triển của các khối u hoại tử của đường tiêu hóa có thể gây ra chảy máu và tắc nghẽn. Tuổi trung bình khi xuất hiện triệu chứng đường tiêu hóa là 10 tuổi.
Chẩn đoán mắc hội chứng Peutz-Jeghers khi có ít nhất 2 đặc điểm sau đây:
– Ít nhất có 2 polps hamartomatous Peutz-Jeghers trong ruột non
– Đặc trưng tàn nhang của miệng, môi, ngón tay, hoặc ngón chân
– Ít nhất 1 người liên quan trong gia đình được chẩn đoán PJS
Những bệnh nhân đáp ứng các tiêu chí này được đề nghị thử nghiệm di truyền để tìm một đột biến di truyền trong gen STK11 .
Nguyên nhân gây ra hội chứng Peutz-Jeghers?
PJS là một tình trạng di truyền mà một người để tăng nguy cơ phát triển thành ung thư và đa polyp. Tình trạng này có thể được truyền từ thế hệ này sang thế hệ khác trong gia đình. PJS là do di truyền một đột biến trong gen STK11, còn được gọi là gen LKB1. Có thể có những gen khác có thể gây ra PJS mà chưa được phát hiện.
PJS được di truyền như thế nào?
Thông thường, mỗi tế bào đều có 2 bản sao của mỗi gen: 1 di truyền từ mẹ và 1 được thừa kế từ người cha. PJS được di truyền theo gen trội từ cha mẹ mang đột biến STK11. Mỗi người thân (cha mẹ, con và / hoặc anh chị em ruột) của một cá nhân mắc PJS có 50% cơ hội mà họ đã nhận đi truyền cùng một đột biến gây ra căn bệnh này.
Một số người có PJS không có tiền sử gia đình có PJS hoặc các triệu chứng giống PJS hoặc ung thư. Người ta ước tính có khoảng 25% số cá nhân mắc PJS có đột biến gen STK11 mới mà không được thừa hưởng từ cha mẹ. Các thành viên trong gia đình của người có nghi ngờ đột biến STK11 vẫn nên thử nghiệm di truyền để khẳng định đây thực sự là một đột biến mới. Một người có đột biến STK11 có 50% cơ hội chuyển đổi đột biến này cho mỗi con đẻ của họ.
Lựa chọn dành cho những người quan tâm đến việc có con khi cha mẹ tương lai mang đột biến gen làm tăng nguy cơ mắc hội chứng di truyền di truyền này. Chẩn đoán di truyền trước khi lấy mẫu (PGD) là một thủ tục y khoa thực hiện kết hợp với thụ tinh trong ống nghiệm (IVF). Nó cho phép những người mang một đột biến di truyền cụ thể được biết đến để giảm khả năng con cái họ sẽ thừa hưởng các gen bệnh. Trứng của phụ nữ được lấy đi và thụ tinh trong phòng thí nghiệm. Khi phôi đạt đến một kích cỡ nhất định, 1 tế bào sẽ được lấy kiểm tra về tình trạng di truyền. Bố mẹ có thể chọn chuyển phôi mà không có đột biến. PGD đã được sử dụng trong hơn hai thập kỷ, và đã được sử dụng cho một số hội chứng gây nguy cơ mắc ung thư do di truyền. Tuy nhiên, đây là một quá trình phức tạp đòi hỏi tài chính, sức khỏe và các yếu tố liên quan cần xem xét trước khi thực hiện.
Tỷ lệ mắc hội chứng Peutz-Jeghers?
PJS được coi là hiếm. Ước tính khoảng từ 1 đến 50.000 đến 1 trong 200.000 người sẽ có PJS. Hội chứng có thể không được chẩn đoán bởi vì các đặc điểm của da như tàn nhang hoặc các đốm màu thường không nhìn thấy được ở tuổi trưởng thành.
PJS được chẩn đoán như thế nào?
Chẩn đoán của PJS nếu một người nào đó đáp ứng các tiêu chuẩn chẩn đoán được liệt kê như ở trên. Những người có thể có PJS có thể được tư vấn di truyền theo sau bởi xét nghiệm di truyền bao gồm xét nghiệm máu để tìm một đột biến trong gen STK11. Nếu một đột biến gen STK11 được phát hiện, các thành viên khác trong gia đình cũng có thể được chẩn đoán mắc PJS nếu họ được kiểm tra là có đột biến gen giống nhau. Tuy nhiên, một số người có chẩn đoán lâm sàng PJS sẽ không có một đột biến có thể phát hiện được trong STK11. Khuyến cáo rằng các bệnh nhân mắc PJS đã biết hoặc nghi ngờ sẽ được đánh giá bởi một chuyên gia để xác nhận chẩn đoán và hỗ trợ theo dõi y tế thích hợp.
Tỷ lệ nguy cơ mắc ung thư liên quan đến PJS theo từng loại:
Ung thư vú: 30% đến 50%
Ung thư đại trực tràng: 40%
Bệnh ung thư tuyến tụy: 10% đến 35%
Ung thư dạ dày: 30%
Bệnh ung thư buồng trứng: 20%
Ung thư phổi: 15%
Ung thư ruột non: 13%
Ung thư cổ tử cung: 10%
Ung thư tử cung: ít hơn 10%
Ung thư tinh hoàn: ít hơn 10%
Ung thư thực quản: 2%
Các lựa chọn sàng lọc cho PJS hoặc những người có nguy cơ đối với PJS là gì?
Điều quan trọng là thảo luận với các bác sĩ chăm sóc sức khoẻ của bệnh nhân những lựa chọn khám sàng lọc sau:
– Kiểm tra ung thư thông thường cho bất cứ ai mắc PJS
Nội soi đường tiêu hóa trên và nội soi video viên nang, bắt đầu lúc 8 tuổi nếu polyp được nhìn thấy, nên kiểm tra lặp lại mỗi 2 đến 3 năm. Nếu không thấy polyps khi 8 tuổi, nên được lặp lại ở tuổi 18, và sau đó cứ 2 đến 3 năm sau đó. Sẽ tiến hành can thiệp cắt bỏ polyp trong đường tiêu hóa trên cho bệnh nhân.
Nội soi đại tràng , bắt đầu từ 8 tuổi. Nếu nhìn thấy polyps, cần phải làm lại từ 2 đến 3 năm một lần. Nếu không thấy polyps ở 8 tuổi thì nên lặp lại điều này ở tuổi 18, và sau đó cứ 2 đến 3 năm sau. Trong quá trình nội soi đại tràng, bác sĩ dùng ống nội soi mềm qua hậu môn để kiểm tra các vấn đề trong đại trực tràng, sẽ tiến hành can thiệp cắt polyp trong quá trình làm thủ thuật nội soi.
Siêu âm nội soi hàng năm và / hoặc MRI tụy để chẩn đoán ung thư tuyến tụy, bắt đầu từ 30 đến 35 tuổi, hoặc thấp hơn 10 tuổi so với tuối trung bình có thể chẩn đoán ung thư tụy trẻ nhất với những người trong gia đình.
Hiện tại chưa có xét nghiệm sàng lọc ung thư phổi, nhưng các bệnh nhân mắc PJS nên tránh hút thuốc, do mối liên hệ giữa ung thư phổi và tụy.
– Kiểm tra ung thư cho phụ nữ mắc PJS
Khám vú hàng tháng và kiểm tra vú lâm sàng hàng năm được thực hiện bởi bác sĩ nên bắt đầu từ tuổi 20.
Chụp quang tuyến vú mỗi 2 đến 3 năm, bắt đầu từ 20 tuổi, và sau đó là chụp X-quang hàng năm, bắt đầu từ 40 tuổi.
Khám phụ khoa hàng năm bao gồm xét nghiệm Pap, siêu âm qua âm đạo và xem xét sinh thiết tử cung, bắt đầu từ 25 tuổi.
Những phụ nữ mắc PJS có nguy cơ mắc các khối u dây sống với các ống hình ống (SCTAT), một khối u lành tính của buồng trứng, và u ác tính của cổ tử cung, một loại ung thư ác tính cao hiếm gặp thường có biểu hiện chảy máu âm đạo giống như chất nhày.
– Khám sàng lọc ung thư cho nam giới mắc PJS:
Kiểm tra tinh hoàn hàng năm bắt đầu từ thời thơ ấu. Siêu âm tinh hoàn nên được thực hiện để tìm bất cứ điều gì bất thường, hoặc để điều tra bất kỳ dấu hiệu nào về các vấn đề hoóc môn có thể xảy ra.
Nam giới có thể phát triển các tế bào Sertoli có chứa canxi lớn (LCST) của tinh hoàn, giúp tiết ra estrogen và có thể dẫn đến vú phì đại (gynecomastia), dài xương tiến triển và cuối cùng là tình trạng teo ngắn lại nếu không được điều trị.
Các lựa chọn sàng lọc có thể thay đổi theo thời gian vì công nghệ mới được phát triển và có nhiều thông tin về PJS. Điều quan trọng là đi khám bác sĩ chuyên khoa để có các xét nghiệm sàng lọc thích hợp.
Các câu hỏi cần được trả lời khi đi khám
Nếu bạn quan tâm đến PJS và nguy cơ ung thư, hãy đến khám bác sĩ để được tư vấn về:
Nguy cơ của tôi là gì khi phát triển ung thư kết tràng, ung thư vú hoặc các loại ung thư khác?
Tình trạng đa polyp dạ dày, đại tràng tôi đang mắc?
Tôi đã có loại polyps đại tràng gì? Hai loại phổ biến nhất là tăng sinh và u tuyến.
Tôi có thể làm gì để giảm nguy cơ ung thư?
Tôi có những lựa chọn gì để đánh giá nguy cơ ung thư, tư vấn di truyền và xét nghiệm di truyền?
Tôi có những lựa chọn nào để sàng lọc và phòng ngừa ung thư?
Nếu bạn quan tâm đến tiền sử gia đình và nghĩ rằng gia đình bạn có thể đã mắc PJS, có thể quan tâm đến những điều sau:
Tiền sử gia đình tôi có tăng nguy cơ ung thư đại trực tràng, ung thư vú hay các loại ung thư khác không?
Liệu nó có gợi ý nhu cầu đánh giá rủi ro ung thư?
Bạn sẽ giới thiệu tôi đến chuyên gia di truyền?
Tôi có nên xem xét thử nghiệm di truyền ?
Yhocvn.net(Bs.TVH – BV Bạch Mai – theo cancer.net)
Bệnh gout còn gọi là thống phong thường được người dân ví von là bệnh…
Thoái hóa khớp là tình trạng sụn khớp bị bào mòn, hư hại theo thời…
Đối với những người ở độ tuổi trung niên, việc lựa chọn loại hình thể…
Ở tuổi 50 sau khi trải qua hai phần ba cuộc đời với nỗi lo…
Bệnh rối loạn chuyển hóa có thể gây nguy hiểm nếu không được phát hiện…
Theo các số liệu thống kê của Bộ Y tế, Việt Nam có khoảng 7,7%…