
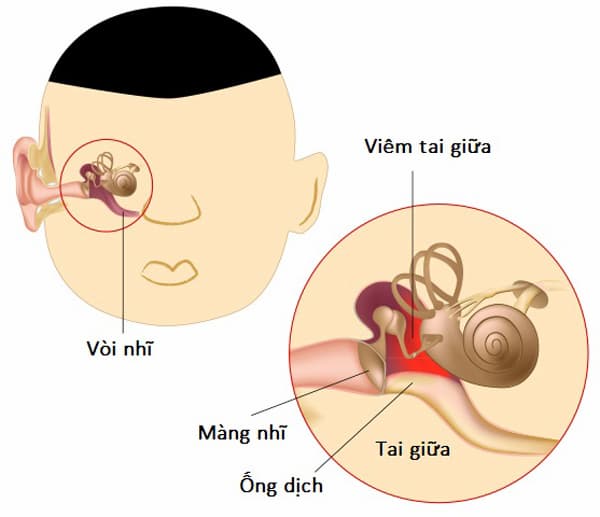
Bệnh viêm tai giữa mạn tính - những nguy hiểm không thể bỏ qua
Bệnh viên tai giữa mạn tính – những nguy hiểm không thể bỏ qua
1. Đại cương
– Viêm tai giữa (VTG) mạn tính là một bệnh còn phổ biến ở Việt Nam, gặp ở mọi lứa tuổi, thể tiết dịch thường gặp chủ yếu ở trẻ em.
– Nếu không được điều trị đúng sẽ làm ảnh hưởng đến sức nghe và có thể đưa đến những biến chứng nguy hiểm tính mạng.
– Có nhiều thể bệnh và cách sắp xếp khác nhau:
+ Theo tiến triển: Viêm tai giữa cấp tính và viêm tai giữa mạn tính
+ Theo nguyên nhân: Viêm tai giữa do chấn thương, viêm tai giữa do nhiễm trùng…
+ Theo cơ địa: Viêm tai giữa ở trẻ sơ sinh, ở người lớn, ở người già, ở người đái đường…
2. Tổn thương giải phẫu bệnh lý
2.1. Tổn thương niêm mạc
Có thể là phù nề, xuất tiết hay thoái hóa sùi.
2.2. Tổn thương xương
– Viêm xương loãng: viêm từ trong ra làm tiêu các vách thông bào,tạo thành một hốc lớn: trên x quang có hiện tương loãng xương, gặp trong viêm cấp.
– Viêm xương đặc: viêm từ ngoài vào, xương viêm được thay thế bằng các tổ chức xơ và canxi, rồi lấn dần tạo thành một khối đặc: trên X-quang cản quang nhiều, xương chũm mất hết các thông bào và tạo thành một khối đặc trắng.
– Viêm xương hoại tử: xương hoại tử ngậm mủ và có xương chết.
2.3. Cholesteatome
Là một bệnh tích đặc biệt, phá hủy xương rất nhanh và rất mạnh. Khối bệnh tích này gồm hai phần: vỏ bọc bên ngoài gọi là màng mái (matrice) làm tiêu xương-bên trong là một chất lổn nhổn có mùi thối, thả vào nước không tan và có váng óng ánh như mở có chứa cholesterine. Cholesteatome thường đi kèm với viêm xương đặc, 2/3 trường hợp hồi viêm có bệnh tích này.
3. Sơ lược giải phẫu và sinh lý tai
3.1. Giải phẫu (xem hình 32)
Tai chia ra 3 phần: tai ngoài, tai giữa và tai trong.
3.1.1. Tai ngoài
Gồm vành tai và ống tai
Một số nhà di truyền học cho rằng hình dáng tai ngoài có liên quan đến sự di truyền của từng dòng họ.
3.1.2. Tai giữa
Gồm hòm nhĩ, vòi Eustache và các tế bào chũm.
– Mặt ngoài là màng nhĩ, ngăn với tai ngoài
-Trong hòm nhĩ có: xương búa (malleus), xương đe (incus) và xương bàn đạp (stape), tương ứng với các xương trên có cơ xương búa, cơ xương bàn đạp.
– Vòi Eustache: là một ống dài độ 3,5cm nối thông thùng tai và vòm mũi họng, bình thường vòi khép lại, chỉ mở ra khi ta nuốt.
– Thành sau của hòm nhĩ là sào đạo thông với sào bào và các tế bào chũm.
– Mật trong liên quan với tai trong qua cửa sổ bầu dục và cửa sổ tròn.
3.1.3. Tai trong
Gồm tiền đình và ốc tai
– Tiền đình: gồm 3 ống bán khuyên nằm theo 3 bình diện tronh không gian, phụ trách chức năng thăng bằng.
– Ốc tai: hình như ốc sên, 2 vòng 1/2, phụ trách chức năng nghe có cơ quan Corti.
3.2. Sinh lý
3.2.1. Tai ngoài
– Vành tai hứng lấy và định hướng âm thanh
– Ống tai đưa sóng âm đến màng nhĩ
3.2.2. Tai giữa
– Dẫn truyền âm thanh, biến thế và bảo vệ tai trong
– Màng nhĩ biến sóng âm thành rung động cơ học, truyền cho các xương búa – đe – bàn đạp, rồi truyền tiếp vào tai trong cho đến cơ quan Corti
3.2.3. Tai trong
– Chức năng nghe và giữa thăng bằng.
4. Nguyên nhân viêm tai giữa mạn tính
– Do viêm tai giữa cấp không được điều trị và theo dõi tốt
– Viêm tai giữa sau các bệnh nhiễm trùng lây: như cúm, sởi.
– Viêm tai giữa do chấn thương áp lực
– Các yếu tố thuận lợi
+ Cấu trúc xương chũm: loại xương chũm có thông bào nhiều, có niêm mạc lót trong các thông bào nhiều dễ bị hơn.
+ Độc tố của vi khuẩn: cần chú ý streptococcus hemolytique, pneumococcus mucosus
+ Thể trạng, cơ địa của bệnh nhân, bị suy nhược, sức đề kháng giảm dễ bị viêm tai giữa – xương chũm hơn.
5. Triệu chứng lâm sàng viêm tai giữa mạn tính
5.1. Viêm tai giữa mạn tính
Gồm viêm tai giữa mạn tính nhầy và viêm tai giữa mạn tính mủ. Hai thể này khác nhau về nguyên nhân, tổn thương giải phẫu bệnh, triệu chứng lâm sàng, biến chứng, điều trị và tiên lượng
| VTG mạn tính nhầy | VTG mạn tính mủ | |
| Nguyên nhân | Thường do viêm V.A., viêm mũi họng | Do VTG cấp điều trị không đúng, VTG sau sởi,VTG sau chấn thương, do vi khuẩn mạnh |
| Tổn thương giải phẫu bệnh | Chỉ tổn thương niêm mạc hòm nhĩ, không có tổ thương xương | Tổn thương cả niêm mạc và xương |
| Triệu chứng lâm sàng | Chảy mủ tai từng đợt, phụ thuộc viêm V.A., mủ chảy ra nhầy-dính-không thối (nếu có mùi là do ứ đọng), ít khi ảnh hưởng sức nghe Lỗ thủng thường nhỏ, sắc cạnh, ở 1/4 trước dưới | Thường chảy mủ tai kéo dài, mủ đặc xanh thối, có thể có cholesteatome, nghe kém truyền âm ngày càng tăng, có thể đau âm ỉ trong đầu hay nặng đầu Lỗ thủng thường rộng, bờ nham nhỡ, sát xương |
| Điều trị | Giải quyết nguyên nhân: nạo V.A., viêm mũi họng, làm thuốc tai, theo dõi tốt | Nếu điều trị nội không đỡ thì cần can thiệp ngoại khoa |
| V.A., viêm mũi họng, làm thuốc tai, theo dõi tốt | can thiệp ngoại khoa | |
| Tiên lượng | Thường tốt, ít gây các biến chứng nguy hiểm | ít khi bệnh tự khỏi, thường kéo dài gây giảm sức nghe và có thể gây các biến chứng nặng và nguy hiểm tính mạng. |
5.2. Viêm tai xương chũm mạn tính
5.2.1. Viêm tai xương chũm mạn tính thường
5.2.1.1. Toàn thân Không có gì đặc biệt.
5.2.1.2. Cơ năng
– Thường chỉ có cảm giác nặng trong tai hay váng đầu.
– Chủ yếu là nghe kém tăng dần, lúc đầu kiểu truyền âm sau thành hổn hợp
5.2.2.3. Thực thể
– Mủ tai chảy kéo dài, đặc, thối, có thể có tổ chức cholesteatome (có váng óng ánh như mở, thả vòa nước không tan)
– Màng nhĩ thủng rộng, bờ nham nhỡ, sát khung xương, đáy bẩn, có thể có polype ở hòm nhĩ ảnh hưởng dẫn lưu.
Hình 36: Các loại lỗ thủng màng nhĩ (M. Portmann)
5.2.2. Viêm tai xương chũm mạn tính hồi viêm
5.2.21. Toàn thân
– Sốt co và kéo dài, thể trạng nhiểm trùng tương đối rõ: ăn ngủ kém, gầy, hốc hác, suy nhược.
– Đối với trẻ nhỏ có thể có sốt cao, co, giật, rối loạn tiêu hóa.
5.2.2.2. Cơ năng
– Nghe kém tăng lên rõ rệt vì tổn thương cả đường khí và đường xương
– Đau tai rất dữ dội, đau thành từng đợt, đau sâu trong tai và lan ra phía sau vùng xương chũm hay lan ra cả vùng thái dương gây nên tình trạng nhức đầu
– Ù tai và chóng mặt
5.2.2.3. Thực thể
– Chảy mủ tai: thường xuyên hơn, thối hơn, có thể lẫn máu hoặc cholesteatome. Có khi chảy mủ ít, nhưng đau tai lại tăng lên và mùi thối bao giờ cũng tăng lên rõ rệt.
– Vùng chũm sau tai thường nề, đỏ, ấn có phản ứng đau rõ rệt
– Khám tai: thấy lổ thủng sát khung xương, có dấu hiệu sập góc sau trên rõ
5.2.3. Viêm tai xương chũm mạn tính hồi viêm xuất ngoại
Hình 37: Biến chứng của viêm tai xương chũm (M. Portmann)
Ia: Liệt dây thần kinh VII, Ib: Viêm mê nhĩ, Ila: Xuấtngoại ở mặt ngoài xương chũm,
Ilb: Xuất ngoại ở mặt trong xương chũm, III: Biến chứng nội sọ
5.2.3.1. Xuất ngoại sau tai: Gặp trong 80% các trường hợp xuất ngoại.
– Vùng sau tai sưng nề, lùng nhùng, ấn đau.
– Vành tai bị đẩy vểnh ra trước làm mất rãnh sau tai: Dấu hiệu Jacques (+)
5.2.3.2. Xuất ngoại thái dương-gò má: Thể Zygoma, hay gặp ở trẻ <12 tháng.
– Sưng tấy vùng trước trên tai.
5.2.3.3. Xuất ngoại ở mỏm chũm: Thể Bézold
– Sưng tấy vùng cổ bên và dưới chủm
– Bệnh nhân thường ngoẹo cổ về bên bệnh
5.2.3.4. Xuất ngoại vào ống tai: Thể Gellé
– Mủ chảy vào ống tai
– Dễ gây liệt mặt (liệt ngoại biên dây thần kinh VII)
5.2.3.5. Xuất ngoại nền chũm: Thể Mouret
– ít gặp, xuất ngoại ở sâu nên dấu hiệu không rõ
6. Tiến triển và biến chứng viêm tai giữa mạn tính
Viêm tai giữa mạn tính, nhất là viêm tai giữa mạn tính mủ khó có thể tự khỏi, thường bệnh kéo dài gây giảm sức nghe.
Trong những đợt hồi viêm, nhất là trường hợp có cholesteatome có thể gây các biến chứng nguy hiểm tính mạng như: viêm màng não (hồi viêm và viêm màng não), áp xe đại – tiểu (hồi viêm và tam chứng Bergmann), viêm tĩnh mạch bên (hồi viêm và sốt cao-rét run), liệt mặt (hồi viêm và liệt dây thần kinh VII ngoại biên)…. Đây là những cấp cứu trong tai mũi họng.
7. Chẩn đoán
7.1. Chẩn đoán bệnh
– Có tiền sử cháy mủ tai kéo dài, nghe kém tăng dần
– Có các triệu chứng toàn thân, cơ năng, thực thể cúa viêm tai giữa mạn tính
– Phim Schueller: mất các tế bào chũm hoặc đặc ngà xương chũm
7.2. Chẩn đoán phân biệt
– Nhọt hay viêm óng tai ngoài (không có tiền sử chảy mủ tai, kéo vành tai-ấn bình tai đau, phim Schueller bình thường)
– Viêm tấy hạch hoặc tổ chức liên kết sau tai (không có tiền sử chảy mủ tai, không nghe kém, dấu hiệu Jacques (-), phim Schueller bình thường)
– Phản ứng xương chũm do viêm tai giữa cấp (mủ không thối, không nghe kém rõ, phim tai bình thường)
8. Hướng xử trí cần chú ý:
– Không nên dùng kháng sinh không đúng vì sẽ làm lu mờ triệu chứng, khó chẩn đoán, hoặc chuyển cấp thành mạn tính làm bệnh kéo dài khó phát hiện và dễ gây biến chứng.
– Nếu không có chuyên khoa, nên đề xuất chuyển bệnh nhân đến cơ sở tai mũi họng để được điều trị triệt để.
– Cần thuyết phục gia đình và bệnh nhân tuân theo phát đồ điều trị của chuyên khoa. Khi cần nên chủ trương phẫu thuật sớm nhằm giải quyết bệnh tích và phục hồi chức năng nghe, tránh các biến chứng.
Đối với viêm tai xương chũm cấp và viêm tai xương chũm mạn tính thường có thể phẫu thuật bảo tồn.
Đối với viêm tai xương chũm mạn tính hồi viêm và xuất ngoại nên phẫu thuật tiệt căn
9. Phòng bệnh
– Phải tích cực điều trị các nguyên nhân gây viêm tai giữa cấp như viêm mũi họng, viêm VA…
– Khi đã bị viêm tai giữa cấp thì phải được điều trị và theo dõi chu đáo
– Nếu đã viêm tai giữa mạn bị thì phải chẩn đoán sớm để điều trị, theo dõi và phát hiện kịp thời các biến chứng để giải quyết.
– Tuyên truyền vấn đề phòng bệnh viêm tai giữa trong cộng đồng.
Yhocvn.net (Theo DDH Y Dược Huế)
BÀI CÙNG CHỦ ĐỀ:
+ Bệnh viêm tai giữa là bệnh gì?
+ Thuốc điều trị viêm tai giữa
+ Viêm mũi xoang cấp tính: chẩn đoán, triệu chứng, biến chứng, điều trị
Các bài tập tăng cường khả năng xử lý âm thanh của não bộ được…
Men vi sinh (probiotics) từ lâu đã được biết đến với công dụng hỗ trợ…
Theo các số liệu thống kê của Tổ chức Y tế thế giới (WHO), có…
Thính giác là một trong năm giác quan của con người có vai trò quan…
Tuổi 50 được coi là cột mốc quan trọng trong cuộc đời, là lúc cơ…
Các bài tập phù hợp với bệnh nhân võng mạc tiểu đường hướng tới kiểm…